Requisitos Fundamentais da Clínica Cirúrgica
Atul Gawande, um autor celebrado por suas perspectivas perspicazes sobre a saúde, especialmente no campo cirúrgico, ofereceu insights valiosos que ressoam com profissionais médicos. Em seu livro “Complicações: Notas de um Cirurgião sobre Desempenho,” Gawande articula três requisitos fundamentais para o sucesso na medicina:
Diligência: Enfatiza a importância da atenção meticulosa aos detalhes para prevenir erros e superar desafios.
Fazer o Certo: Reconhece que a medicina é, inerentemente, uma profissão humana, destacando o imperativo ético de priorizar o bem-estar do paciente.
Ingenuidade: Incentiva uma mentalidade de inovação, instigando os praticantes a pensarem de maneira diferente, abraçar mudanças e aprender com os fracassos.
Gawande vai além de definir esses requisitos fundamentais e oferece cinco sugestões convincentes sobre como indivíduos podem causar um impacto positivo dentro de sua cultura profissional:
Faça uma Pergunta Não Roteirizada: Defende perguntas espontâneas que podem levar a descobertas inesperadas e fomentar uma cultura de comunicação aberta.
Não Reclame: Aconselha contra reclamações improdutivas, enfatizando que isso não resolve problemas nem contribui construtivamente para discussões. Incentiva os indivíduos a estarem preparados com tópicos alternativos para discussão.
Conte Algo: Promove a prática de quantificar aspectos do próprio trabalho. Gawande sugere que contar algo de interesse pessoal leva a insights valiosos e aprendizado contínuo.
Escreva Algo: Reconhece o poder transformador de escrever ou digitar. Encoraja os profissionais a documentarem experiências, insights e reflexões, aprimorando tanto o aprendizado pessoal quanto coletivo.
Mude—Seja um Adaptador Precoce: Reconhece a necessidade de abraçar mudanças, especialmente no panorama em rápida evolução da tecnologia cirúrgica. Instiga os indivíduos a serem adaptadores precoces, mantendo-se atualizados com inovações para aprimorar o cuidado ao paciente.
As orientações de Gawande vão além dos aspectos técnicos da medicina, adentrando os domínios da comunicação, mentalidade e desenvolvimento profissional. Esses princípios fornecem um roteiro para que os profissionais médicos não apenas se destaquem em suas capacidades individuais, mas também influenciem positivamente a cultura mais ampla na qual operam.
“O sucesso na medicina é cultivado não apenas através da habilidade técnica, mas pela dedicação incessante ao aprendizado, inovação e ao compromisso com o bem-estar do paciente.”
O Legado do Dr. William Stewart Halsted
Pioneiro da Cirurgia Moderna
A história da medicina é marcada por avanços revolucionários que transformaram a prática clínica, o ensino e os cuidados aos pacientes. Entre os nomes que se destacam neste cenário, o do cirurgião norte-americano William Stewart Halsted (1852–1922) é, sem dúvidas, um dos mais influentes. Halsted não apenas elevou os padrões da cirurgia, mas também criou um modelo de treinamento que se tornou a base para a formação de cirurgiões em todo o mundo, com aplicações diretas no tratamento das doenças do aparelho digestivo.
O Início de uma Jornada Brilhante
Nascido em Nova York, Halsted iniciou sua formação acadêmica com forte ênfase em anatomia e fisiologia, que mais tarde se tornariam a base de suas contribuições à medicina. Após se formar na College of Physicians and Surgeons, em 1877, ele ampliou seus horizontes ao estudar em centros de excelência europeus, como Viena e Hamburgo, onde foi influenciado por cirurgiões renomados como Theodor Billroth e Johannes von Mikulicz.
Contribuições ao Tratamento Cirúrgico do Aparelho Digestivo
Entre os muitos campos em que Halsted deixou sua marca, destaca-se a cirurgia do aparelho digestivo. Seu estudo experimental sobre suturas intestinais, realizado no início de sua carreira em Baltimore, estabeleceu as bases para anastomoses seguras e eficazes. Ele demonstrou que a submucosa é a camada crítica para sustentação das suturas, um conceito que permanece fundamental até hoje. Outro marco foi seu pioneirismo em ressecções gastrointestinais e controle de sangramentos intra-abdominais. Sua abordagem técnica, caracterizada por dissecação cuidadosa e manuseio gentil dos tecidos, minimizou complicações como infecção e deiscências, ampliando significativamente as chances de sucesso em cirurgias de alta complexidade.
O Modelo Halstediano de Treinamento Cirúrgico
Um dos legados mais duradouros de Halsted foi seu modelo de residência médica, implementado no Hospital Johns Hopkins. Ele estabeleceu um sistema hierárquico com responsabilidades graduais, permitindo que residentes desenvolvessem habilidades progressivamente. Esse método não apenas garantiu um treinamento mais completo, mas também formou líderes que perpetuaram suas ideias. Para a cirurgia do aparelho digestivo, essa abordagem foi crucial. O treinamento intensivo em anatomia, fisiopatologia e técnicas operatórias sofisticadas possibilitou avanços significativos no manejo de doenças como cânceres gastrointestinais, doenças inflamatórias intestinais e patologias biliares.
Avanços e a Influência no Ensino Moderno
Embora o modelo Halstediano tenha sido modificado ao longo das décadas, seus princípios básicos continuam sendo a espinha dorsal da educação cirúrgica. Programas atuais incorporam avanços tecnológicos, como cirurgia robótica e simulações, mas a ética da responsabilidade progressiva e a atenção aos detalhes, promovida por Halsted, permanecem inalteradas.

Reflexão Final
O legado de William Stewart Halsted é inestimável. Suas contribuições estabeleceram os alicerces da cirurgia moderna, com implicações diretas na melhora do cuidado ao paciente e na educação médica. Para estudantes e residentes, entender sua história é compreender as origens de muitas práticas e conceitos que hoje são considerados padrão na formação e prática cirúrgica.
“A grandeza de um cirurgião não reside apenas em suas habilidades técnicas, mas na sua dedicação contínua em aprimorar a arte de curar.” – William Stewart Halsted.
Gostou ❔ Nos deixe um comentário ✍️ , compartilhe em suas redes sociais e|ou mande sua dúvida pelo 💬 Chat On-line em nossa DM do Instagram.
Hashtags:
#CirurgiaDigestiva #EducaçãoMédica #HistóriaDaCirurgia #ResidênciaMédica #WilliamHalsted
Cirurgia: Uma Sinfonia de Habilidade e Trabalho em Equipe
No intricado domínio da cirurgia, onde anos de treinamento rigoroso moldam as mãos e mentes dos cirurgiões gerais, uma verdade profunda emerge—cirurgia não é um empreendimento solitário. A narrativa transcende a sala de operação, destacando a sinfonia de profissionais dentro do ecossistema de saúde. Enquanto o cirurgião navega pelas complexidades do cuidado ao paciente, um esforço colaborativo se desenrola, semelhante ao funcionamento harmonioso de uma equipe.
Treinamento como um Cadinho para os Fundamentos 🎓⚙️
Enfrentando a árdua jornada da faculdade de medicina e uma exigente residência cirúrgica, o arsenal de um cirurgião é forjado. Conhecimento, destreza técnica e resistência tornam-se os pilares, fortalecendo a base sobre a qual a prática cirúrgica se sustenta. No entanto, o pilar central é o trabalho em equipe, uma realização que surge para todo praticante ao ingressar na dança intricada da prestação de cuidados de saúde.
O Maestro Cirúrgico: A Sabedoria de Pete Carril 🏀📘
Buscando inspiração de uma fonte inesperada, o treinador Pete Carril, o ilustre técnico de basquete da Universidade de Princeton, torna-se um farol de sabedoria. Além da quadra de basquete, os ensinamentos de Carril encapsulam princípios universais aplicáveis à vida e, surpreendentemente, à cirurgia. No volume sucinto, “The Smart Take from the Strong”, co-escrito com Dan White e introduzido pelo venerável Bobby Knight, Carril transmite sabedoria atemporal.
25 Pequenas Coisas: Um Paradigma para a Cirurgia e a Vida 🌐📜
As “25 pequenas coisas a lembrar” do Coach Carril ecoam com relevância não apenas no basquete, mas ressoam nos corredores da cirurgia e da vida. Explorando algumas, como “cada pequena coisa conta”, “você quer ser bom naquelas coisas que acontecem muito” e “a maneira como você pensa afeta o que você vê e faz”, os paralelos com a cirurgia tornam-se surpreendentemente aparentes. A filosofia de Carril torna-se um guia para cirurgiões, enfatizando a importância da atenção aos detalhes, prática e a profunda interação entre pensamento e ação.
Além da Quadra: Cirurgia como um Esporte de Equipe 🤝🔬
Em uma sincronia reminiscente de uma equipe de basquete, o cirurgião harmoniza-se com um coro de profissionais de saúde—enfermeiros, anestesiologistas, equipe de apoio, administradores e mais. A cadência do sucesso é ditada não apenas pela habilidade individual, mas pelo esforço coletivo da equipe. Visão, antecipação e dedicação inabalável convergem, não apenas na quadra de basquete, mas também no teatro da cirurgia.
Enquanto o Coach Carril permanece um espectador silencioso nos sagrados salões de Princeton, testemunhando uma nova geração lutando pela vitória, os cirurgiões também encontram inspiração na busca coletiva pela excelência. Trabalho em equipe, um espírito indomável e um compromisso com o crescimento pessoal e coletivo emergem como os marcos do sucesso, tanto na quadra quanto na sala de operações. 🏀🌟🔪
“A verdadeira maestria cirúrgica não reside apenas nas mãos que operam, mas na harmonia da equipe que, unida, transforma vidas.”
Os Dez Princípios Cirúrgicos
A jornada da vida é um mosaico tecido com fios de orientação de pais, irmãos e mentores. Este artigo transcende o mundano, abraçando a filosofia e o testemunho pessoal na construção de uma carreira cirúrgica triunfante. Revelamos uma lista dos dez principais mandamentos que serve como uma bússola para cirurgiões aspirantes:
Os Dez Princípios Cirúrgicos do Dr. Thirlby 📜🌐
- O Treinamento é Divertido (Você Nunca Vai Esquecê-lo): Um aceno para o aprendizado contínuo, reconhecendo a metamorfose perpétua nas carreiras cirúrgicas.
- Segurança no Emprego: Cirurgiões gerais, vitais e requisitados, encontram posições em diversos cenários, desde centros urbanos movimentados até expansões rurais serenas.
- A Remuneração é Boa: Uma compensação confortável, acima das médias da sociedade, promete estabilidade financeira.
- Sua Mãe Se Orgulhará de Você: Um orgulho familiar ressoa, estendendo-se além das mães para pais, tias e um tapete de familiares.
- Cirurgiões Têm Estilo: Abraçando a personalidade cirúrgica e a cultura única que envolve os reinos cirúrgicos.
- Você Terá Heróis; Você Será um Herói: Cirurgiões, moldados por influenciadores, retribuem tornando-se faróis de esperança para pacientes gratos.
- Existe Espiritualidade, se Você Quiser: As recuperações inexplicáveis, os momentos milagrosos que desafiam as normas estatísticas.
- Você Vai Mudar a Vida dos Pacientes: Uma profunda satisfação pessoal derivada do impacto tangível no destino dos pacientes.
- Pacientes Vão Mudar Sua Vida: Lições diárias dos pacientes promovem humildade, não julgamento e uma jornada contínua para se tornar um ser humano melhor.
- Eu Amo “Dissecar”: Uma reflexão poética da alegria derivada da arte meticulosa dos procedimentos cirúrgicos, executados com precisão para o bem maior.
Os Mandamentos da Vida Cirúrgica 🌌📜
Acrescentando profundidade à narrativa, como mandamentos atemporais, o Dr. James D. Hardy contribui com uma lista que transcende milênios, gravada na versão King James da Bíblia Sagrada.
- Conheça Seu Poder Superior: Uma homenagem ao aspecto espiritual da vida e à santidade do dia de descanso.
- Respeite Suas Raízes: Um reconhecimento da importância dos pais e dos laços familiares.
- Não Faça Mal: Um ethos antigo ressoa através da proibição de ações como assassinato, adultério, roubo, mentir e cobiçar os pertences dos outros.
- Busque a Excelência: Uma busca incessante pelo crescimento pessoal e profissional, incorporando eficiência, excelência e preservação da integridade.
- Prepare-se para a Liderança: Um chamado para formar líderes, enfatizando a importância do crescimento educacional e profissional.
- Cultive Relacionamentos Profissionais: Reconhecendo o valor dos mentores, preservando a sabedoria transmitida através das gerações.
- Lembre-se de Suas Origens: Um eco dos dez mandamentos pessoais do Dr. Hardy, incentivando os indivíduos a honrar sua origem e representá-la com orgulho.
- Valorize a Família: Um lembrete gentil para passar tempo de qualidade com a família, reconhecendo o impacto profundo do amor nos filhos.
- Passe Tempo Sozinho: Defendendo momentos de solidão, promovendo o pensamento criativo e a reflexão pessoal.
- Encontre Alegria em Seu Trabalho: Uma verdade profunda encapsulada na sustentação derivada da busca diária por um trabalho significativo que se gosta genuinamente.
Nesta amalgamação dos dez principais mandamentos do Dr. Thirlby e dos mandamentos do Dr. Hardy, um roteiro se desenrola — um guia não apenas para uma carreira cirúrgica, mas para uma vida plena e com propósito. 🌈🔍🔬
“A verdadeira liderança em cirurgia é esculpida não apenas pelas mãos que operam, mas pelo coração que guia e inspira.”
Safe Cholecystectomy | Bailout Procedures : When and How
Cholecystectomy is a common surgical procedure, with over 750,000 performed annually in the United States and 200,000 in Brazil. Popularized in the early 1990s, laparoscopic cholecystectomy (LC) is now considered the gold standard for routine cases of benign gallbladder and biliary pathology. LC has clear advantages over the traditional open approach, such as lower morbidity, less pain, and faster recovery. However, it is associated with a three to five times increase in bile duct injury (BDI). Major BDI can be a catastrophic complication, significantly increasing mortality. Additionally, patients who suffer a BDI often require further interventions, have a higher risk of additional complications, and experience a reduced quality of life. BDI is a common cause of legal litigation and remains one of the most frequent reasons for monetary compensation.
Correct Anatomical Identification The “classic injury” to the bile duct occurs when the common bile duct is mistaken for the cystic duct. This typically happens in the setting of severe acute or chronic inflammation, where the gallbladder may fuse to the lateral wall of the common hepatic duct, predisposing the surgeon to misidentify the biliary anatomy. This can result in a major BDI, where a segment of the common hepatic duct and bile duct is removed. Beyond this classic injury, other injuries to the biliary system can occur, such as sectional or segmental ducts disconnected from the liver with or without bile leakage, bile leakage from the cystic duct stump, long-term strictures due to thermal or iatrogenic damage, or combined vasculobiliary injuries.
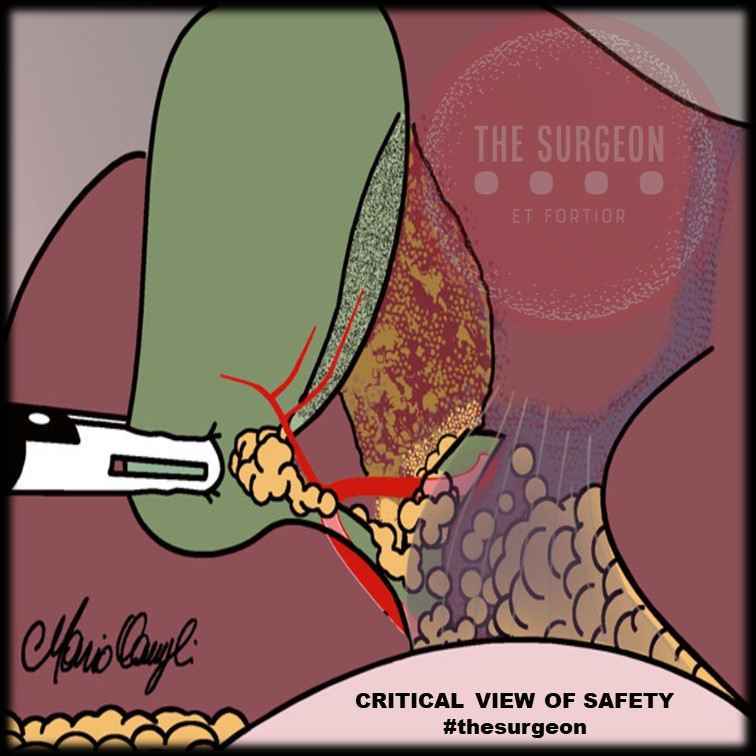
Critical View of Safety (CVS) The Critical View of Safety (CVS), introduced by Strasberg et al. in 1995, is a method of safe anatomical identification that serves as a set of criteria to ensure the proper identification of the appropriate anatomy before ductal structures are ligated. These criteria include separating the lower end of the gallbladder from the liver to expose at least the lower third of the cystic plate, cleaning all fibrous and fatty tissue within the hepatocystic triangle, and seeing only two structures entering the gallbladder. The CVS mirrors the safe identification that occurs in traditional open cholecystectomy. While there are no level 1 data to support its use (due to the large sample size required to discriminate between an injury that occurs at a relatively low incidence), there is a body of literature of over 6000 cases where CVS was achieved without any major BDI.
Culture of Safety in Cholecystectomy (COSIC) Strict adherence to CVS is crucial to reducing BDI, but it is only part of the Culture of Safety in Cholecystectomy (COSIC), which requires that safety be at the forefront. Besides achieving CVS in total cholecystectomy cases, COSIC also requires proper patient selection and evaluation, adjustment of surgical technique in non-routine cases, use of bailout procedures, and avoiding complex cases when appropriate expertise is unavailable. The American Society of Gastrointestinal and Endoscopic Surgeons (SAGES) has developed a six-step program to enhance cholecystectomy safety:
- Understanding CVS and using it for identifying the cystic duct and artery.
- Considering an intraoperative pause before clipping or cutting any structure.
- Understanding aberrant anatomy.
- Liberal use of cholangiography or other intraoperative imaging means of the biliary system.
- Recognizing when dissection is approaching a significant danger zone and terminating the operation by a safe method, other than cholecystectomy, if the conditions around the gallbladder are too dangerous.
- Seeking assistance from another surgeon when conditions are difficult.
Bailout Procedures: When and How to Opt Deciding when to stop dissection of the hepatocystic triangle and opt for a bailout procedure rather than total cholecystectomy can be challenging. To make this decision before any biliary or vascular injury occurs, the surgeon must constantly ask: “Is it possible to safely achieve CVS?” When the answer is “No” or “I am not sure,” we recommend considering a bailout procedure. Early adoption of a bailout procedure is believed to reduce the difficulty of making this decision and avoid inadvertent injuries to the biliary system while trying to dissect in difficult and obstructed planes. It is essential always to remember that this operation is performed for benign pathology.
There are three clear bailout options in difficult cases:
- Stop the Operation (Stop, Drain, and Refer): Stopping the operation may conflict with the surgeon’s goal of “solving a problem,” but it should be considered and is a viable and safe option to avoid BDI. The patient should continue with a short course of antibiotics or even undergo postoperative drain placement and/or percutaneous cholecystostomy. A second attempt at cholecystectomy can be considered in 2–3 months.
- Surgical Cholecystostomy: The gallbladder’s fundus can be opened after placing a purse-string suture, the contents are aspirated, and a drainage catheter is placed in the gallbladder lumen. This method works as a temporary measure since definitive cholecystectomy will likely be necessary in 2–3 months.
- Subtotal “Fenestrating” Cholecystectomy: Subtotal cholecystectomy has been a surgical option for over 100 years. In 2016, an attempt was made to define subtotal cholecystectomy into two distinct subtypes to allow for improved study and dissemination of the technique. When a new gallbladder remnant is created, this is called “reconstituting” subtotal cholecystectomy. When the gallbladder is left open with a remaining portion, this is called “fenestrating” subtotal cholecystectomy. Recent systematic reviews have demonstrated the safety of these procedures. Fenestrating subtotal cholecystectomy is recommended as the most definitive bailout procedure.
Once the decision is made to proceed with fenestrating subtotal cholecystectomy, the surgeon should consider their experience and either convert to an open procedure or continue laparoscopically. This procedure can be safely performed laparoscopically with minimal “advanced” laparoscopic maneuvers, but it can also be easily performed using an open technique.
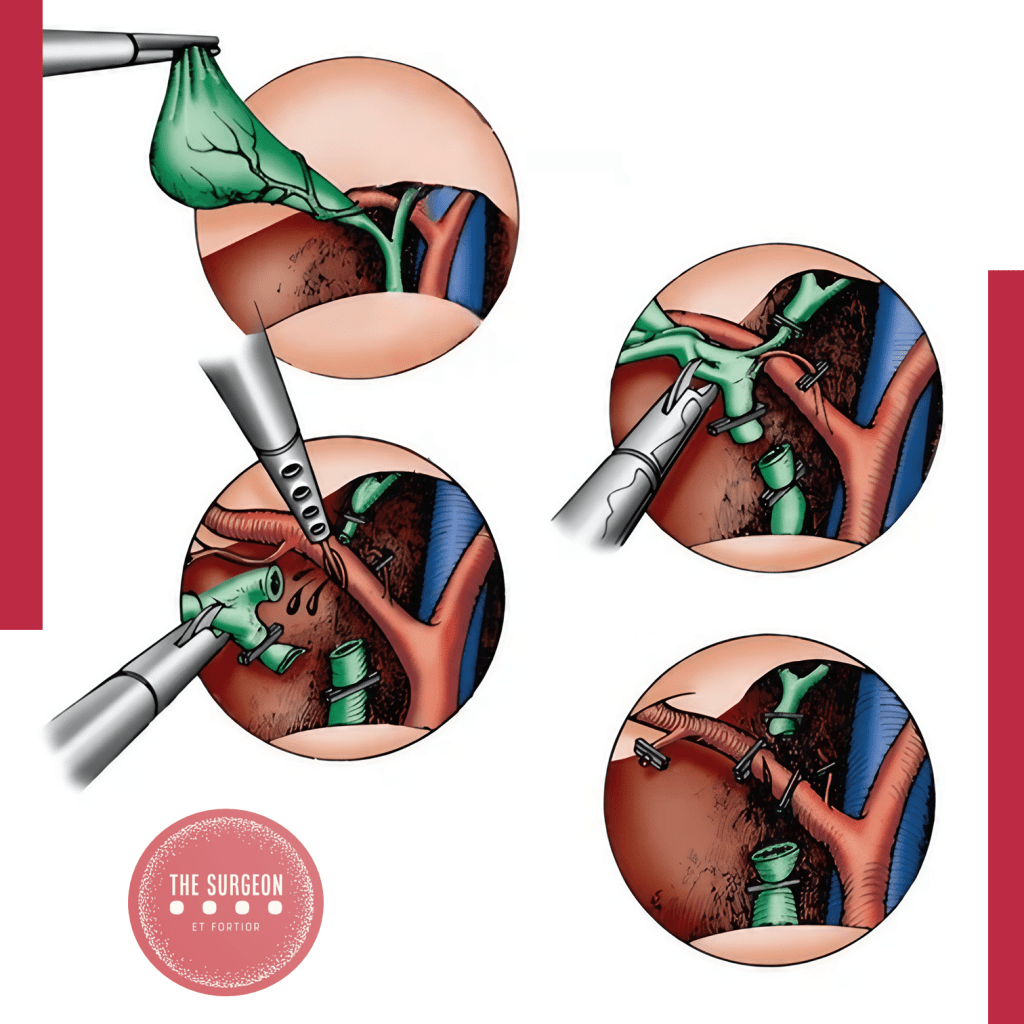
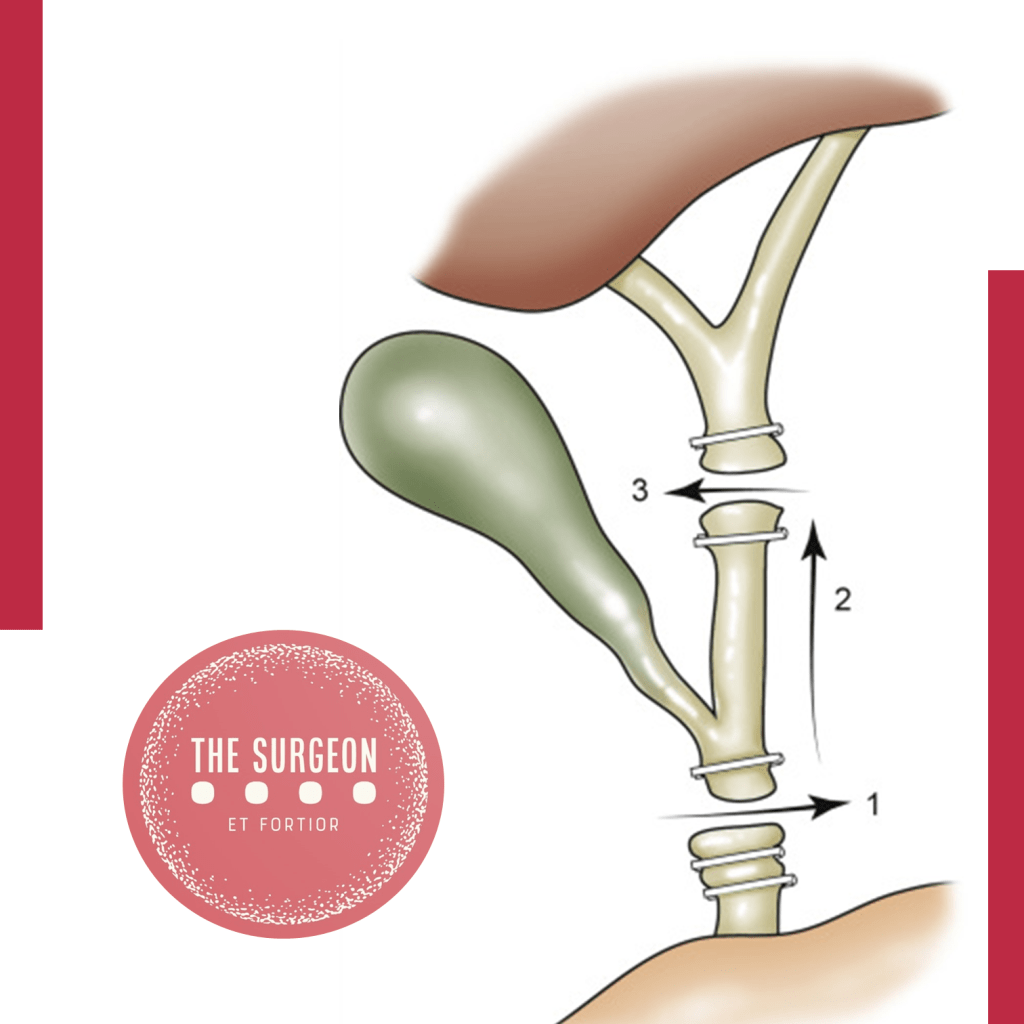
Fenestrating Subtotal Cholecystectomy Procedure The first step involves incising the anterior (peritonealized) wall of the gallbladder at the fundus. By initially leaving the gallbladder body intact, its contents can be evacuated more easily. It may be advisable to place a surgical sponge or “endobag” under the gallbladder to facilitate catching any stones that might spill upon opening. The incision should continue towards the infundibulum, removing most of the anterior wall of the gallbladder. A very important consideration of this technique involves leaving a portion of the anterior infundibulum wall intact to avoid inadvertent entry into the hepatoduodenal ligament. Once most of the anterior wall is removed and the gallbladder contents, including all stones, are evacuated, the internal aspect of the gallbladder can be examined. It is essential to identify whether continuous biliary drainage from the gallbladder is present. In most “difficult” gallbladders requiring fenestrating subtotal cholecystectomy, the cystic duct is obliterated and does not require formal ligation. However, in the rare instances where the duct is patent and bile continues to drain from it, the internal orifice of the cystic duct should be closed with non-permanent sutures from the internal aspect of the gallbladder. At no point should external ligation of the cystic duct be attempted, which could potentially injure the bile duct. A drain should be left in the hepatorenal recess. No drain is needed inside the gallbladder lumen. The drain should be monitored for biliary drainage. Although generally rare, if a postoperative biliary fistula occurs, standard management should proceed. Routine postoperative endoscopic sphincterotomy is not recommended unless the biliary fistula is persistent, as most of them are self-limiting.

The main goal of laparoscopic cholecystectomy is “safety first, total cholecystectomy second.” While most laparoscopic cholecystectomies are straightforward, the surgeon must always keep this safety culture at the forefront and remain vigilant to anticipate dangerous situations. COSIC will help minimize (or eliminate) BDI and assist the surgeon in managing difficult operating conditions or clinical scenarios. Safe management of the difficult gallbladder is possible with operational adjustments and liberal use of bailout procedures, specifically fenestrating subtotal cholecystectomy.
Colecistectomia Segura: Quando e Como realizar procedimentos de Resgate | Colecistectomia Subtotal
A colecistectomia é um procedimento cirúrgico comum, com mais de 750.000 realizadas anualmente nos Estados Unidos e 200.000 no Brasil. Popularizada no início dos anos 1990, a colecistectomia laparoscópica (CL) é agora considerada o padrão-ouro para casos rotineiros de patologia benigna da vesícula biliar e biliar. A CL tem vantagens claras sobre a abordagem aberta tradicional, como menor morbidade, menos dor e recuperação mais rápida. No entanto, está associada a um aumento de três a cinco vezes na lesão do ducto biliar (LDB). A LDB maior pode ser uma complicação catastrófica, aumentando claramente a mortalidade. Além disso, pacientes que sofrem uma LDB geralmente precisam de intervenções adicionais, têm maior risco de complicações adicionais e sofrem redução na qualidade de vida. A LDB é uma causa comum de litígios legais e continua sendo uma das razões mais comuns para indenizações monetários.
Identificação Anatômica Correta
A “lesão clássica” do ducto biliar ocorre quando o ducto biliar comum é confundido com o ducto cístico. Geralmente, isso ocorre em um cenário de inflamação aguda ou crônica severa, onde a vesícula biliar pode se fundir à parede lateral do ducto hepático comum, predispondo o cirurgião a identificar erroneamente a anatomia biliar. Isso pode resultar em uma LDB maior, onde um segmento do ducto hepático comum e do ducto biliar é removido. Além dessa lesão clássica, outras lesões do sistema biliar podem ocorrer, como ductos seccionais ou segmentares desconectados do fígado com ou sem vazamento biliar, vazamento biliar do coto do ducto cístico, estenoses de longo prazo por danos térmicos ou iatrogênicos, ou lesões vasculobiliares combinadas.
Visão Crítica de Segurança (CVS)
A visão crítica de segurança (CVS), introduzida por Strasberg et al. em 1995, é um método de identificação anatômica segura que serve como um conjunto de critérios para garantir a identificação adequada da anatomia apropriada antes da ligadura de estruturas ductais. Esses critérios incluem a separação da extremidade inferior da vesícula biliar do fígado para expor pelo menos o terço inferior da placa cística, todos os tecidos fibrosos e adiposos limpos dentro do triângulo hepatocístico e apenas duas estruturas vistas entrando na vesícula biliar. A CVS imita a identificação segura que ocorre na colecistectomia aberta tradicional. Embora não existam dados de nível 1 para apoiar seu uso (devido ao grande tamanho da amostra necessário para discriminar entre uma lesão que ocorre com uma incidência relativamente baixa), há um corpo de literatura de mais de 6000 casos onde a CVS foi alcançada sem nenhuma LDB maior.
Cultura de Segurança em Colecistectomia (COSIC)
Embora a adesão estrita à CVS seja importante para diminuir a LDB, ela é apenas uma parte da Cultura de Segurança em Colecistectomia (COSIC), que exige que a segurança esteja na vanguarda. Além de alcançar a CVS em casos de colecistectomia total, a COSIC também requer seleção e avaliação adequadas do paciente, ajuste da técnica cirúrgica em casos não rotineiros, uso de procedimentos de resgate e evitar casos complexos quando a experiência apropriada não estiver disponível. A Sociedade Americana de Cirurgiões Gastrointestinais e Endoscópicos (SAGES) desenvolveu um programa de seis etapas para aumentar a segurança da colecistectomia:
- Compreender a CVS e usá-la para identificação do ducto cístico e da artéria.
- Considerar uma pausa intraoperatória antes de prender ou cortar qualquer estrutura.
- Compreender a anatomia aberrante.
- Uso liberal de colangiografia ou outros meios de imagem intraoperatória do sistema biliar.
- Reconhecer quando a dissecção está se aproximando de uma zona de risco significativo e terminar a operação por um método seguro, além da colecistectomia, se as condições ao redor da vesícula biliar forem muito perigosas.
- Buscar ajuda de outro cirurgião quando as condições forem difíceis.
Procedimentos de Resgate: Quando e Como Optar
Decidir quando interromper a dissecção do triângulo hepatocístico e optar por um procedimento de resgate em vez da colecistectomia total pode ser desafiador. Para tomar essa decisão antes que ocorra qualquer lesão biliar ou vascular, o cirurgião precisa constantemente se perguntar: “É possível alcançar a CVS com segurança?” Quando a resposta for “Não” ou “Não tenho certeza”, recomendamos considerar um procedimento de resgate. Acreditamos que a adoção precoce de um procedimento de resgate diminuirá a dificuldade de tomar essa decisão e evitará lesões inadvertidas ao sistema biliar ao tentar dissecar em planos difíceis e obstruídos. É importante sempre lembrar que esta operação é feita para patologia benigna.
Existem três opções claras de resgate em casos difíceis:
- Interromper a Operação (Parar, Drenar e Encaminhar):
- Parar a operação pode atuar em tensão com o objetivo do cirurgião de “resolver um problema”, mas deve ser considerado e é uma opção viável e segura para evitar a LDB. O paciente deve continuar com um curso curto de antibióticos ou até mesmo ser submetido à colocação de um dreno e/ou de colecistostomia percutânea pós-operatória. Uma segunda tentativa de colecistectomia pode ser considerada em 2–3 meses.
- Colecistostomia Cirúrgica:
- O fundo da vesícula biliar pode ser aberto após a colocação de uma sutura em “bolsa de tabaco”, o conteúdo é aspirado e um cateter de drenagem é colocado na luz da vesícula biliar. Este método funciona como uma medida temporária, pois a colecistectomia definitiva provavelmente será necessária em 2–3 meses.
- Colecistectomia Subtotal “Fenestrante”:
- A colecistectomia subtotal tem sido uma opção cirúrgica por mais de 100 anos. Em 2016, foi feita uma tentativa de definir a colecistectomia subtotal em dois subtipos distintos para permitir um estudo e disseminação melhorados da técnica. Quando um novo remanescente da vesícula biliar é criado, isso é chamado de colecistectomia subtotal “reconstituinte”. Quando a vesícula biliar é deixada aberta com uma porção restante, isso é chamado de colecistectomia subtotal “fenestrante”. Recentes revisões sistemáticas demonstraram a segurança desses procedimentos. Recomenda-se a colecistectomia subtotal fenestrante como o procedimento de resgate mais definitivo.
Uma vez que a decisão é tomada para proceder com a colecistectomia subtotal fenestrante, o cirurgião deve considerar sua experiência e se converter para um procedimento aberto ou continuar laparoscopicamente. Acreditamos que esse procedimento pode ser realizado com segurança laparoscopicamente com manobras laparoscópicas mínimas “avançadas”; no entanto, também pode ser realizado facilmente usando uma técnica aberta.
Procedimento de Colecistectomia Subtotal “Fenestrante”
O primeiro passo envolve a incisão da parede anterior (peritonealizada) da vesícula biliar no fundo. Ao deixar o corpo da vesícula biliar intacto inicialmente, o conteúdo da vesícula biliar pode ser evacuado mais facilmente. Pode ser aconselhável colocar uma esponja cirúrgica ou “endobag” sob a vesícula biliar para facilitar a captura de quaisquer pedras que possam ser derramadas ao abri-la. A incisão deve ser continuada em direção ao infundíbulo, removendo a maior parte da parede anterior da vesícula biliar. Uma consideração muito importante dessa técnica envolve deixar uma porção da parede anterior do infundíbulo intacta para evitar a entrada inadvertida no ligamento hepatoduodenal. Uma vez que a maior parte da parede anterior é removida e o conteúdo da vesícula biliar, incluindo todas as pedras, são evacuados, o aspecto interno da vesícula biliar pode ser examinado. É importante identificar se há ou não drenagem biliar contínua da vesícula biliar. Observa-se que na maioria das vesículas biliares “difíceis” que requerem colecistectomia subtotal fenestrante, o ducto cístico está obliterado e não requer ligadura formal. No entanto, nas raras instâncias em que o ducto está patente e a bile continua a drenar dele, o orifício interno do ducto cístico deve ser fechado com sutura não permanente do aspecto interno da vesícula biliar. Em nenhum momento deve ser tentada a ligadura externa do ducto cístico, o que poderia potencialmente lesionar o ducto biliar. Um dreno deve ser deixado no recessus hepatorenal. Nenhum dreno é necessário dentro da luz da vesícula biliar. O dreno deve ser monitorado para drenagem biliar. Embora geralmente rara, se ocorrer uma fístula biliar pós-operatória, o manejo padrão deve prosseguir. Não se recomenda a esfincterotomia endoscópica pós-operatória de rotina, a menos que a fístula biliar seja persistente, pois a maioria delas é autolimitada.

A meta principal da colecistectomia laparoscópica é “segurança em primeiro lugar, colecistectomia total em segundo”. Embora a maioria das colecistectomias laparoscópicas realizadas sejam diretas, o cirurgião deve sempre manter essa cultura de segurança na vanguarda e permanecer vigilante para se antecipar a situações perigosas. A COSIC ajudará a minimizar (ou eliminar) a LDB e ajudará o cirurgião a manejar condições operatórias difíceis ou cenários clínicos. O manejo seguro da vesícula biliar difícil é possível com ajustes operacionais e uso liberal de procedimentos de resgate, especificamente a colecistectomia subtotal fenestrante.
SAFE laparoscopic cholecystectomy
The CVS technique, which was first described by Strasberg et al. in 1995, was introduced to reduce the risk of bile duct injury. A recent Society of American Gastrointestinal and Endoscopic Surgeons (SAGES) expert Delphi consensus deemed the CVS as being the most important factor for overall safety.
Nowadays, the CVS technique is the gold standard to perform a safe cholecystectomy with identification of the vital structures such as the cystic duct.The reviewed literature suggests that judicious establishment of CVS could decrease bile duct injury rate, from an average 0.4% to nearly 0%.
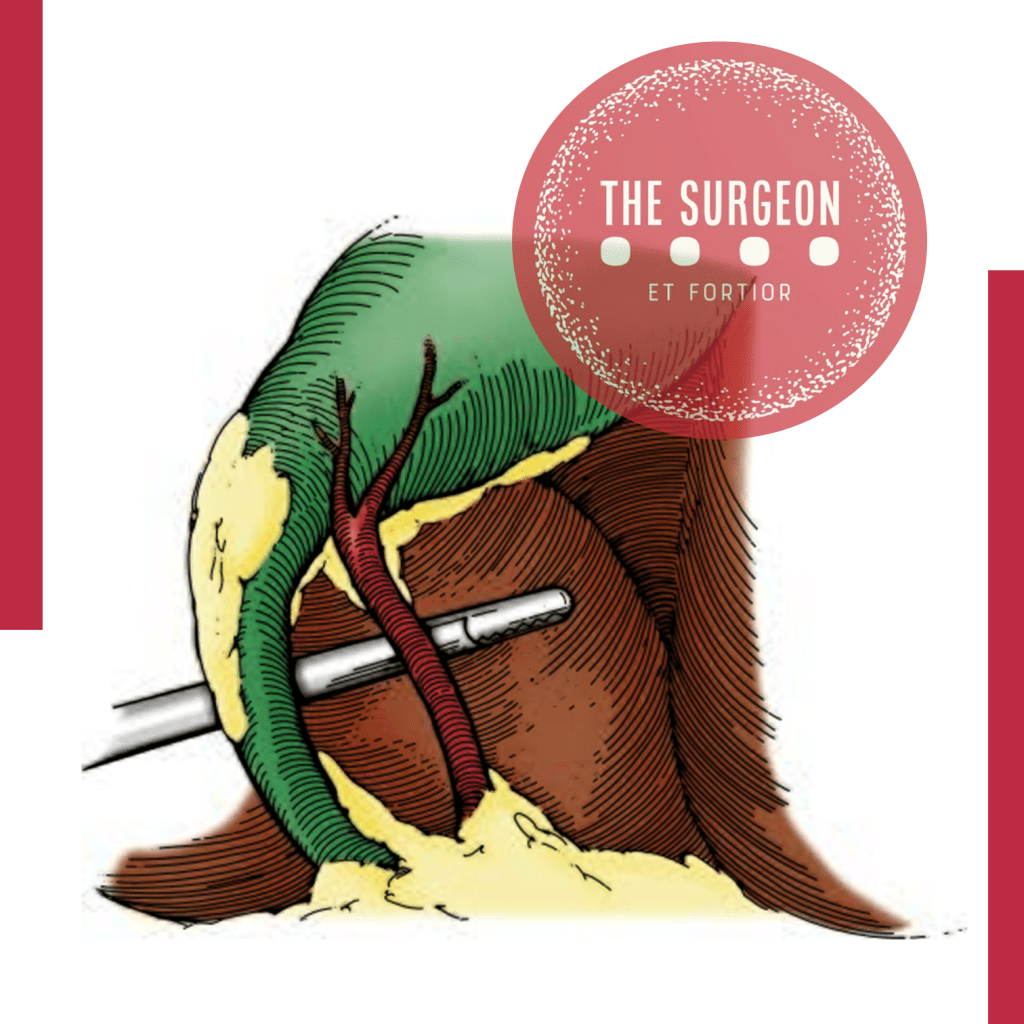
To establish CVS, two windows need to be created during dissection of Calot’s triangle: one window between the cystic artery, cystic duct, and gallbladder, and another one between the cystic artery, gallbladder, and liver. The CVS technique is aimed especially at mobilizing the gallbladder neck from the liver in the appropriate cystic plate to obtain a circumferential identification of the cystic duct and its transition into the gallbladder.
The guiding structure for dissection should be the wall of the gallbladder. Proper retraction of the fundus cephalad and of the infundibulum posteriorly and laterally is necessary, and tenting by excessive lateral pulling on the gallbladder should be avoided. Cephalad traction on the fundus compresses Calot’s triangle, while lateral traction on Hartmann’s pouch tents up the CBD, which may then be mistaken for the cystic duct, especially when that duct is very short. The cystic duct should be dissected in a retrograde fashion, starting at gallbladder proceeding with the identification of the cystic duct–gallbladder junction on both sides and the visualization of the cystic duct–common bile duct junction prior to clipping.
Calot’s triangle should be dissected from all fibrous and fatty tissues. At the end of the dissection, only the cystic duct and artery cystica should enter the gallbladder and the bottom of the liver bed should be visible. The CBD is not necessary to be exposed. Failure to achieve the CVS is an absolute indication for conversion or additional bile duct imaging. The CVS should be described in the operative report.
Connor et al. and Wakabayashi et al. elegantly describe five key initial steps in performing safe laparoscopic cholecystectomy: (1) retract the gallbladder laterally to a 10 o’clock position relative to the principle plane of the liver (Cantlie’s line); (2) confirm Hartmann’s pouch is retracted up and towards segment IV; (3) identify Rouviere’s sulcus which marks the level of the right posterior portal pedicle and is identifiable in >80% of the patients. An imaginary line (R4U) drawn along the sulcus and carried across to the base of segment IV shows the level ventral to which dissection is “safe” and dorsal to which it is not; (4) dissect the posterior peritoneum of the hepatobiliary or hepatocystic triangle; and (5) confirm the critical view is obtained.
Preventive strategies and safe surgery are of utmost importance to minimize BDI during laparoscopic cholecystectomy. Although many methods used in the prevention of BDI have demonstrated promising results, there is no consensus regarding a systematic reporting system of BDI. Currently, CVS seems to be the cornerstone for a safe laparoscopic cholecystectomy. In difficult cases, a sufficient attention to alternative techniques should be apprehended. In such cases, intraoperative imaging may delineate the biliary anatomy.
Prevenção de Lesão da Via Biliar durante a Colecistectomia
A colecistectomia laparoscópica tornou-se o padrão ouro para o tratamento da colelitíase sintomática e outras doenças da vesícula biliar. No entanto, a incidência de lesões da via biliar (LVB) aumentou de 0,2–0,3% na era da colecistectomia aberta convencional para 0,5–0,8% na era da colecistectomia laparoscópica. Essas lesões são frequentemente associadas a significativa morbidade e mortalidade pós-operatória, reduzida qualidade de vida a longo prazo e representam um desafio cirúrgico considerável. A prevenção dessas lesões deve ser o principal objetivo, exigindo adesão a princípios rigorosos de dissecação meticulosa e segura das estruturas identificadas.
Causas e Fatores de Risco para Lesões da Via Biliar
As lesões da via biliar podem ocorrer devido à dissecação incorreta ou incompleta do triângulo de Calot, especialmente em casos de inflamação significativa no local cirúrgico ou anatomia aberrante do ducto biliar. Outros fatores que aumentam a incidência de LVB incluem:
- Inexperiência do Cirurgião: A “curva de aprendizado” inicial contribuiu para a alta taxa de lesões biliares nos primeiros relatos.
- Inflamação e Cicatrizes: Inflamação aguda ou crônica e cicatrizes densas podem obscurecer a anatomia normal e aumentar a dificuldade do procedimento.
- Obesidade: A presença de tecido adiposo abundante ao redor do ligamento hepatoduodenal aumenta a dificuldade cirúrgica e promove lesões biliares.
- Anatomia Aberrante: Variações anatômicas, como um ducto hepático direito aberrante, podem ser erroneamente identificadas como ducto cístico e ligadas ou cortadas.
- Uso Excessivo de Energia: O uso excessivo de dispositivos de energia, como eletrocautério, pode levar a lesões térmicas e isquemia do ducto biliar.
- Fatores Adversos: Idade avançada, gênero masculino, obesidade mórbida, longa duração dos sintomas antes da cirurgia, cirurgias abdominais superiores prévias e inflamação aguda contribuem para o aumento do risco.
Princípios Técnicos para Prevenção de Lesões da Via Biliar
Para prevenir lesões durante a colecistectomia laparoscópica, os cirurgiões devem seguir princípios técnicos essenciais:
- Visão Crítica de Segurança (CVS): A técnica CVS, descrita por Strasberg et al., é fundamental para a identificação segura das estruturas vitais, como o ducto cístico. Dois espaços devem ser criados durante a dissecação do triângulo de Calot para identificar circunferencialmente o ducto cístico e sua transição para a vesícula biliar.
- Dissecação Meticulosa do Triângulo de Calot: A limpeza do triângulo hepatocístico de gordura e tecidos fibrosos, e a separação do terço inferior da vesícula biliar do fígado para expor a placa cística são passos cruciais.
- Uso Judicioso de Dispositivos de Energia: Os dispositivos de energia devem ser usados com cautela no triângulo de Calot, com configurações de baixa potência e coagulação de pequenos pedaços de tecido por vez.
- Reconhecimento de Dissecção Insegura: O cirurgião deve ser capaz de reconhecer quando a dissecção se torna insegura, com alto potencial para LVB, e estar preparado para buscar alternativas técnicas, pedir uma segunda opinião ou converter para uma colecistectomia aberta.
- Imagens Intraoperatórias: Técnicas como colangiografia intraoperatória, ultrassonografia laparoscópica e colangiografia por fluorescência de infravermelho próximo podem ser usadas para avaliar a anatomia biliar.
Procedimentos de Resgate e Conversão
Em casos onde a CVS não pode ser alcançada e as estratégias de resgate não podem ser implementadas, não hesite em converter para uma colecistectomia aberta. Procedimentos de resgate, como colecistectomia subtotal ou colecistectomia iniciada pelo fundo, podem ser necessários em casos de inflamação severa e/ou incapacidade de realizar a CVS.
Avaliação Pré-operatória e Planejamento
A avaliação pré-operatória de preditores de colecistectomia difícil é crucial. Fatores como gênero masculino, obesidade, idade avançada, histórico de ataques de cólica biliar, intervalo prolongado entre o início e a apresentação dos sintomas, cirurgias abdominais superiores prévias e cirrose devem ser identificados. A seleção cuidadosa de pacientes e a preparação para a possibilidade de conversão para cirurgia aberta são essenciais para a segurança do procedimento.
Conclusão
A prevenção de lesões da via biliar durante a colecistectomia laparoscópica exige uma abordagem meticulosa, conhecimento anatômico detalhado e a aplicação de técnicas cirúrgicas refinadas. A adesão à técnica CVS, uso cauteloso de dispositivos de energia e a prontidão para procedimentos de resgate ou conversão são fundamentais para minimizar riscos e melhorar os resultados dos pacientes. A experiência do cirurgião e a colaboração da equipe cirúrgica são fatores críticos para a execução segura desta operação comum, mas potencialmente desafiadora.
Mechanisms of Bile Duct Injury
Mechanism of Bile Duct Injury: Understanding the Risks in Laparoscopic Cholecystectomy
Introduction
Laparoscopic cholecystectomy, the “gold standard” for treating symptomatic gallbladder disease, has transformed surgical practice since its introduction in the early 1990s. Despite its widespread adoption and the improved safety profile over time, the procedure remains fraught with risks, particularly bile duct injuries (BDIs). The incidence of BDIs during laparoscopic cholecystectomy has declined from its peak, but this complication still represents a significant challenge in digestive surgery, leading to substantial morbidity, mortality, and legal consequences. In Brazil, where an estimated 300,000 cholecystectomies are performed annually, BDIs continue to be a significant concern. This article delves into the mechanisms of bile duct injuries during laparoscopic cholecystectomy, exploring the factors that contribute to these adverse events and their implications for surgical practice.
Development of the Theme
The advent of laparoscopic cholecystectomy marked a turning point in the management of gallbladder disease, offering patients reduced postoperative pain, shorter hospital stays, and faster recovery times. However, the initial enthusiasm for this minimally invasive approach was tempered by a notable increase in bile duct injuries. As surgeons adapted to the new technique, the incidence of BDIs spiked, with early reports indicating injury rates as high as 0.7%. Today, with increased experience and refined techniques, the incidence has decreased to approximately 0.1% to 0.2%. Despite these improvements, the risk remains significant, with estimates suggesting that one in three general surgeons will cause a bile duct injury at some point in their careers.
Iatrogenic bile duct injuries are most often the result of perceptual errors in identifying biliary anatomy during surgery. The most common injury involves a complete transection of the common bile duct, which is also the most difficult to manage. Typically, excessive cephalad retraction of the gallbladder fundus or insufficient lateral retraction on the infundibulum leads to an alignment of the cystic and common bile ducts, causing the common bile duct to be mistaken for the cystic duct. This misidentification results in clipping and transecting the common bile duct—a scenario that can lead to devastating outcomes if not promptly recognized and appropriately managed.
Inflammatory conditions, such as acute or chronic cholecystitis, further complicate the surgical landscape. Thickened and friable tissue, along with adhesions, can obscure normal anatomical landmarks, increasing the difficulty of the procedure. Aberrant biliary anatomy, such as a low-lying right hepatic duct, poses additional risks, as these anatomical variations can be easily overlooked during surgery, leading to unintended ductal injury.
Energy sources used for hemostasis, such as electrocautery, introduce another layer of complexity. Excessive or inappropriate use of these tools can damage the bile duct or its blood supply, resulting in stricture formation or bile leaks. Another common mechanism of injury occurs when a clip is inadvertently placed across the common bile duct, often in a hurried attempt to control bleeding from the hilum without a clear view of the anatomy.
In the context of laparoscopic cholecystectomy, BDIs are particularly perilous when the common bile duct is mistaken for the cystic duct. This classical injury pattern, first described by Davidoff and colleagues, typically involves clipping and dividing the common bile duct, with further proximal dissection leading to injury of the right hepatic artery and more proximal ductal structures, including the common hepatic duct and intrahepatic ducts. Poor visualization due to inadequate illumination, excessive smoke, or intraoperative bleeding exacerbates these risks, making meticulous surgical technique and optimal visualization crucial to avoiding these injuries.
Key Points
- Perceptual Errors: The primary mechanism of bile duct injury during laparoscopic cholecystectomy is the misidentification of biliary anatomy, particularly the confusion between the cystic and common bile ducts.
- Risk Factors: Inflammatory conditions, aberrant anatomy, and excessive use of energy devices significantly increase the risk of bile duct injuries.
- Incidence: Despite advancements in technique, bile duct injuries remain a significant concern, with a 0.1% to 0.2% incidence in laparoscopic cholecystectomy. In Brazil, the annual rate of cholecystectomies underscores the importance of vigilance in preventing these injuries.
- Complications: Bile duct injuries can lead to severe complications, including biliary stricture, leakage, infection, and even death. The financial and legal implications further highlight the need for preventive measures.
Conclusion
Understanding the mechanisms of bile duct injury during laparoscopic cholecystectomy is crucial for improving surgical outcomes and minimizing patient morbidity. Surgeons must remain vigilant in identifying biliary anatomy, particularly in the presence of risk factors such as inflammation and aberrant anatomy. Enhanced visualization techniques, careful dissection, and judicious use of energy devices are essential strategies to reduce the incidence of BDIs. As the field of minimally invasive surgery continues to evolve, ongoing education and training in these areas are paramount to ensuring patient safety and improving the quality of care.
In the words of Alexis Carrel, “There is no such thing as minor surgery, but there are many minor surgeons”. This sentiment is particularly relevant to the surgical treatment of biliary diseases, where the combination of skill, experience, and compassion is vital to patient outcomes.
Did you like it? Leave us a comment ✍️, share on your social networks, and | or send your question via 💬 Online Chat in our Instagram DM.
LaparoscopicCholecystectomy #BileDuctInjury #SurgicalComplications #DigestiveSurgery #SurgicalEducation
Prevention of Bile Duct Injury
Prevention of Bile Duct Injury During Laparoscopic Cholecystectomy
Introduction
Bile duct injury (BDI) during laparoscopic cholecystectomy is a significant surgical complication with profound clinical and medico-legal implications. The incidence of BDI ranges from 0.3% to 0.6%, despite advances in surgical techniques and imaging modalities. The prevalence of BDI remains concerning due to its association with high morbidity and mortality rates. Patients who suffer from BDI often face prolonged hospital stays, multiple surgeries, and long-term complications such as bile leakage, strictures, and secondary biliary cirrhosis. Medico-legally, BDI is one of the most common reasons for litigation against surgeons, often resulting in significant financial settlements and professional repercussions.
Questions and Answers
Question 1: What technique should be used to identify the anatomy during laparoscopic cholecystectomy?
Answer: The Critical View of Safety (CVS) is recommended for identifying the cystic duct and cystic artery.
Key Findings: The incidence of BDI was found to be 2 in one million cases using CVS, compared to 1.5 per 1000 cases with the infundibular technique.
Question 2: When should intraoperative cholangiography (IOC) be used?
Answer: IOC should be used in cases of anatomical uncertainty or suspicion of bile duct injury.
Key Findings: IOC aids in the prevention and immediate management of BDI by providing a precise assessment of biliary anatomy during surgery.
Question 3: What are the recommendations for managing patients with confirmed or suspected bile duct injury?
Answer: Patients with confirmed or suspected BDI should be referred to an experienced surgeon or a multidisciplinary hepatobiliary team.
Key Findings: Early referral to hepatobiliary specialists is associated with better long-term outcomes and lower complication rates.
Question 4: Should the “fundus-first” technique be used when CVS cannot be achieved?
Answer: Yes, the “fundus-first” technique is recommended when CVS cannot be achieved.
Key Findings: This technique is effective for safely dissecting the gallbladder in complex cases where anatomy is unclear.
Question 5: Should CVS be documented during laparoscopic cholecystectomy?
Answer: Yes, documenting CVS with double-static photographs is recommended.
Key Findings: Photographic documentation of CVS ensures correct anatomical identification and serves as a record for later review in case of complications.
Question 6: Should near-infrared biliary imaging be used intraoperatively?
Answer: The evidence for near-infrared biliary imaging is limited; thus, IOC is preferred.
Key Findings: IOC is more widely studied and proven effective in preventing BDI compared to near-infrared imaging.
Question 7: Should surgical risk stratification be used to mitigate the risk of BDI?
Answer: Yes, surgical risk stratification is recommended.
Key Findings: Risk stratification helps identify patients at higher risk of complications, aiding in surgical planning and decision-making.
Question 8: Should the presence of cholecystolithiasis be considered in risk stratification?
Answer: Yes, the presence of cholecystolithiasis should be considered in risk stratification.
Key Findings: Patients with cholecystolithiasis have a higher risk of complications during cholecystectomy, making it important to include this condition in risk assessments.
Question 9: Should immediate cholecystectomy be performed in cases of acute cholecystitis?
Answer: Yes, immediate cholecystectomy within 72 hours is recommended.
Key Findings: Surgery within 72 hours of the onset of acute cholecystitis symptoms is associated with lower complication rates and better patient recovery.
Question 10: Should subtotal cholecystectomy be performed in cases of severe inflammation?
Answer: Yes, subtotal cholecystectomy is recommended in cases of severe inflammation where CVS cannot be obtained.
Key Findings: In severe inflammation scenarios, subtotal cholecystectomy can facilitate the surgery and reduce the risk of BDI.
Question 11: Which approach is preferable, four-port laparoscopic cholecystectomy or reduced-port/single-incision?
Answer: Four-port laparoscopic cholecystectomy is recommended as the standard approach.
Key Findings: The four-port technique is the most studied, showing effectiveness and safety in performing cholecystectomies with lower complication risks.
Question 12: Should interval cholecystectomy be performed following percutaneous cholecystostomy?
Answer: Yes, interval cholecystectomy is recommended after initial stabilization with percutaneous cholecystostomy.
Key Findings: Interval cholecystectomy offers better long-term outcomes and lower risk of recurrent complications compared to no additional treatment.
Question 13: Should laparoscopic cholecystectomy be converted to open in difficult cases?
Answer: Yes, conversion to open surgery is recommended in cases of significant difficulty.
Key Findings: Conversion to open surgery can prevent BDI in situations where laparoscopic dissection is extremely difficult or risky.
Question 14: Should a waiting time be implemented to verify CVS?
Answer: Yes, a waiting time to verify CVS is recommended.
Key Findings: A waiting time allows better anatomical evaluation before proceeding with dissection, reducing the risk of BDI.
Question 15: Should two surgeons be used in complex cases?
Answer: The presence of two surgeons can be beneficial in complex cases, although strong recommendations are not made due to limited evidence.
Key Findings: Some studies suggest that collaboration between two surgeons can improve anatomical identification and reduce complications in difficult cases.
Question 16: Should surgeons receive coaching on CVS to limit the risk or severity of BDI?
Answer: Yes, surgeons should receive coaching on CVS.
Key Findings: Surgeons who receive targeted coaching on CVS show improved anatomical identification and reduced rates of BDI.
Question 17: Should simulation or video-based education be used to train surgeons?
Answer: Yes, simulation or video-based education should be used.
Key Findings: These training methods enhance technical skills, increase surgical precision, and reduce the incidence of BDI during laparoscopic cholecystectomy.
Conclusion
The consensus recommendations provide evidence-based approaches to minimize bile duct injury during laparoscopic cholecystectomy. Practices such as the critical view of safety (CVS), intraoperative cholangiography (IOC), and early referral to specialists can significantly improve surgical outcomes and reduce complications. As famously stated, “The history of surgery is the history of the control of bleeding,” a phrase that underscores the importance of meticulous surgical technique and the prevention of complications like bile duct injuries.
Liderança no Campo da Cirurgia
O campo da cirurgia está em constante evolução, exigindo não apenas habilidades técnicas de alta qualidade, mas também capacidades de liderança excepcionais. No entanto, a formação tradicional dos cirurgiões raramente inclui treinamento formal em liderança, deixando muitos profissionais despreparados para assumir posições de liderança. Este artigo explora a importância da liderança na cirurgia, os diferentes tipos de liderança, suas características e oferece recomendações para o desenvolvimento de líderes cirúrgicos.
A Importância da Liderança na Cirurgia
Historicamente, os cirurgiões eram vistos como líderes incontestáveis dentro de um modelo de treinamento de aprendizado, onde a experiência pessoal e o julgamento clínico guiavam as práticas. No entanto, a modernização da medicina, impulsionada pela tecnologia e pela disponibilidade de dados, transformou o ambiente cirúrgico em um campo mais colaborativo e complexo. A liderança eficaz agora é crucial para navegar esse ambiente volátil, incerto, complexo e ambíguo. Como disse Napoleão Bonaparte, “Um líder é um negociador de esperanças.” Na cirurgia, liderar é guiar equipes em meio a incertezas, mantendo sempre a esperança e a confiança nos melhores resultados para os pacientes.
Desenvolvimento da Liderança Cirúrgica
Apesar da importância, muitos cirurgiões recém-formados não recebem treinamento formal em liderança durante a residência. Ao contrário de outras profissões, onde a liderança é um componente central da formação, os médicos devem aprender habilidades de liderança na prática ou através da observação de líderes bem-sucedidos. Programas de desenvolvimento de liderança, semelhantes aos oferecidos a oficiais militares e executivos de negócios, poderiam beneficiar grandemente os cirurgiões. George S. Patton afirmou: “Não diga às pessoas como fazer as coisas, diga-lhes o que fazer e deixe que elas surpreendam você com seus resultados.” Essa filosofia pode ser aplicada na cirurgia, incentivando a autonomia e a inovação dentro das equipes cirúrgicas.
Tipos de Liderança em Cirurgia
Diversos estilos de liderança podem ser aplicados no campo da cirurgia, cada um com suas características únicas:
- Liderança Autoritária:
- Caracterizada por decisões centralizadas e controle rígido.
- Pode ser eficaz em situações de emergência onde decisões rápidas são necessárias.
“O verdadeiro gênio reside na capacidade de avaliar informações incertas, conflitantes, e perigosas.” Winston Churchill
- Liderança Hierárquica:
- Baseada em uma estrutura de comando clara.
- Útil em ambientes estruturados com protocolos bem definidos.
Sun Tzu, em “A Arte da Guerra”, escreveu: “Aquele que é prudente e espera por um inimigo imprudente será vitorioso.”
2. Liderança Transacional:
- Focada em recompensas e punições para alcançar resultados.
- Pode ser útil para manter a eficiência e a produtividade.
Douglas MacArthur disse: “Os soldados devem ter ganho pessoal de suas ações; isso estimula o cumprimento do dever.”
3. Liderança Transformacional:
- Inspira e motiva a equipe a alcançar metas além das expectativas.
- Promove inovação e mudanças positivas na prática cirúrgica.
“O maior líder não é necessariamente aquele que faz as maiores coisas. Ele é aquele que faz as pessoas fazerem as maiores coisas.” – Ronald Reagan
4. Liderança Adaptativa:
- Envolve a capacidade de ajustar-se a novas situações e desafios.
- Crucial em ambientes cirúrgicos dinâmicos e em constante mudança.
Dwight D. Eisenhower afirmou: “Os planos são inúteis, mas o planejamento é tudo.”
5. Liderança Situacional:
- Adapta o estilo de liderança com base nas necessidades específicas da equipe e da situação.
- Proporciona flexibilidade e resposta eficaz a diferentes cenários clínicos.
Como observou Alexander, o Grande: “Não há nada impossível para aquele que tentará.”
6. Liderança Servidora:
- Foca no bem-estar e no desenvolvimento dos membros da equipe.
- Constrói uma cultura de apoio e colaboração.
“O melhor dos líderes é aquele cujo trabalho é feito, cujas pessoas dizem: ‘Nós fizemos isso sozinhos.'” – Lao-Tzu
Características de um Líder Cirúrgico Eficaz
Um líder cirúrgico eficaz deve possuir várias qualidades essenciais, incluindo visão, flexibilidade, motivação, inteligência emocional (EI), empatia, adaptabilidade, confiança, confiabilidade, responsabilidade e habilidades de gestão. A visão permite ao líder definir e perseguir objetivos claros, enquanto a flexibilidade e a adaptabilidade são necessárias para navegar em um ambiente em rápida mudança. Napoleão Bonaparte afirmou: “A liderança é uma combinação de estratégia e caráter. Se você precisar dispensar um, dispense a estratégia.” Essa citação reflete a importância do caráter e da integridade na liderança cirúrgica. A inteligência emocional e a empatia são fundamentais para a comunicação eficaz e para a construção de relacionamentos sólidos dentro da equipe. A confiabilidade e a responsabilidade asseguram que o líder seja um exemplo a ser seguido, promovendo uma cultura de confiança e responsabilidade mútua.
Recomendações para o Desenvolvimento de Líderes Cirúrgicos
Para desenvolver habilidades de liderança, os cirurgiões devem buscar oportunidades de treinamento formal em liderança, participar de workshops e seminários, e buscar orientação de mentores experientes. A autoavaliação honesta e o feedback contínuo são essenciais para o crescimento pessoal e profissional. Além disso, a incorporação de programas de liderança nos currículos de residência cirúrgica pode preparar melhor os futuros cirurgiões para os desafios do campo. Estabelecer um ambiente que encoraje a liderança colaborativa e o desenvolvimento contínuo também é crucial para a formação de líderes eficazes.
Conclusão
A liderança no campo da cirurgia é essencial para enfrentar os desafios de um ambiente médico moderno e complexo. Desenvolver habilidades de liderança em cirurgiões pode melhorar significativamente os resultados dos pacientes e promover uma prática cirúrgica mais eficiente e colaborativa. Ao reconhecer a importância da liderança e investir em seu desenvolvimento, a comunidade cirúrgica pode assegurar um futuro mais brilhante e inovador para a medicina.
Fricção Cirúrgica: Desafios e Realidades no Centro Cirúrgico
Fricção Cirúrgica: Desafios e Realidades no Centro Cirúrgico
No universo da teoria militar, Carl von Clausewitz introduziu o conceito de “fricção” para descrever as dificuldades e imprevistos que complicam a execução dos planos de guerra. Esse conceito, no entanto, transcende o campo de batalha e encontra paralelos surpreendentes em outros cenários complexos e de alta pressão, como o centro cirúrgico. A “fricção cirúrgica” refere-se às diversas dificuldades que cirurgiões e equipes médicas enfrentam durante procedimentos, afetando a eficiência e os resultados esperados.
Imprevisibilidade e Complexidade
Assim como na guerra, a cirurgia está repleta de elementos imprevisíveis. Mesmo com um planejamento meticuloso e uma equipe altamente treinada, fatores inesperados podem surgir. Complicações anatômicas, reações adversas a medicamentos e condições pré-existentes do paciente são apenas alguns exemplos de imprevistos que podem alterar drasticamente o curso de uma operação.
“Tudo na guerra é simples, mas a coisa mais simples é difícil.” – Carl von Clausewitz
Equipamentos e Tecnologia
Embora a tecnologia moderna tenha revolucionado a medicina, ela também introduz sua própria forma de fricção. Equipamentos sofisticados podem falhar ou não funcionar conforme esperado. A calibração inadequada de máquinas, falhas de software em dispositivos médicos e até problemas de energia podem criar obstáculos significativos durante uma cirurgia. Manter e operar esses equipamentos requer um nível elevado de expertise técnica e atenção constante.
“A fricção é o único conceito que distingue amplamente a guerra real da guerra no papel.” – Carl von Clausewitz
Comunicação e Coordenação
A comunicação é crucial em um centro cirúrgico, onde cada membro da equipe desempenha um papel vital. Qualquer falha na transmissão de informações pode ter consequências sérias. Mal-entendidos entre cirurgiões, anestesistas, enfermeiros e técnicos podem levar a erros críticos. A coordenação eficaz é essencial para garantir que todos os procedimentos sejam executados sem problemas, desde a preparação do paciente até a conclusão da cirurgia.
“A mais triviais coisas, vistas no contexto de uma operação militar, parecem ir contra você.” – Carl von Clausewitz
Fatores Humanos
A fricção também emerge das variáveis humanas. Fadiga, estresse e pressão emocional podem afetar o desempenho dos profissionais de saúde. Cirurgiões e enfermeiros frequentemente trabalham em turnos longos e intensos, o que pode levar a lapsos de concentração e julgamento. A capacidade de um profissional de saúde de manter a calma e tomar decisões rápidas e precisas é testada continuamente no ambiente cirúrgico.
“A guerra é o domínio da incerteza; três quartos dos fatores sobre os quais a ação é baseada estão enfiados na névoa de maior ou menor incerteza.” – Carl von Clausewitz
Logística e Suprimentos
A logística desempenha um papel crítico no funcionamento suave de um centro cirúrgico. A disponibilidade de instrumentos estéreis, medicamentos e outros suprimentos médicos é fundamental. Qualquer atraso na entrega de suprimentos ou problemas com a esterilização de instrumentos pode interromper um procedimento e aumentar os riscos para o paciente.
“A guerra é a área da atividade humana mais suscetível à fricção.” – Carl von Clausewitz
Mitigando a Fricção Cirúrgica
Assim como os comandantes militares desenvolvem estratégias para mitigar a fricção na guerra, as equipes cirúrgicas adotam várias práticas para reduzir as dificuldades inesperadas. Treinamento rigoroso e contínuo, simulações de procedimentos complexos e protocolos claros de comunicação são essenciais. Além disso, a manutenção regular de equipamentos e a implementação de sistemas de redundância podem ajudar a minimizar falhas técnicas.
“A habilidade de um líder militar reside na manutenção de uma visão clara e objetiva apesar da fricção.” – Carl von Clausewitz
A fricção cirúrgica, como descrita por Clausewitz em um contexto militar, reflete a realidade desafiadora do centro cirúrgico. Reconhecer e preparar-se para essas dificuldades é crucial para garantir a segurança do paciente e o sucesso das operações. Em última análise, a habilidade das equipes médicas em gerenciar a fricção cirúrgica determina a eficácia e a eficiência das intervenções cirúrgicas.
Charlie Munger’s 25 Cognitive Biases Applied to Digestive Surgery
In the demanding field of digestive surgery, excellence is not just a goal but a necessity. By integrating the profound insights of Charlie Munger on cognitive biases with the motivational principles of Zig Ziglar, surgeons can achieve superior performance and enhance patient care. This comprehensive guide offers actionable recommendations and illustrative examples tailored to the unique challenges of digestive surgery, ensuring that every decision is informed, balanced, and patient-centered. Charlie Munger is a renowned investor and philosopher known for his ability to identify and avoid judgment errors, often rooted in cognitive biases. For a digestive surgeon, understanding and mitigating these biases can significantly enhance clinical decision-making and performance. This summary outlines Munger’s 25 biases and provides specific examples and recommendations for surgical practice.
The 25 Cognitive Biases
- Reward and Punishment Super-Response Tendency
- Example: Opting for procedures with higher financial incentives despite less lucrative alternatives being more appropriate for the patient.
- Recommendation: Always evaluate the long-term benefits for the patient over immediate rewards.
- Liking/Loving Tendency
- Example: Ignoring a team member’s faults because you like them, compromising care quality.
- Recommendation: Maintain objective and impartial evaluations of all team members’ performance.
- Disliking/Hating Tendency
- Example: Dismissing valuable suggestions from colleagues due to personal dislike.
- Recommendation: Prioritize the efficacy of suggestions and patient safety, regardless of who proposes them.
- Doubt-Avoidance Tendency
- Example: Sticking to familiar procedures and avoiding new techniques with better outcomes due to fear of the unknown.
- Recommendation: Stay updated with best practices and be willing to explore new, evidence-based approaches.
- Inconsistency-Avoidance Tendency
- Example: Persisting with outdated surgical techniques to remain consistent with past practices.
- Recommendation: Regularly review clinical guidelines and adapt as necessary.
- Curiosity Tendency
- Example: Spending excessive time researching rare conditions not relevant to daily practice.
- Recommendation: Focus on continuous updates in areas directly related to daily clinical work.
- Kantian Fairness Tendency
- Example: Treating all cases identically without considering individual patient needs.
- Recommendation: Personalize care to meet the unique needs of each patient.
- Envy/Jealousy Tendency
- Example: Allowing jealousy of colleagues’ success to affect the work environment.
- Recommendation: Focus on personal and collaborative professional development, celebrating others’ successes.
- Reciprocity Tendency
- Example: Rewarding personal favors with clinical decisions, like preferences for shifts or cases.
- Recommendation: Maintain professionalism and base decisions on clinical and ethical criteria.
- Simple, Pain-Avoiding Psychological Denial
- Example: Avoiding discussions about poor prognoses to evade emotional discomfort.
- Recommendation: Address all clinical situations honestly and sensitively, providing appropriate support.
- Excessive Self-Regard Tendency
- Example: Overestimating personal skills and refusing assistance or second opinions.
- Recommendation: Recognize personal limitations and seek collaboration when necessary.
- Over-Optimism Tendency
- Example: Underestimating surgical risks and failing to prepare patients for potential complications.
- Recommendation: Conduct comprehensive risk assessments and communicate realistically with patients.
- Deprival-Superreaction Tendency
- Example: Overreacting to resource shortages impulsively.
- Recommendation: Plan ahead and stay calm to find effective solutions.
- Social-Proof Tendency
- Example: Adopting practices simply because they are popular among peers without assessing their efficacy.
- Recommendation: Base clinical decisions on robust evidence and recognized medical guidelines.
- Contrast-Misreaction Tendency
- Example: Underestimating a postoperative complication because it seems minor compared to a recent severe case.
- Recommendation: Evaluate each case individually and objectively, avoiding subjective comparisons.
- Stress-Influence Tendency
- Example: Making hasty decisions under high-pressure situations.
- Recommendation: Develop stress management techniques and make decisions calmly and deliberately.
- Availability-Misweighing Tendency
- Example: Making decisions based primarily on recent experiences instead of comprehensive historical data.
- Recommendation: Maintain detailed records and review long-term data to inform decisions.
- Use-It-or-Lose-It Tendency
- Example: Assuming surgical skills remain unchanged without regular practice.
- Recommendation: Regularly participate in training and simulations to keep skills up-to-date.
- Drug-Misinfluence Tendency
- Example: Underestimating the effects of postoperative analgesics.
- Recommendation: Carefully monitor medication use and adjust as needed.
- Senescence-Misinfluence Tendency
- Example: Resisting learning new surgical techniques due to age.
- Recommendation: Engage in continuous medical education and remain open to innovation.
- Authority-Misinfluence Tendency
- Example: Blindly following a senior colleague’s outdated practices.
- Recommendation: Question and validate all practices against current evidence and standards.
- Twaddle Tendency
- Example: Engaging in irrelevant discussions during surgical planning.
- Recommendation: Focus on relevant, evidence-based information.
- Reason-Respecting Tendency
- Example: Failing to explain the rationale behind surgical decisions to patients.
- Recommendation: Always provide clear, logical explanations to patients and their families.
- Lollapalooza Tendency
- Example: Multiple biases leading to a major error in patient care.
- Recommendation: Be vigilant about recognizing and mitigating multiple biases simultaneously.
- Tendency to Overweight Recent Information
- Example: Giving undue importance to the most recent piece of information received.
- Recommendation: Balance recent information with a thorough review of all relevant data.
Just as Charlie Munger highlights the importance of avoiding cognitive biases for effective decision-making, Zig Ziglar teaches us the significance of attitude and continuous improvement. For a digestive surgeon, applying these principles can transform clinical practice, leading to exceptional performance and superior patient care. Zig Ziglar said, “You don’t have to be great to start, but you have to start to be great.” Every step taken towards overcoming cognitive biases and adopting evidence-based practices is a step towards excellence. By recognizing and mitigating these 25 cognitive biases, you position yourself for an assistive performance that not only treats but truly cares for patients.
Recommendations from Zig Ziglar for Digestive Surgeons
- Believe in Yourself: “If you can dream it, you can achieve it.” Trust in your ability to learn and grow continually.
- Set Clear Goals: “A goal properly set is halfway reached.” Define clear objectives to enhance your skills and knowledge.
- Maintain a Positive Attitude: “Your attitude, not your aptitude, will determine your altitude.” Face challenges with a positive and resilient mindset.
- Learn from Every Experience: “Failure is an event, not a person.” Use every situation, good or bad, as a learning opportunity.
- Serve Others with Excellence: “You can have everything in life you want if you will just help enough other people get what they want.” Focus on patient well-being in all decisions.
By integrating Munger’s lessons and Ziglar’s motivational wisdom, you will not only become a better surgeon but also an inspiring leader and a true advocate for excellence in medicine. Remember always: “Success is doing the best we can with what we have.” Keep evolving, seeking knowledge, and above all, serving your patients with dedication and compassion. Together, let’s transform the practice of digestive surgery, one step at a time, towards the excellence our patients deserve.
Mondino de Luzzi (1270-1326) e o surgimento do MONITOR DE ANATOMIA
Mondino, oriundo de Bolonha, nasceu e concluiu seus estudos em sua cidade natal, obtendo sua graduação por volta do ano de 1290. A partir de 1306, tornou-se membro do corpo docente da universidade local. Ele recebeu instrução de Tadeu, compartilhando a mesma época de estudo com Mondeville, e dedicou-se de maneira sistemática à Anatomia, realizando dissecações públicas do corpo humano. Mondino é reconhecido como o pioneiro na “restauração” da Anatomia. Em 1316, publicou o tratado intitulado “Anothomia”, considerado o primeiro trabalho “moderno” na área, distinguindo-se por sua abordagem prática e original, diferenciando-se de simples traduções de textos clássicos.
A obra de Mondino apresenta desafios, conforme apontado por Singer (1996), destacando-se a nomenclatura confusa e as condições peculiares da dissecação naquela época. A ausência de conservantes apropriados, apesar do conhecimento acumulado pelos egípcios em técnicas de embalsamamento, tornava a dissecação um processo extenuante, preferencialmente realizado no inverno e em até quatro dias específicos para cada região do corpo.
Apesar de imprecisões anatômicas, como apontado por Friedman e Friedman (2001), Mondino desempenhou um papel crucial na instituição da dissecação como componente essencial do estudo anatômico. Essa prática foi posteriormente integrada ao currículo médico da Universidade de Bolonha, permitindo, até o final do século XVI, que as execuções de criminosos fossem realizadas de maneira que não comprometesse o trabalho anatômico, representando um avanço no uso do corpo humano na construção do conhecimento.
A contribuição de Mondino foi duradoura, pois sua obra foi uma das principais fontes de conhecimento em Anatomia humana por mais de duzentos anos, até o advento da obra de Vesalius no século XVI. Ao assumir a cátedra da disciplina, Mondino introduziu uma nova dinâmica nas aulas de Anatomia, afastando-se da dissecação e inserindo o ostensor (aluno) e o demonstrator ou incisore (técnico) para conduzirem os procedimentos, enquanto os alunos observavam.
As técnicas predominantes, como dissecação a fresco, maceração e preparações secas ao sol, eram utilizadas por Mondino e seus contemporâneos. Apesar de suas reservas quanto à maceração, essa técnica continuou a ser praticada, como confirmado pelos textos de Guido de Vigevano em 1345, representando a persistência do uso da dissecação para fins educacionais em Bolonha.
Mondino não expandiu significativamente o conhecimento anatômico existente, mas contribuiu para a formação de anatomistas que perpetuaram a tradição da disciplina em Bolonha, Pádua e em outros países. Notáveis estudiosos, como Gabrielle de Gerbi e Alessandro Achillini, aprimoraram e ampliaram as descrições anatômicas de Mondino em suas próprias contribuições.
A anatomia permanece como alicerce fundamental para o desenvolvimento da medicina ao oferecer conhecimentos cruciais para o adequada exercício profissional. O legado de anatomistas como Mondino, que enfrentaram desafios significativos em suas dissecações pioneiras, ecoa nas salas de aula modernas. A persistência do estudo anatômico é essencial para a formação médica, e os monitores de anatomia desempenham um papel vital nesse processo educativo. Atuando como elo entre a teoria e a prática, esses monitores, herdeiros contemporâneos do ostensor de Mondino, desempenham um papel crucial ao auxiliar na orientação dos alunos nas complexidades da dissecação e na compreensão da anatomia humana. Sua contribuição atual é inseparável do legado histórico, garantindo que o conhecimento anatômico continue a florescer, moldando as futuras gerações de profissionais de saúde e consolidando a anatomia como um pilar indispensável no edifício da medicina.
ODE AOS MESTRES ANATÔMICOS
Ser mestre é perpetuar juventude, Afrontando o inexorável fio do tempo, Desdobrando-se, multiplicando-se, Nas almas dos discípulos, criando ensejo.
Escolas germinam quando a maturidade, Se entrelaça à força do nobre sentimento, O mestre, sábio, fala à mente e coração, Exemplo luminoso, toque profundo, alento.
Na odisseia do saber, mestre é guia, Navegando oceanos de experiência viva, Com luz, desbrava trilhas no pensamento.
O mestre, como sol em seu zênite, Aquece a jornada do aprendizado, Conservando-se jovem, eternamente, erudito.
Assim, na sala de aula, é o comandante, Que com alma e sabedoria encanta, O mestre, semeando luz e meta.
O Estoicismo Cirúrgico
Aplicando Princípios Filosóficos na Prática Cirúrgica
O campo da cirurgia, especialmente no tratamento das doenças do aparelho digestivo, exige não apenas habilidades técnicas refinadas, mas também resiliência emocional e ética sólida. A prática cirúrgica, por sua natureza, envolve decisões difíceis, momentos de pressão extrema e desafios inesperados. Nesse contexto, os princípios do estoicismo, filosofia praticada por pensadores como Sêneca, Epicteto e o imperador Marco Aurélio, oferecem ferramentas valiosas para que o cirurgião enfrente a complexidade emocional e ética de sua profissão.

Neste artigo, direcionado a estudantes de medicina, residentes de cirurgia geral e pós-graduandos em cirurgia do aparelho digestivo, vamos explorar como os princípios estoicos podem ser aplicados à prática cirúrgica, promovendo não apenas a eficiência técnica, mas também a excelência ética. Abordaremos as virtudes estoicas que podem moldar o comportamento de um cirurgião, aprimorando sua capacidade de lidar com adversidades e tomar decisões sábias no centro cirúrgico.
1. Aceitação das Limitações: “Primum non nocere” em Ação
O princípio estoico de aceitar o que não pode ser mudado é fundamental para o cirurgião. Em um procedimento cirúrgico, o inesperado pode surgir a qualquer momento. O estoicismo ensina que devemos focar no que está sob nosso controle – nossas ações e reações – e aceitar com serenidade aquilo que foge ao nosso alcance, como complicações imprevistas ou resultados adversos. Essa atitude fortalece o cirurgião, permitindo-lhe manter a calma e a clareza mental em situações críticas.
“O que está no meu poder é como reajo ao que acontece. O resto está fora do meu controle.” – Marco Aurélio
2. A Virtude da Perseverança em Meio às Adversidades
A cirurgia, especialmente nas doenças do aparelho digestivo, frequentemente envolve longos procedimentos, altos níveis de complexidade e a necessidade de ajustes rápidos. O estoicismo valoriza a perseverança diante de dificuldades, uma virtude essencial para o cirurgião que deve persistir no cuidado dos pacientes, mesmo em cenários complicados. A capacidade de continuar com foco e determinação, mesmo em circunstâncias adversas, é o que distingue o cirurgião estoico.
“A adversidade é uma oportunidade para a virtude.” – Marco Aurélio
3. Disciplina e Autocontrole no Centro Cirúrgico
O autocontrole é uma das virtudes centrais do estoicismo, e no campo cirúrgico, é vital que o cirurgião mantenha o controle emocional durante procedimentos complexos. O estoicismo nos ensina a não sermos controlados por emoções passageiras, como medo ou frustração, mas sim a agir com racionalidade. No centro cirúrgico, isso se traduz em decisões conscientes e calculadas, que priorizam o bem-estar do paciente, mantendo a objetividade diante de situações estressantes.
“Não é o que acontece, mas como você reage que importa.” – Marco Aurélio
4. Justiça e a Importância de Tratar Todos os Pacientes com Equidade
Para o cirurgião, a justiça, outro pilar estoico, é essencial. Todo paciente, independentemente de sua condição socioeconômica, deve receber o mesmo nível de cuidado e atenção. A prática cirúrgica ética requer que o cirurgião trate cada paciente com equidade, aplicando os princípios da medicina de maneira justa, sem preconceitos ou favoritismos. O cirurgião estoico vê em cada paciente uma oportunidade de exercer a sua profissão com justiça e integridade.
“A justiça consiste em fazer o que é correto, não o que é popular.” – Marco Aurélio
5. Coragem e Resiliência na Tomada de Decisões Difíceis
A cirurgia muitas vezes exige coragem para tomar decisões difíceis, especialmente em situações de risco à vida do paciente. A filosofia estoica valoriza a coragem como uma virtude indispensável. Para o cirurgião, isso significa enfrentar com firmeza e clareza os dilemas éticos e clínicos, mesmo quando há incertezas. A coragem estoica permite que o cirurgião aja com confiança e serenidade, tomando decisões informadas e moralmente corretas, mesmo em momentos críticos.
“A coragem é a dignidade sob pressão.” – Marco Aurélio
Conclusão
A prática cirúrgica é muito mais do que um conjunto de habilidades técnicas; é uma arte que exige um equilíbrio entre conhecimento, ética e resiliência emocional. Ao adotar os princípios estoicos, o cirurgião pode enfrentar os desafios diários com serenidade, perseverança e justiça, sempre em busca do bem maior para seus pacientes. O estoicismo oferece uma base filosófica robusta para lidar com as pressões da vida cirúrgica, fortalecendo o profissional em sua jornada por excelência técnica e moral.
“A felicidade de sua vida depende da qualidade de seus pensamentos.” – Marco Aurélio
Gostou ❔ Nos deixe um comentário ✍️, compartilhe em suas redes sociais e|ou mande sua dúvida pelo 💬 Chat On-line em nossa DM do Instagram.
#cirurgiageral #filosofiaestoica #éticaemcirurgia #estoicismonaetica #resiliencia
The Surgical Coach (P6)
Promoting a Positive OR Environment: Manners and Etiquette
Maintaining a respectful and collaborative atmosphere in the operating room (OR) is crucial for effective teamwork and patient safety. The author outlines key manners and etiquette that contribute to a positive OR environment:
- Politeness: Being courteous and considerate in interactions with colleagues fosters a harmonious atmosphere.
- Respect: Treating everyone in the OR with respect, regardless of their role or position, is essential for teamwork.
- Humility: Remaining humble helps create a collaborative environment where everyone’s input is valued.
- Learning Names: Taking the time to learn and use the names of all team members enhances personal connections.
- Offering Help: Anticipating needs and offering assistance without being asked demonstrates a proactive and cooperative attitude.
- Asking for Help: Being willing to seek assistance when needed promotes a culture of mutual support.
- Expressing Gratitude: Thanking colleagues for their contributions acknowledges their efforts and encourages teamwork.
- Patient-Centered Focus: Keeping the patient at the center of all actions emphasizes the ultimate goal of providing quality care.
Avoiding Disruptive Behavior:
- Rude, disruptive, or disrespectful behavior is not tolerated.
- Avoid yelling, making sarcastic comments, or engaging in inappropriate jokes.
- Refrain from gossiping or denigrating others.
- When playing music, be considerate of others’ preferences, and turn it off during critical times like the initial time-out.
Social Media Etiquette in the OR:
- Stay professional when using social media in the OR.
- Avoid checking Facebook or Instagram during surgery.
- Exercise caution when posting online, as anything posted can be captured and spread.
- Refrain from posting identifiable patient information.
Effective Communication and Surgical Pause:
- Ongoing effective communication among the surgical team is crucial.
- Emphasizes the importance of the surgical pause or “time-out” to establish a shared mental model.
- Recommends using a structured checklist, such as the World Health Organization Surgical Safety Checklist, during the surgical pause.
- Highlights the checklist’s positive impact on reducing mortality, complications, and hospital length of stay.
- Encourages active engagement of all team members during the checklist process.
Customizing the Checklist:
- The surgical safety checklist can be modified by hospitals or services to include relevant items specific to their patient population.
- Designated leaders should review and discuss each item, ensuring that all team members are introduced and empowered to speak up if they identify potential safety concerns.
- Customization may include a debriefing section at the end of the case to address additional items relevant to the team’s specific practices.
In summary, promoting positive manners and etiquette, avoiding disruptive behavior, and utilizing effective communication tools contribute to a culture of safety and collaboration in the OR. The surgical safety checklist serves as a valuable tool when implemented with commitment and engagement from all team members.
The Surgical Coach (P5)
The Surgery Success Pyramid: Insights from Coach Wooden
Drawing inspiration from the legendary basketball coach John Wooden and his “pyramid of success,” the author has adapted the concept to create the “surgery success pyramid.” This modified pyramid is tailored to the field of surgery, emphasizing key elements for professional and personal success.
Foundational (1st Tier) Elements:
- Industriousness: Hard work and diligence remain foundational to success in surgery.
- Friendship: Emphasizes the importance of teamwork, collaboration, and camaraderie within the surgical profession.
- Loyalty: Stresses the significance of loyalty to colleagues, patients, and the profession.
- Cooperation: Highlights the need for effective collaboration and cooperation among members of the surgical team.
- Enthusiasm: Encourages a positive and passionate approach to the practice of surgery.
2nd Tier Elements:
- Self-Control: The ability to maintain composure and discipline in challenging situations.
- Alertness: Staying vigilant and aware of the evolving surgical environment.
- Initiative: Taking proactive steps to address challenges and improve surgical practices.
- Intentness: Maintaining a focused and determined mindset toward achieving surgical goals.
While the foundational and second-tier elements retain Wooden’s original principles, modifications have been made to better reflect the nuances of the surgical profession.
Take-Home Points for Success in Surgery:
The author concludes with practical advice for success at different stages of a surgical career:
- Medical Student Success:
- Study or practice for an average of 4 hours per day.
- Write at least one paper for the literature per year.
- Engage in lab work and aim for a minimum of three papers per year.
- Read medical journals regularly.
- Strive for academic excellence, including achieving membership in one surgical association.
- Keep a journal or log of patient encounters and lessons learned.
- Prioritize physical fitness.
- Resident Success:
- Dedicate at least 2 hours a day to deliberate practice and study.
- Write one paper per clinical year and a minimum of three papers per year during lab experience.
- Be a positive deviant by identifying and improving inefficient processes.
- Keep a journal or log of valuable clinical insights.
- Maintain physical fitness and well-being.
- Fulfill all residency requirements promptly.
- Junior Faculty Success :
- Focus on mastering surgical practice.
- Seek mentorship and engage in a mentor-mentee relationship.
- Embrace new challenges in education, research, and administration.
- Plan for a full career by considering long-term well-being and financial planning.
- Prioritize life outside the hospital, spending time with family and friends.
- Contribute to the literature and engage in teaching.
- Value colleagues and foster a sense of community within the surgical field.
The author underscores the fulfillment derived from a life dedicated to surgery, emphasizing the value of hard work, continuous learning, and contributions to the field.
The Surgical Coach (P4)
Atul Gawande’s Insights: Navigating Medicine’s Core Requirements
Atul Gawande, a celebrated author known for his insightful perspectives on healthcare, especially in the surgical realm, has provided valuable insights that resonate with medical professionals. In his book “Better: A Surgeon’s Notes on Performance,” Gawande articulates three fundamental requirements for success in medicine:
- Diligence:
- Emphasizes the importance of meticulous attention to detail to prevent errors and overcome challenges.
- Do Right:
- Acknowledges that medicine is inherently a human profession, highlighting the ethical imperative to prioritize patient well-being.
- Ingenuity:
- Encourages a mindset of innovation, urging practitioners to think differently, embrace change, and learn from failures.
Gawande goes beyond defining these core requirements and offers five compelling suggestions on how individuals can make a positive impact within their professional culture:
- Ask an Unscripted Question:
- Advocates for spontaneous inquiries that can lead to unexpected discoveries and foster a culture of open communication.
- Don’t Complain:
- Advises against unproductive complaining, emphasizing that it neither solves problems nor contributes constructively to discussions. Encourages individuals to be prepared with alternative topics for discussion.
- Count Something:
- Promotes the practice of quantifying aspects of one’s work. Gawande suggests that counting something of personal interest leads to valuable insights and continuous learning.
- Write Something:
- Recognizes the transformative power of writing or typing. Encourages professionals to document experiences, insights, and reflections, enhancing both personal and collective learning.
- Change—Be an Early Adopter:
- Acknowledges the necessity of embracing change, especially in the rapidly advancing landscape of surgical technology. Urges individuals to be early adopters, staying abreast of innovations to enhance patient care.
Gawande’s guidance extends beyond the technical aspects of medicine, delving into the realms of communication, mindset, and professional development. These principles provide a roadmap for medical professionals to not only excel in their individual capacities but also positively influence the broader culture within which they operate.
The Surgical Coach (P3)
Legacy of Dr. William Stewart Halsted: Pioneer of Modern Surgery
In the annals of American surgery, the towering figure of Dr. William Stewart Halsted looms large, leaving an indelible mark on the field. Born in 1852 and educated at Andover and Yale, Halsted earned his medical degree from the College of Physicians and Surgeons in New York City in 1878. His illustrious career unfolded against the backdrop of transformative contributions to surgery, earning him the title of the “father of modern surgery.”
Innovations and Contributions 🌟💡
Halsted’s impact reverberated across various realms of surgery. He played a pivotal role in introducing cocaine’s use as a topical anesthetic, revolutionizing the management of pain during surgical procedures. His contributions to the “radical cure” of inguinal hernia, deployment of Listerian principles to reduce wound infections significantly, and groundbreaking surgeries for conditions like gallbladder disease, thyroid disease, periampullary cancer, aneurysm, and breast cancer underscore his multifaceted brilliance.
Halsted Residency Program 🏥👨⚕️
Central to his legacy is the renowned Halsted residency program, which yielded 17 chief residents within 33 years. Dr. Gerald Imber’s biography, “Genius on the Edge: The Bizarre Double Life of Dr. William Stewart Halsted,” encapsulates the complexity of Halsted’s character—rigid yet nurturing, compulsive yet negligent, and always devoted to advancing surgical science.
Halsted’s Reflections and Critique 📜🤔
In a reflective address at Yale in 1904, Halsted acknowledged the transformative strides made in surgery, with pain, hemorrhage, and infection no longer posing insurmountable challenges. However, he voiced concerns about the state of medical education in the United States, advocating for a system that produces surgeons of the highest caliber. His critique emphasized the need for reforms unburdened by tradition, offering ample opportunities for comprehensive training.
Legacy Through Teaching and Training 👩⚕️📚
Following Halsted’s passing in 1922, Dr. Rudolph Matas extolled his greatness as a clinician, scientist, and founder of a surgical school that stood unparalleled in scholarship and achievement. Matas highlighted Halsted’s unique ability to select and nurture a cadre of surgeons who would carry forth his teachings and principles.
The Goal of Training the Next Generation 🌱👩⚕️
Matas, in emphasizing Halsted’s enduring impact, touched upon a lofty aspiration—to train the next generation of surgeons for excellence. Indeed, an active surgeon’s noble pursuit involves imparting knowledge, skills, and a commitment to advancing surgical science to successors.
There Are No Time-Outs: Surgeon’s Lifelong Commitment ⏰💪
The training of a surgeon spans a lengthy, intricate, and challenging path, yet it is undeniably rewarding. Dr. Thirlby’s sentiments, expressed in his Top Ten list, echo the pride associated with surgical accomplishments. The narrative takes a turn toward addressing the often-unspoken topics of work-life balance and burnout. Dr. Thirlby reflects on the countless instances where a surgeon, even when “off duty,” is called upon to employ medical skills and surgical expertise, underscoring the ever-present nature of a surgeon’s commitment to patient care.
In the world of surgery, the white coat symbolizes an unwavering commitment. Driven by a sense of duty, surgeons find themselves intervening in various settings—restaurants, airplanes, theaters, sports fields—always ready to respond. The poignant illustration, “Once you put on the white coat, there are no substitutions, there are no time outs,” encapsulates the profound truth that defines a surgeon’s lifelong dedication to healing and serving others. 🩺👨⚕️🌐
The Surgical Coach (P2)
Mastery in Surgery: The 10,000-Hour Rule
In his acclaimed book “Outliers: The Story of Success,” Malcolm Gladwell delves into the essence of mastery, drawing attention to the 10,000-hour rule popularized by neurologist Daniel Levitin. This rule posits that a staggering 10,000 hours of dedicated practice are requisite for achieving mastery and excellence in any domain. Gladwell surveys diverse fields, from composers and basketball players to fiction writers and surgeons, finding the recurrent thread of the 10,000-hour benchmark.
The Discrepancy in Surgical Training ⏰🔍
However, in the context of surgical training, a stark contrast emerges. Graduating surgical chief residents are tasked with documenting approximately 850 cases, far from the 10,000-hour milestone. Even when considering an estimated 2 hours per case, the cumulative hours fall significantly short. Coach Carril’s emphasis on teamwork, meticulous attention, and the importance of the present moment aligns with the concept of deliberate practice. In those 850 cases, residents are encouraged to focus on refining techniques and embracing each opportunity for skill development.
Teamwork, Basics, and Deliberate Practice 🤝📚
Coach Carril’s principles echo the necessity for teamwork and concentration on fundamental aspects, resonating with Gladwell’s insights. Carril’s principle #18, emphasizing the significance of the present task, aligns with the idea of deliberate practice—immersing oneself fully in the current learning experience. Residents, akin to basketball players honing their skills, find value in focused and intentional practice to bridge the training gap.
Surgery: The Satisfying Triad of Autonomy, Complexity, and Connection 🌐💼💡
Gladwell further posits three key attributes that render work satisfying for individuals: autonomy, complexity, and a tangible connection between effort and reward. Surgery, by its very nature, encapsulates these elements. Autonomy reigns in decision-making and procedural skills, complexity manifests in the intricate facets of various surgeries, and the connection between effort and reward is evident at both the patient and practitioner levels.
The Surgeon’s Reward: A Patient’s Survival and Personal Compensation 🏥💰
At the heart of surgical satisfaction lies the profound connection between the surgeon’s effort and the patient’s well-being. Successfully navigating complex scenarios can be a gratifying reward, epitomizing the essence of surgery. Moreover, the broader efforts of a surgeon, measured in operations performed and patients attended to, correlate with personal compensation and professional recognition.
As surgical training evolves, the delicate interplay between practice, teamwork, and the intrinsic rewards of surgery remains a cornerstone. The journey to mastery may not strictly adhere to the 10,000-hour rule, but the principles of deliberate practice, teamwork, and the fulfilling nature of surgical work persist as guiding beacons in the realm of surgery. 🌟🔪
The Surgical Coach (P1)
Surgery: A Symphony of Skill and Teamwork
In the intricate realm of surgery, where years of rigorous training shape the hands and minds of general surgeons, a profound truth emerges—surgery is not a solitary endeavor. The narrative transcends beyond the operating room, highlighting the symphony of professionals within the healthcare ecosystem. As the surgeon navigates the complexities of patient care, a collaborative effort ensues, akin to the harmonious workings of a team.
Training as a Crucible for Fundamentals 🎓⚙️
Enduring the arduous journey of medical school and a demanding surgical residency, a surgeon’s arsenal is forged. Knowledge, technical prowess, and stamina become the pillars, fortifying the foundation upon which surgical practice rests. Yet, the linchpin is teamwork, a realization that dawns upon every practitioner as they step into the intricate dance of healthcare delivery.
The Surgical Maestro: Pete Carril’s Wisdom 🏀📘
Drawing inspiration from an unexpected quarter, Coach Pete Carril, the luminary basketball coach at Princeton University, becomes a beacon of wisdom. Beyond the basketball court, Carril’s teachings encapsulate universal principles applicable to life and, surprisingly, surgery. In the succinct volume, “The Smart Take from the Strong,” co-authored with Dan White and introduced by the venerable Bobby Knight, Carril imparts timeless wisdom.
25 Little Things: A Paragon for Surgery and Life 🌐📜
Coach Carril’s “25 little things to remember” echo with relevance not just in the realm of basketball but resonate in the corridors of surgery and life. Delving into a few, such as “every little thing counts,” “you want to be good at those things that happen a lot,” and “the way you think affects what you see and do,” the parallels with surgery become strikingly apparent. Carril’s philosophy becomes a guide for surgeons, emphasizing the importance of attention to detail, practice, and the profound interplay between thought and action.
Beyond the Hardwood: Surgery as a Team Sport 🤝🔬
In a synchrony reminiscent of a basketball team, the surgeon harmonizes with a chorus of healthcare professionals—nurses, anesthesiologists, support staff, administrators, and more. The cadence of success is dictated not just by individual skill but by the collective effort of the team. Vision, anticipation, and unwavering dedication converge, not only on the basketball court but also in the theater of surgery.
As Coach Carril remains a silent spectator in the hallowed halls of Princeton, witnessing a new generation striving for victory, surgeons too find inspiration in the collective pursuit of excellence. Teamwork, an indomitable spirit, and a commitment to personal and collective growth emerge as the hallmarks of success, both on the hardwood and in the operating room. 🏀🌟🔪
The Surgical Coach
Surgical Wisdom Unveiled: A Top Ten List and Commandments
Reflections on a Surgical Journey 🌟
Life’s journey is a mosaic woven with threads of guidance from parents, siblings, and mentors. This chapter transcends the mundane, embracing philosophy and personal testimony on sculpting a triumphant surgical career. Dr. Richard C. Thirlby, in the spirit of David Letterman, unfurls a top ten list that serves as a compass for aspiring surgeons.
Dr. Thirlby’s Top Ten Surgical Tenets 📜🌐
- Training is Fun (You’ll Never Forget It): A nod to lifelong learning, acknowledging the perpetual metamorphosis in surgical careers.
- Job Security: General surgeons, vital and in demand, find positions across diverse landscapes, from bustling urban centers to the serene rural expanses.
- The Pay is Not Bad: Comfortable compensation, soaring above societal averages, promises financial stability.
- Your Mother Will Be Proud of You: A familial pride resonates, extending beyond mothers to fathers, aunts, and a tapestry of family members.
- Surgeons Have Panache: Embracing the surgical personality and the unique culture that envelopes surgical realms.
- You Will Have Heroes; You Will Be a Hero: Surgeons, sculpted by influencers, reciprocate by becoming beacons of hope for grateful patients.
- There is Spirituality if You Want It: The inexplicable recoveries, the miraculous moments that defy statistical norms.
- You Will Change Patients’ Lives: A profound personal satisfaction derived from the tangible impact on patients’ destinies.
- Patients Will Change Your Life: Daily lessons from patients foster humility, nonjudgmentalism, and a continuous journey towards becoming a better human being.
- I Love to Cut: A poetic reflection of the joy derived from the meticulous artistry of surgical procedures, executed with precision for the greater good.
The Commandments of Surgical Living 🌌📜
Adding depth to the narrative, akin to timeless commandments, Dr. James D. Hardy contributes a list transcending millennia, etched in the New King James Version of the Holy Bible.
- Know Your Higher Power: An homage to the spiritual facet of life and the sanctity of the Sabbath day.
- Respect Your Roots: An acknowledgment of the significance of parents and the importance of familial bonds.
- Do No Harm: An ancient ethos resonates through the prohibition of actions such as murder, adultery, theft, lying, and coveting others’ belongings.
- Strive for Excellence: An unending pursuit of personal and professional growth, embodying efficiency, excellence, and the preservation of integrity.
- Prepare for Leadership: A call to groom leaders, emphasizing the importance of educational and professional growth.
- Nourish Professional Relationships: Recognizing the value of mentors, preserving the wisdom passed down through generations.
- Remember Your Roots: An echo from Dr. Hardy’s personal ten commandments, urging individuals to honor their origin and represent it with pride.
- Cherish Family: A gentle reminder to spend quality time with family, recognizing the profound impact of love on children.
- Spend Time Alone: Advocating for moments of solitude, fostering creative thinking and personal reflection.
- Find Joy in Your Work: A profound truth encapsulated in the sustenance derived from the daily pursuit of meaningful work one genuinely enjoys.
In this amalgamation of Dr. Thirlby’s top ten and Dr. Hardy’s commandments, a roadmap unfolds — a guide not just for a surgical career but for a fulfilling and purpose-driven life. 🌈🔍🔬
Gastrointestinal Anastomosis
Navigating the Gastrointestinal Anastomosis: A Surgical Odyssey
Unveiling the Historical Tapestry 🕰️
The creation of gastrointestinal anastomoses, an art in general surgery, has evolved over centuries. In delving into this surgical saga, fundamental principles stand tall, guiding the surgeon’s hands. This chapter unfolds the historical nuances, general tenets for successful anastomosis creation, and delves into pivotal technical considerations amidst current controversies.
The Dance of Healing and Anatomy 🩹🔍
Understanding the physiological waltz of gastrointestinal wound healing and the intricacies of intestinal wall anatomy sets the stage. An enterotomy’s inception triggers a symphony of vasoconstriction, vasodilation, and capillary changes, orchestrating the ballet of tissue healing. Granulation tissue emerges, heralding the proliferative phase, where collagen undergoes a dance of lysis and synthesis.
Layers of the Gastrointestinal Tapestry 🧵
The intestinal wall, a multilayered tapestry, unravels its secrets. The serosa, a connective tissue cloak veiled by mesothelial lining, demands precise apposition to thwart leakage risks. The submucosa, the stronghold of tensile strength, anchors the sutures knitting the anastomosis. Intestinal mucosa seals the deal, driven by epithelial cell migration and hyperplasia, crafting a watertight barrier.
Local Factors: Paving the Path to Healing ⚒️🩹
The local factors influencing this symphony include intrinsic blood supply and tension management. Adequate blood supply, a lifeline for tissue oxygenation, hinges on meticulous surgical technique. Tension, a delicate partner in this dance, demands finesse; too much jeopardizes perfusion, too little invites inflammatory infiltrates. The colon, in particular, demands a surgeon’s nuanced touch.
Systemic Harmony: The Ripples of Patient Factors 🔄🌊
Systemic factors contribute their ripples to this surgical pond. Hypotension, hypovolemia, and sepsis compose a dissonant note affecting blood flow and oxygen delivery. Patient-specific variables — malnutrition, immunosuppression, and medication use (hello, steroids and NSAIDs) — compose a subplot, influencing the narrative of wound healing.
As the surgeon steps into this intricate ballet of anastomosis creation, history, physiology, and patient-specific factors converge. Each suture, each decision, shapes the narrative of healing. The gastrointestinal odyssey continues, blending tradition with innovation, as surgeons embark on the timeless quest for successful anastomoses. 🌐🔍🩺
Nutritional Surgical Care
Navigating the Nutritional Maze in Surgical Care 🌐🔍
Surgeons bear the responsibility of caring for patients whose nutritional status may be compromised, influencing their ability to heal optimally. The challenges encompass an array of issues, including anorexia, inanition, gluconeogenesis acceleration, hyperglycemia, insulin resistance, and electrolyte and hormonal imbalances. These factors intricately impact surgical responses and a patient’s healing capacity. Let’s delve into the complex world of digestive tract, esophageal, gastric, intestinal, and other surgeries, exploring how they interplay with nutritional considerations.
Digestive Tract Surgery 🍽️
The digestive tract, a bustling center of metabolic activity, plays a pivotal role in nutrient digestion, absorption, and metabolism. Surgical interventions involving the gastrointestinal (GI) tract can lead to malabsorption and maldigestion, causing nutritional deficiencies. Understanding the site of nutrient absorption aids in identifying potential postoperative deficiencies. Enhancing nutritional status before surgery becomes crucial for a smoother postoperative recovery.
Esophageal Surgery 🥄
Various conditions affecting the esophagus, from corrosive injuries to obstruction, necessitate surgical intervention. Procedures involve replacing the esophagus with the stomach or intestine, each carrying unique considerations. Nutritional support, including nasoenteric feeding tubes or parenteral nutrition (PN), may be necessary preoperatively for obstructed esophagi, with additional intraoperative measures for optimal postoperative outcomes.
Gastric Surgery 🥢
Gastric surgical procedures, while addressing specific issues, can potentially lead to malnutrition. Patients may experience dumping syndrome, requiring dietary modifications and cautious fluid intake. Anemia and metabolic bone diseases are common consequences, demanding periodic injections and calcium-vitamin D supplementation. Understanding postgastrectomy dietary modifications and careful fluid management becomes paramount.
Intestinal Surgery 🍴
Resection of excessive lengths of the intestine, especially in short bowel syndrome, can result in severe malabsorption and malnutrition. Long-term PN might be necessary to maintain nutritional balance. Pancreaticoduodenectomy, a complex surgery, requires postoperative monitoring for complications like delayed gastric emptying, diabetes mellitus, and malabsorption, influencing nutrient guidelines.
Ileostomy and Colostomy 🚽
Procedures like ileostomy or colostomy, creating artificial anuses, are employed for various intestinal issues. Patients with ostomies generally follow regular diets, with adjustments based on stoma output. High-output ostomies necessitate specific dietary precautions to manage fluid levels. Nutritional assessment’s crucial role in surgical outcomes emphasizes the growing interest in tailored preoperative nutritional support and the potential resurgence of parenteral nutrition.
Conclusion 🩺💡
Understanding the intricate dance between surgical interventions and nutritional considerations is paramount for surgeons and medical practitioners. As regulatory scrutiny intensifies, the role of nutrition in preventing complications and improving outcomes will likely take center stage, emphasizing the importance of personalized nutritional strategies in the surgical journey. 🌟💪
Estabelecendo Conexões Essenciais 💬
Técnicas de Entrevista na Medicina: Estabelecendo Conexões Essenciais 💬
A relação médico-paciente é uma parte vital do cuidado cirúrgico. O vínculo entre o cirurgião e o paciente deve ser construído, mantido e valorizado. Boas técnicas de entrevista são fundamentais para estabelecer essa relação. O alicerce para uma boa entrevista advém de uma preocupação genuína com as pessoas. Embora existam habilidades de entrevista que podem ser aprendidas, a qualidade da interação pode ser aprimorada. Estudantes de medicina devem reconhecer seu papel especial no cuidado do paciente, não se envergonhando de sua posição e compreendendo que são membros eficazes da equipe. Pacientes frequentemente veem os estudantes de medicina como acessíveis, compartilhando detalhes que poderiam ocultar de membros mais seniores da equipe. O papel do estudante é descobrir as queixas médicas principais do paciente, realizar uma história e exame físico focalizados e apresentar os achados à equipe. Uma entrevista eficaz requer a comunicação sobre quem você é e como se encaixa na equipe. 🏥
Desafios da Entrevista na Medicina: Adaptando-se a Diferentes Ambientes 🌐
Entrevistar bem pode ser desafiador devido à variedade de ambientes, como sala de cirurgia, unidade de terapia intensiva, consultório particular, leito hospitalar, sala de emergência e ambulatório. Cada ambiente apresenta desafios únicos à comunicação eficaz. Para construir boas relações médico-paciente, cirurgiões ajustam seus estilos a cada ambiente e à personalidade e necessidades de cada paciente. Algumas regras básicas são comuns a todas as entrevistas profissionais. A primeira regra é deixar claro ao paciente que, durante a história e o exame, nada além de uma emergência de vida ou morte terá maior importância do que a interação entre o cirurgião e o paciente naquele momento. Este é o primeiro e melhor momento para conectar-se com o paciente. É crucial que o paciente compreenda que um cirurgião cuidadoso, conhecedor e dedicado será seu parceiro na jornada pelo tratamento de doenças cirúrgicas. O cirurgião deve observar outras regras, incluindo dar atenção adequada à aparência pessoal para transmitir uma imagem profissional que inspire confiança, estabelecer contato visual, comunicar interesse, calor e compreensão, ouvir de forma não julgadora, aceitar o paciente como pessoa, ouvir a descrição do problema do paciente e ajudar o paciente a se sentir confortável na comunicação. 👩⚕️👨⚕️
Primeiros Minutos: Estabelecendo uma Base Sólida 🤝
Ao receber o paciente em um ambiente ambulatorial, os primeiros minutos são dedicados a cumprimentar o paciente pelo nome formal, apertar as mãos, se apresentar e explicar o papel do cirurgião. A atenção à privacidade do paciente, ajustando o estilo de conversação e o vocabulário às necessidades do paciente, descobrindo a atitude do paciente em relação à clínica, conhecendo a ocupação do paciente e entendendo o que o paciente sabe sobre sua condição são passos fundamentais. A seguir, ocorre a exploração do problema, movendo-se de perguntas abertas para perguntas fechadas. Técnicas importantes incluem o uso de transições, fazer perguntas específicas e claras e reformular o problema para verificação. É crucial determinar se o paciente tem alguma pergunta. No final da entrevista, o cirurgião explica quais serão os próximos passos e que realizará um exame no paciente. Por fim, verifica-se se o paciente está confortável. 🌟
Diferenças nos Ambientes de Atendimento: Adaptação e Compreensão 🏨
As técnicas utilizadas em ambientes ambulatoriais são igualmente adequadas para encontros em ambientes hospitalares e de pronto-socorro. Geralmente, mais tempo é dedicado ao paciente nas entrevistas iniciais e subsequentes do que em um ambiente ambulatorial. Na entrevista inicial, os pacientes podem estar com dor, preocupados com problemas financeiros e ansiosos com a falta de privacidade ou dietas desagradáveis. Eles também podem ter dificuldade para dormir, sentir medo do tratamento ou se sentir impotentes. É importante comunicar gentil e confiantemente o propósito da entrevista e quanto tempo levará. O paciente não apenas escuta, mas também observa o comportamento e a vestimenta do médico. O ambiente também afeta a entrevista. Por exemplo, um ambiente apertado, barulhento e lotado pode afetar a qualidade da comunicação. Pacientes podem ter sentimentos negativos devido a insensibilidades por parte do médico ou de outras pessoas. É fundamental evitar falar com o paciente na entrada do quarto, dar ou receber informações pessoais em um ambiente lotado, falar sobre um paciente em um elevador ou em outro espaço público, ou falar com um paciente sem fechar a cortina em uma enfermaria. 🌆
Conclusão: Construindo Relações de Confiança na Medicina 🌐
Em resumo, dominar as técnicas de entrevista na medicina é essencial para construir relações sólidas entre médico e paciente. Os cirurgiões habilmente ajustam suas abordagens a diferentes ambientes e personalidades dos pacientes, aplicando regras básicas universais. Os primeiros minutos são cruciais para estabelecer uma base sólida, enquanto a exploração cuidadosa do problema requer uma transição de perguntas abertas para fechadas. Adaptações ao ambiente e compreensão das preocupações do paciente são vitais para uma comunicação eficaz. Ao incorporar essas técnicas, os médicos podem garantir que a interação médico-paciente seja centrada no paciente, transmitindo confiança e dedicação à jornada conjunta pelo tratamento. 👨⚕️🤝👩⚕️
Navigating Your Clinical Experience in Surgery
Transitioning to the Role as a Junior Member of the Surgical Health Care Team: Navigating Your Clinical Experience in Surgery
Embarking on your surgical clerkship is an immersive clinical journey that extends beyond aspiring surgeons. This experience is a valuable opportunity to refine essential clinical skills applicable to any medical specialty. As you progress in your medical career, encounters with patients requiring surgical intervention will be inevitable. The insights gained during your surgery clerkship will empower you to identify surgical diseases, understand the need for surgical consultations, and develop empathy for the emotional, physiological, and logistical aspects patients and their families may face during operations or consultations.
Approaching Your Role: A Shift in Learning Dynamics
As a seasoned learner in medical school, your entry into the health care team during your 3rd year marks a profound transition. The focus is no longer solely on memorization; it now involves understanding patients’ complaints and diseases. Balancing voluminous information, time constraints, and determining the depth of knowledge required for patient care present unique challenges. Successful clinical performance is influenced by various factors:
- Preparatory Coursework and Experience: Constructing new knowledge relies on existing foundations. Deep knowledge, especially in anatomy, facilitates a seamless connection between new information and prior understanding.
- Quality of Study Methods: Active learning demands taking responsibility for your education. Maintaining a disciplined study plan aligned with your learning style is essential.
- Organizational Skills: Successful learners adeptly manage time and priorities to avoid last-minute cramming, reducing stress.
- Motivation and Emotion: Enthusiasm and positive feelings toward content, team, and environment significantly impact the clerkship experience and how you are perceived by patients and the team.
- Physical Health: The link between physical well-being and effective learning underscores the importance of attending to personal health needs.
- Distractibility and Concentration Skills: Active engagement in learning, whether through reading or listening, is crucial for processing and translating information into meaningful knowledge.
Maximizing Your Learning: Strategies for Success
1. Prepare, Practice, and Review:
- Preparation: Activate prior knowledge by pre-reading about upcoming topics, enhancing comprehension, and fostering long-term memory.
- Practice: Actively engage in learning, take notes, and generate questions. Studies show that self-generated notes enhance retention.
- Review: Ongoing review, coupled with self-assessment using test questions, patient management problems, and creating personal tests, reinforces information.
2. Organize Your Knowledge:
- Get the Big Picture: Familiarize yourself with learning objectives, chapter headings, and subheadings before reading. Listing questions beforehand guides focused reading.
- Review Charts and Diagrams: Key information in charts and diagrams aids study. Testing yourself on missing information enhances understanding.
- Emphasize Integration: Relate new information to patient encounters, lectures, or images. Create mind maps to organize information and identify patterns.
3. Know Expectations and Thyself:
- Clarify your role and responsibilities by reviewing syllabus materials and seeking guidance from experienced peers, residents, or faculty.
- Define personal learning goals and learning style, being proactive in your approach to studying.
4. Ask! Ask! Ask!:
- Be persistent and assertive in seeking clarification, feedback, or assistance.
- Utilize the wealth of expertise within the surgical team, including nurses, physician assistants, pharmacists, social workers, and technicians.
Maximizing Your Emotional Intelligence: Strategies for Well-Being
1. Focus Forward with a Positive Attitude:
- Make decisions with a positive end in mind, maintaining situational awareness in varied scenarios.
- Cultivate open-mindedness, positive energy, and enthusiasm to contribute constructively to patient care and the team.
2. Set Goals and Celebrate Successes:
- Define short- and long-range goals, including personal, financial, and relationship goals.
- Document achievements, reinforcing a sense of accomplishment and self-confidence.
3. Promote a Supportive Learning Environment:
- Take responsibility for mistakes, learn from them, and foster trust within the team.
- Avoid negativity by steering clear of individuals with persistent negative attitudes or behaviors.
In conclusion, approach your surgery clerkship with a proactive mindset. Maximize both your intellectual capabilities and emotional intelligence to derive the utmost benefit from this transformative experience. Keep in mind the wisdom of John Wooden, emphasizing the importance of being the best version of yourself. This principle not only ensures success in your surgery clerkship but resonates throughout your medical journey.
Liderança Inspiradora de Lord Nelson: Lições para Cirurgiões Contemporâneos
A história nos presenteou com inúmeros líderes notáveis, cujas habilidades e características têm inspirado gerações ao longo dos séculos. Um desses ícones é Lord Nelson, o lendário almirante britânico do século XVIII, conhecido por sua coragem e maestria tática nas batalhas navais. Surpreendentemente, as características de liderança de Lord Nelson têm aplicações valiosas mesmo na prática contemporânea da cirurgia. Neste artigo, exploraremos algumas dessas qualidades e como nós cirurgiões podemos aplicá-las para alcançar o sucesso em nossas batalhas cirúrgicas.
“Eu sou inabalável em minha determinação, como nunca estive em minha vida, desde que coloquei o pé no convés de um navio.”
1. Determinação Inabalável: Lord Nelson era conhecido por sua determinação inabalável em alcançar seus objetivos. Ele enfrentou inúmeras adversidades e desafios durante suas batalhas navais, mas nunca desistiu diante das dificuldades. Os cirurgiões contemporâneos podemos aprender com essa qualidade, mantendo-se resilientes diante de obstáculos, buscando soluções mesmo nas situações mais desafiadoras e garantindo o melhor atendimento possível para nossos pacientes. Durante a Batalha do Nilo, em 1798, Nelson enfrentou condições adversas quando a frota britânica ficou encalhada em bancos de areia. Enfrentando uma situação aparentemente desesperadora, ele permaneceu determinado a superar os obstáculos para alcançar a vitória. Com habilidades táticas brilhantes, Nelson conseguiu finalmente manobrar sua frota para fora dos bancos de areia e alcançar uma vitória decisiva sobre a frota francesa.
“Eu sempre fui um covarde em tudo, exceto nesta profissão.”
2. Coragem sob Pressão: Durante a Batalha de Copenhague, em 1801, Nelson foi ordenado a se retirar pelo comandante em chefe, mas ele ignorou a ordem e ergueu o telescópio em seu olho cego para afirmar que não conseguia ver o sinal. Ele então liderou seu esquadrão em um ataque corajoso, superando uma poderosa defesa dinamarquesa. Sua determinação e coragem sob pressão foram fundamentais para a vitória britânica. Em meio ao caos e perigo das batalhas navais, Lord Nelson demonstrou coragem excepcional. Seu exemplo inspirador pode nos lembrar da importância de permanecermos calmos e focados, mesmo durante procedimentos complexos ou emergências médicas. A coragem para tomar decisões rápidas e precisas pode fazer a diferença entre a vida e a morte em uma sala de cirurgia.
“A vontade não pode ser chamada de coragem, mas dever, o resultado da força da mente; e qualquer um que possua esse poder, quando chega a hora de agir, encontrará a coragem que necessita.”
3. Liderança Carismática: Lord Nelson conquistou o respeito e a admiração de sua tripulação com sua liderança carismática. Durante a Batalha do Nilo, quando o perigo era iminente e a tripulação estava nervosa, Nelson subiu ao convés e enfrentou corajosamente o inimigo, encorajando seus marinheiros a seguirem seu exemplo. Sua presença inspiradora foi fundamental para manter o moral elevado e motivar sua equipe a lutar com determinação. Lord Nelson era conhecido por sua liderança carismática e inspiradora. Ele conquistou o respeito e a lealdade de sua tripulação com sua empatia e capacidade de se conectar emocionalmente com seus marinheiros. Os cirurgiões contemporâneos também podem se beneficiar ao desenvolver uma liderança que inspire confiança e motivação em suas equipes médicas, promovendo um ambiente colaborativo e eficiente.
“Eu planejo que cada homem atue de acordo com o que vê melhor, mas qualquer homem que venha entre as duas frotas, não pode ser errado, portanto, não pode ser chamado de insubordinação, mas uma obediência em que cada oficial julga por si mesmo o que é melhor a ser feito.”
4. Capacidade de Adaptação: Durante a Batalha de Trafalgar, a estratégia inicial de Nelson era enfrentar a frota inimiga de maneira mais tradicional. No entanto, quando percebeu que a formação inimiga era mais forte do que o esperado, ele rapidamente adaptou sua tática e implementou a “manobra de Nelson”, cortando a linha inimiga e concentrando seu poder de fogo para alcançar a vitória. Durante suas batalhas, Lord Nelson enfrentou situações imprevistas e mudanças de planos. Sua capacidade de adaptação e flexibilidade permitiu-lhe ajustar suas estratégias conforme necessário. Na cirurgia contemporânea, os profissionais também devem ser ágeis e adaptáveis, prontos para responder a mudanças repentinas durante procedimentos cirúrgicos complexos ou emergências médicas.
“Seja qual for a estação em que você estiver, carregue consigo o pensamento de que todos os olhos estão voltados para você. Comande a si mesmo sempre que for o exemplo de todos os outros.”
5. Comunicação Efetiva: Lord Nelson era conhecido por sua habilidade de comunicação clara e direta com sua equipe. Antes da Batalha do Nilo, ele escreveu uma carta aos marinheiros enfatizando a importância da vitória e oferecendo palavras de encorajamento. Sua mensagem sincera e motivadora demonstrava sua preocupação com o bem-estar de sua tripulação e ajudou a criar um senso de propósito comum entre seus homens. A comunicação efetiva era uma das principais características de liderança de Lord Nelson. Ele sabia como transmitir suas ordens com clareza e também valorizava o feedback de sua equipe. Cirurgiões contemporâneos podem seguir esse exemplo, enfatizando a comunicação transparente com seus colegas e pacientes para garantir que todos estejam alinhados quanto aos procedimentos e tratamentos.
Em suma, a história de Lord Nelson nos ensina que as características de liderança transcendem as épocas e têm aplicação valiosa em diversas áreas, incluindo a medicina. Ao incorporar a determinação, coragem, carisma, adaptação e comunicação efetiva de Lord Nelson, podemos nos inspirar e tornar líderes excepcionais em nossas práticas médicas, promovendo um atendimento de qualidade e impactando positivamente a vida dos pacientes. A frase ‘A Inglaterra espera que cada um faça sua parte’ tornou-se um lema inspirador e atemporal, capturando a essência da liderança de Lord Nelson na Batalha de Trafalgar. Essas palavras ecoam através dos séculos, lembrando-nos da importância da responsabilidade individual e do trabalho em equipe para alcançar o sucesso em qualquer empreendimento. Assim como os marinheiros da frota britânica foram impulsionados por esse chamado à ação, também podemos aplicar essa mensagem em nossas próprias vidas e carreiras. Como cirurgiões, somos lembrados da nossa obrigação de desempenhar cada procedimento com diligência e dedicação, e ao mesmo tempo, liderar nossas equipes com empatia e coragem. A mensagem de Lord Nelson nos inspira a superar desafios, enfrentar pressões e trabalhar juntos para alcançar os melhores resultados possíveis em nossas práticas médicas. Ao seguir esse exemplo atemporal de liderança podemos oferecer o melhor atendimento possível aos nossos pacientes e à sociedade.
Ortodoxia Cirúrgica
Embora “Ortodoxia” seja uma obra filosófica e teológica escrita por G.K. Chesterton, suas ideias podem ter algumas aplicações interessantes e reflexivas no cotidiano da cirurgia. Claro que a relação direta pode não ser evidente, mas certos princípios filosóficos podem fornecer perspectivas valiosas para os cirurgiões. Aqui estão algumas maneiras pelas quais as ideias de “Ortodoxia” podem ser aplicadas no contexto cirúrgico:
- Valorizar o pensamento paradoxal: A cirurgia é uma disciplina complexa e muitas vezes ambígua, onde os médicos devem tomar decisões cruciais em situações desafiadoras. Valorizar o pensamento paradoxal pode ajudar os cirurgiões a considerar opções diversas e até opostas antes de tomar decisões importantes.
- Reconhecimento da complexidade humana: Chesterton destaca a importância de compreender a natureza complexa da realidade. No contexto cirúrgico, isso se traduz em tratar cada paciente como um indivíduo único, com suas próprias circunstâncias médicas, emocionais e sociais. Isso pode ajudar os cirurgiões a abordar cada caso com uma mente aberta e livre de preconceitos.
- Equilíbrio entre tradição e inovação: Assim como Chesterton valoriza a tradição cultural, os cirurgiões podem se beneficiar de uma abordagem equilibrada entre as técnicas tradicionais e as inovações médicas. Combinar o conhecimento estabelecido com as mais recentes pesquisas e tecnologias pode levar a melhores resultados para os pacientes.
- Enfrentar a incerteza: A cirurgia pode ser imprevisível, e os resultados nem sempre são garantidos. A ortodoxia de Chesterton nos encoraja a aceitar a incerteza e a enfrentar os desafios com coragem e confiança. Essa mentalidade pode nos ajudar a enfrentar situações complicadas e se adaptar a cenários imprevistos.
- Importância da ética e moralidade: Chesterton enfatiza a importância da moralidade e da virtude. Na cirurgia, esses princípios são essenciais para garantir a melhor qualidade de atendimento ao paciente, respeitando sempre a dignidade e os direitos humanos.
- Valorizar a imaginação: A imaginação é uma parte essencial do trabalho cirúrgico, permitindo aos médicos visualizar procedimentos, simular situações e pensar em soluções criativas. A capacidade de imaginar possibilidades pode ajudar os cirurgiões a planejar cuidadosamente cada intervenção.
Embora “Ortodoxia” não tenha sido escrito com o objetivo específico de se aplicar à cirurgia, as ideias e princípios contidos na obra podem inspirar uma reflexão mais profunda e nos guiar de forma mais consciente, sensível e equilibrada.
As virtudes cardinais cirúrgicas
A prática cirúrgica é uma forma de arte que exige habilidade técnica e precisão, mas vai além disso. Os cirurgiões não apenas dominam as técnicas e procedimentos, mas também são desafiados a aplicar virtudes cardinais em cada etapa do ato operatório. A diérese, exérese, hemostasia e síntese, as quatro fases cruciais da cirurgia, podem ser vistas como um reflexo das virtudes cardinais: prudência, justiça, fortaleza e temperança. Vamos explorar como essas virtudes se manifestam na rotina de um cirurgião comprometido com o bem-estar dos pacientes.
Diérese (A Prudência como Guia) : A primeira etapa da cirurgia, a diérese, é o momento em que o cirurgião realiza uma incisão precisa para acessar o local a ser tratado. A prudência, virtude da sabedoria prática, entra em cena através do domínio da anatomia. O cirurgião deve avaliar cuidadosamente cada caso, analisar os riscos e tomar decisões fundamentadas. A prudência orienta a escolha das melhores abordagens cirúrgicas, levando em consideração a saúde geral do paciente, suas necessidades individuais e o objetivo final da intervenção.
Exérese (A Justiça na Busca pelo Equilíbrio): Na fase de exérese, o cirurgião remove tecidos ou estruturas comprometidas pela doença. Aqui, a justiça desempenha um papel essencial. O cirurgião deve agir com equidade, buscando remover apenas o que é necessário, sem excessos ou negligências. A justiça implica em tratar cada paciente com equidade, respeito e imparcialidade, levando em consideração os melhores interesses do indivíduo e buscando o bem comum. É um compromisso em garantir que o procedimento cirúrgico seja realizado com integridade e sempre em benefício do paciente.
Hemostasia (A Fortaleza para Enfrentar Desafios) : Durante a fase de hemostasia, o cirurgião aplica técnicas para controlar o sangramento e garantir um campo cirúrgico claro. Nesse momento, a fortaleza se faz presente. A cirurgia pode apresentar situações imprevistas, complicações ou momentos de grande pressão. A fortaleza permite ao cirurgião manter-se firme, agir com coragem diante de adversidades e tomar decisões rápidas, mas sábias, para proteger a vida e o bem-estar do paciente. A fortaleza é a virtude que impulsiona o cirurgião a enfrentar desafios com firmeza e superar obstáculos através de uma alma inabalável, mantendo durante todo o procedimento uma determinação com o melhor prognóstico do paciente.
Síntese (A Temperança na Busca do Equilíbrio Final) : A última etapa, a síntese, envolve a restauração da integridade do tecido por meio de suturas ou outros meios. Nesse momento, a temperança se revela. A temperança é a virtude que permite ao cirurgião exercer controle e moderação, evitando excessos e buscando a harmonia. A escolha adequada do material de sutura, a técnica precisa e o cuidado meticuloso são fundamentais. A temperança assegura que a finalização do ato operatório seja feita com prudência, justiça e fortaleza, considerando o bem-estar a longo prazo do paciente.
Logo, podemos concluir que a prática da cirurgia transcende a habilidade técnica e exige o cultivo das virtudes cardinais. A prudência, a justiça, a fortaleza e a temperança tornam-se guias éticos para o cirurgião comprometido com o cuidado ao paciente. A diérese, exérese, hemostasia e síntese, cada uma refletindo uma virtude cardinal, são etapas cruciais em busca da excelência médica. Quando o cirurgião incorpora essas virtudes em sua rotina, ele se torna não apenas um técnico habilidoso, mas um verdadeiro médico que busca o bem-estar e a cura integral do paciente. A arte da cirurgia, assim, se revela não apenas como uma expressão de destreza manual, mas como uma expressão do cuidado compassivo e virtuoso que o médico oferece ao paciente.
Sobre o FUTURO
Aos cinco anos, o que você queria ser quando crescesse?
Médico.
Tudo começou quando eu tinha por volta de 4 – 5 anos e após um acidente domiciliar, precisei passar por uma cirurgia na mão. A forma como aquele profissional que nos atendeu acalmou a angústia dos meus pais e tratou com habilidade o ferimento me marcou profundamente. Apesar de não ter ideia do que isso significaria na minha jornada futura, aquele sentimento de ação e resolução se tornou uma paixão que me acompanha até hoje.

Michelangelo Buonarroti
5 Segredos de Anatomia Escondidos na Capela Sistina: A Neuroanatomia Clandestina de Michelangelo
Autor: Prof. Dr. Ozimo Gama (Tempo de Leitura: 10 minutos)
Onde a Fé e o Bisturi se Encontram
Na formação médica contemporânea, o estudo da anatomia topográfica num laboratório de dissecação é o rito de passagem fundamental para qualquer cirurgião. No Brasil, apesar dos desafios atuais na captação de cadáveres para estudo nas faculdades de medicina, a dissecação continua a ser a base insubstituível da técnica cirúrgica. Contudo, no século XVI, o estudo do corpo humano além da superfície era um tabu severo, vigiado de perto pelas leis civis e canónicas. Michelangelo Buonarroti, celebrado mundialmente pela sua terribilità — aquela força emocional e técnica avassaladora —, viveu um paradoxo perigoso. O artista profundamente religioso era também um anatomista clandestino. Desafiando os dogmas de sua época, ele dedicou inúmeras noites à dissecação de cadáveres, buscando nos tendões, fáscias e vísceras a geometria da perfeição biológica. O que a humanidade demorou 500 anos para perceber é que Michelangelo não utilizou este conhecimento apenas para conferir realismo hipertrófico às suas figuras; ele codificou verdadeiras lições de neuroanatomia diretamente no teto da Capela Sistina. O santuário do conclave papal guarda um mapa do intelecto humano, sugerindo que a verdadeira centelha divina reside na intrincada arquitetura do sistema nervoso central. Abaixo, dissecamos os 5 segredos anatómicos ocultos nesta obra-prima.
A Anatomia Oculta nos Afrescos
1. O Cérebro como a “Faísca Divina” em A Criação de Adão
Em 1990, o médico norte-americano Frank Meshberger publicou uma descoberta no prestigiado Journal of the American Medical Association (JAMA) que alterou o curso da história da arte e da medicina. Ele demonstrou que a figura de Deus, envolta num manto avermelhado e cercada por anjos, compõe um corte sagital milimetricamente exato de um cérebro humano. A genialidade reside nos detalhes: o contorno inferior do manto segue com precisão o sulco lateral (Fissura de Sylvius). O braço estendido do Criador atravessa exatamente o giro do cíngulo. Um “anjo” posicionado inferiormente desenha o trajeto da artéria basilar, enquanto o pé bifurcado de um querubim representa a glândula pituitária (hipófise). Para Michelangelo, o que Adão recebe no toque não é apenas o fôlego biológico, mas o intelletto — a razão suprema.
2. O Tronco Encefálico no Pescoço de Deus
A análise de A Criação de Adão revela o cérebro macroscópico, mas o painel central A Separação da Luz das Trevas aprofunda-se em estruturas neurais complexas. Em 2010, os investigadores Ian Suk e Rafael Tamargo, neurocirurgiões da Universidade Johns Hopkins, identificaram um detalhe audacioso. O pescoço de Deus exibe uma anatomia irregular que foge à hipertrofia muscular renascentista padrão. Utilizando um escorço dramático (técnica de perspetiva que encurta a figura), Michelangelo camuflou uma visão ventral do tronco encefálico humano. Estão lá, representados com rigor de atlas cirúrgico, o bulbo, a ponte e a estrutura em forma de “Y” característica dos nervos óticos e do quiasma ótico.
3. Arquitetura Neural: Ventrículos e o Corpo Caloso
A investigação ganhou novos contornos em 2015, quando Ciurea et al. identificaram como o mestre utilizou a técnica do chiaroscuro (luz e sombra) aplicando o princípio da Gestalt para ocultar formas. Na mesma cena da Separação da Luz das Trevas, os olhos treinados de um neuroanatomista conseguem completar as figuras:
- Área A: O quarto ventrículo perfeitamente delineado.
- Área B: A ponte de Varólio, formada pela curvatura da coxa direita da divindade, exibindo a oliva pontina e o sulco colateral anterior.
- Área C: O manto superior que emula uma imagem espelhada do corpo caloso (a via de comunicação entre os hemisférios cerebrais). A inversão da imagem serviu para manter o fluxo estético sem perder a mensagem anatómica.
4. O Anatomista Clandestino de Santo Spirito
Para que um artista atingisse tal nível de detalhe no século XVI — superando as obras de Galeno (que se baseavam em dissecações de macacos e porcos) —, a observação clínica superficial não bastaria. Aos 18 anos, Michelangelo firmou um acordo secreto com o prior da Igreja de Santo Spirito, em Florença. Em troca da escultura de um crucifixo de madeira, o prior permitia-lhe dissecar cadáveres humanos no hospital da igreja durante a madrugada. armado com um bisturi primitivo, ele antecipou descobertas que a medicina oficial, com Andreas Vesalius, só documentaria décadas mais tarde.
5. Uma Mensagem de Protesto e Subversão (A Costela Oculta)
O anatomista era também um livre-pensador influenciado pelo Neoplatonismo florentino. O investigador Deivis Campos (2019) identificou uma “costela extra” no lado esquerdo do torso de Adão. Ao invés de pintar uma costela a ser removida para a criação de Eva (como ditava o dogma), Michelangelo pintou uma costela extra e oculta. Esta representação anatómica subversiva sugere que as essências feminina e masculina coexistem na natureza humana original, uma alusão ao misticismo da Cabala e um protesto velado contra a interpretação literal das escrituras.
Pontos-Chave para a Formação Médica
- A Observação é a Base da Medicina: O génio de Michelangelo prova que a capacidade de observar minuciosamente a anatomia é o que separa o conhecimento superficial da verdadeira maestria.
- Integração Arte e Ciência: As estruturas neurais (fissura de Sylvius, tronco encefálico, quiasma ótico) pintadas no século XVI mostram que a medicina e a arte nasceram da mesma curiosidade intrínseca sobre o milagre da vida.
- O Cérebro como Sede da Consciência: Ao colocar o sistema nervoso central no epicentro do ato da Criação, Michelangelo antecipou em séculos a premissa da neurociência moderna: somos o nosso cérebro.
Conclusões Aplicadas à Prática do Cirurgião
Para o cirurgião do aparelho digestivo, ou de qualquer outra especialidade, a história de Michelangelo traz uma lição de humildade e reverência. Quando entramos no centro cirúrgico e realizamos uma incisão, não estamos apenas a manipular tecidos e órgãos; estamos a interagir com a mais sublime e complexa arquitetura do universo conhecido. Se o maior segredo do Renascimento — o mapeamento do nosso intelecto na morada do papado — permaneceu oculto por cinco séculos à vista de todos, devemos questionar-nos diariamente: o que mais estamos a falhar em enxergar nos nossos doentes devido à pressa ou à desatenção clínica? A medicina de excelência exige o olhar crítico do cientista e a sensibilidade meticulosa do artista.
“Onde o espírito não conduz a mão do artista, não há arte. E onde o conhecimento da anatomia não conduz a mão do médico, não há cura. A estrutura do corpo humano é a obra-prima inquestionável do Criador.” — Adaptado dos pensamentos do Renascimento Médico.
Gostou ❔Nos deixe um comentário ✍️ , compartilhe em suas redes sociais e|ou mande sua dúvida pelo 💬 Chat On-line em nossa DM do Instagram.
Specific Competence of Surgical Leadership
Surgeons are uniquely prepared to assume leadership roles because of their position in the operating room (OR). Whether they aspire to the title or not, each and every surgeon is a leader, at least within their surgical team. Their clinical responsibilities offer a rich variety of interpretations that prepare them for a broader role in health care leadership. They deal directly with patients and their families, both in and out of the hospital setting, seeing a perspective that traditional health care administrative leaders rarely experience. They work alongside other direct providers of health care, in varied settings, at night, on weekends, as well as during the typical workday. They understand supply-chain management as something more than lines on a spreadsheet.
The Challenges for a Surgical Leader
Surgeons prefer to lead, not to be led. Surgical training has traditionally emphasized independence, self-reliance, and a well-defined hierarchy as is required in the OR. However, this approach does not work well outside the OR doors. With colleagues, nurses, staff, and patients, they must develop a collaborative approach. Surgeons are entrusted with the responsibility of being the ultimate decision maker in the OR. While great qualities in a surgeon in the OR, it hinders their interactions with others. They have near-absolute authority in the OR, but struggle when switching to a persuasive style while in committees and participating in administrative activities. Most surgeons do not realize they are intimidating to their patients and staff. With patients, a surgeon needs to be empathetic and a good listener. A surgeon needs to slow the pace of the discussion so that the patient can understand and accept the information they are receiving. As perfectionists, surgeons demand a high level of performance of themselves. This sets them up for exhaustion and burnout, becoming actively disengaged, going through the motions, but empty on the inside. Given the many challenges surgeons face, it is difficult for them to understand the leadership role, given its complex demands.
Specific Competencies
Authority
Although teams and all team members provide health care should be allowed input, the team leader makes decisions. The leader must accept the responsibility of making decisions in the presence of all situations. They will have to deal with conflicting opinions and advice from their team, yet they must accept that they will be held accountable for the performance of their team. The surgeon–leader cannot take credit for successes while blaming failures on the team. Good teamwork and excellent communication do not relieve the leader of this responsibility.
Leadership Style
A surgeon often has a position of authority based on their titles or status in an organization that allows them to direct the actions of others. Leadership by this sort of mandate is termed “transactional leadership” and can be successful in accomplishing specific tasks. For example, a surgeon with transactional leadership skills can successfully lead a surgical team through an operation by requesting information and issuing directives. However, a leader will never win the hearts of the team in that manner. The team will not be committed and follow through unless they are empowered and feel they are truly heard. A transformational leader is one who inspires each team member to excel and to take action that supports the entire group. If the leader is successful in creating a genuine atmosphere of cooperation, less time will be spent giving orders and dealing with undercurrents of negativity. This atmosphere can be encouraged by taking the time to listen and understand the history behind its discussion. Blame should be avoided. This will allow the leader to understand the way an individual thinks and the group processes information to facilitate the introduction of change. While leadership style does not guarantee results, the leader’s style sets the stage for a great performance. At the same time, they should be genuine and transparent. This invites the team members to participate, creating an emotional connection. Leaders try to foster an environment where options are sought that meet everyone’s desires.
Conflict Management
Conflict is pervasive, even in healthy, well-run organizations and is not inherently bad. Whether conflict binds an organization together or divides it into factions depends on whether it is constructive or destructive. A good leader needs to know that there are four essential truths about conflict. It is inevitable, it involves costs and risks, the strategies we develop to deal with the conflict can be more damaging than the conflict itself, and conflict can be permanent if not addressed. The leader must recognize the type of conflict that exists and deal with the conflict appropriately. Constructive discussion and debate can result in better decision making by forcing the leader to consider other ideas and perspectives. This dialog is especially helpful when the leader respects the knowledge and opinions of team members with education, experience, and perspective different from the leader’s. Honesty, respect, transparency, communication, and flexibility are all elements that a leader can use to foster cohesion while promoting individual opinion. The leader can create an environment that allows creative thinking, mutual problem solving, and negotiation. These are the hallmarks of a productive conflict. Conflict is viewed as an opportunity, instead of something to be avoided.
Communication Skills
Communication is the primary tool of a successful leader. On important topics, it is incumbent on the leader to be articulate, clear, and compelling. Their influence, power, and credibility come from their ability to communicate. Research has identified the primary skills of an effective communicator. They are set out in the LARSQ model: Listening, Awareness of Emotions, Reframing, Summarizing, and Questions. These are not set in a particular order, but rather should move among each other freely. In a significant or critical conversation, it is important for a leader to listen on multiple levels. The message, body language, and tone of voice all convey meaning. You cannot interrupt or over-talk the other side. They need an opportunity to get their entire message out. Two techniques that enhance listening include pausing and the echo statement. Pausing before speaking allows the other conversant time to process what they have said to make sure the statement is complete and accurate. Echo statements reflect that you have heard what has been said and focuses on a particular aspect needing clarification. Good listening skills assure that the leader can get feedback that is necessary for success.
Vision, Strategy, Tactics, and Goals
One of the major tasks of a leader is to provide a compelling vision, an overarching idea. Vision gives people a sense of belonging. It provides them with a professional identity, attracts commitment, and produces an emotional investment. A leader implements vision by developing strategy that focuses on specific outcomes that move the organization in the direction of the vision. Strategy begins with sorting through the available choices and prioritizing resources. Through clarification, it is possible to set direction. Deficits will become apparent and a leader will want to find new solutions to compensate for those shortfalls. For example, the vision of a hospital is to become a world class health care delivery system. Strategies might include expanding facilities, improving patient satisfaction, giving the highest quality of care, shortening length of hospital stay with minimal readmissions, decreased mortality, and a reduction in the overall costs of health care. Tactics are specific behaviors that support the strategy with the aim to achieve success. Tactics for improving patient satisfaction may include reduced waiting time, spending more time with patients, taking time to communicate in a manner that the patient understands, responding faster to patient calls, etc. These tactics will then allow a leader to develop quantitative goals. Patient satisfaction can be measured. The surgical leader can then construct goals around each tactic, such as increasing satisfaction in specific areas. This information allows a surgical leader to identify barriers and they can take steps to remedy problem areas. This analysis helps a leader find the weakest links in their strategies as they continue toward achieving the vision.
Change Management
The world of health care is in continuous change. The intense rate of political, technical, and administrative change may outpace an individual’s and institution’s ability to adapt. Twenty-first century health care leaders face contradictory demands. They must navigate between competing forces. Leaders must traverse a track record of success with the ability to admit error. They also must maintain visionary ideas with pragmatic results. Individual accountability should be encouraged, while at the same time facilitating teamwork. Most leaders do not understand the change process. There are practical and psychological aspects to change. From an institutional perspective, we know that when 5% of the group begins to change, it affects the entire group. When 20% of a group embraces change, the change is unstoppable.
Succession Planning and Continuous Learning
An often-overlooked area of leadership is planning for human capital movement. As health care professionals retire, take leaves of absences, and move locations, turmoil can erupt in the vacuum. Leaders should regularly be engaging in activities to foster a seamless passing of institutional knowledge to the next generation. They also should seek to maintain continuity to the organization. Ways to accomplish this include senior leaders actively exposing younger colleagues to critical decisions, problem solving, increased authority, and change management. Leaders should identify promising future leaders, give early feedback for areas of improvement, and direct them toward available upward career tracks. Mentoring and coaching help prepare the younger colleagues for the challenges the institution is facing. Teaching success at all levels of leadership helps create sustainable high performance.
Visão Crítica de Segurança (Colecistectomia)
A colecistectomia laparoscópica (CL) é o padrão-ouro para tratamento de cálculos biliares. No entanto, o risco de lesão do ducto biliar (BDI) continua a ser preocupação significativa, uma vez que CL ainda tem taxa de BDI maior do que a via laparotômica, apesar de muitos esforços propostos para aumentar sua segurança. A Visão Crítica da Segurança (CVS) proposta por Strasberg é a técnica para a identificação dos elementos críticos do triângulo de Calot durante a CL. Esta técnica foi adotada em vários programas de ensino e com a proposta de reduzir o risco de lesão acidental da via biliar (LAVB) e o uso da adequado da CVS está associado a menores taxas de LAVB. O objetivo deste #Webinar é abordar a Anatomia Cirúrgica Fundamental para a realização de uma Colecistectomia Laparoscópica.
“Not Only SURGEONS…”
SURGERY, A NOBLE PROFESSION
Surgery is, indeed, one of the noblest of professions. Here is how Dictionary defines the word noble: 1) possessing outstanding qualities such as eminence, dignity; 2) having power of transmitting by inheritance; 3) indicating superiority or commanding excellence of mind, character, or high ideals or morals. These three attributes befit the profession of surgery. Over centuries, the surgical profession has set the standards of ethical and humane practice. Surgeons have made magnificent contributions in education, clinical care, and science. Their landmark accomplishments in surgical science and innovations in operative technique have revolutionized surgical care, saved countless lives, and significantly improved longevity and the quality of human life. Generations of surgeons have developed their craft and passed it on to succeeding generations, as they have to me and to each one of you, to take into the future.
Beyond its scientific and technical contributions, surgery is uniquely fulfilling as a profession. It has disciplined itself over the centuries and dedicated its practice to the best welfare of all human beings. In return, it has been accorded the respect of society, of other professions, and of policy makers. Its conservative stance has served it well and has been the reason for its constancy and consistency. At the beginning of the 21st century, however, profound changes are taking place at all levels and at a dizzying pace, providing both challenges and opportunities to the surgical profession. These changes are occurring on a global level, on the national level, in science and technology, in healthcare, and in surgical education and practice.
To retain its leadership position in innovation and its attractiveness as a career choice for students, surgery must evolve with the times. It is my belief that surgery needs to introduce changes to create new priorities in clinical practice, education, and research; to increase the morale and prestige of surgeons; and to preserve general surgery as a profession. I am reminded of a Chinese aphorism that says, “You cannot prevent the birds of unhappiness from flying over your head, but you can prevent them from building a nest in your hair.”
ADVANCES IN SCIENCE
The coalescence of major advances in science and technology made the end of the 20th century unique in human history. Notable among the achievements are the development of microchips and miniaturization, which fueled the explosion in information technology. The structure of the human genome is nearly completely elucidated, ushering in the genomic era in which genetic information will be used to predict, on an individual basis, susceptibility to disease and responsiveness to drug therapy. The field of nanotechnology allows scientists to work at a resolution of less than one nanometer, the size of the atom. By comparison, the DNA molecule is 2.5 nanometers.
In the last 50 years, biomedical research became increasingly reductionist, turning physiologists and anatomists into molecular biologists. As a result, two basic science fields—integrative physiology and gross anatomy—now have a lower standing in medical education and surgical science than they once did. Surgery and surgical departments can and possibly should claim these fields, but the window of opportunity is narrow. Research is now moving back from discipline-based reductionist science to multidisciplinary science of complexity, in which biomedical scientists work side by side with engineers, mathematicians, and bioinformatists. The ability of high-speed computers to quickly process tens of millions of pieces of data now allows for data-driven rather than hypothesis-based research. This collaboration among different disciplines has already been successful.
TRANSFORMATION OF HEALTHCARE SYSTEM
During the past 75 years, we have seen the entire healthcare system undergo a profound transformation. In the 1930s and for a considerable period thereafter, medical practice was fee-for-service, the doctor–patient relationship was strong, and the physician perceived himself or herself as being responsible nearly exclusively to his or her individual patients. The texture of medical practice started to change when the federal government became involved in the provision of healthcare in 1965. The committee on “Crossing the Quality Chasm” identified six key attributes of the 21st-century healthcare system. It must be:
- Safe, avoiding injuries to patients;
- Effective, providing services based on scientific knowledge;
- Patient-oriented, respectful of and responsive to individual patients’ needs, values, and preferences;
- Timely, reducing waits, eliminating harmful delays for both care receiver and caregiver;
- Efficient, avoiding wasted equipment, supplies, ideas, and energy;
- Equitable, providing equal care across genders, ethnicities, geographic locations, and socioeconomic strata;
No one knows at present what this 21st-century healthcare system will look like. While care in the old system was reactive, in the new system it will be proactive. The “find it, fix it” approach of the old system will be replaced by a “predict it, prevent it, and if you cannot prevent it, fix it” approach. Sporadic intervention, provided only when patients present with illness, will give way to a system in which physicians and other healthcare providers plan 1-, 5-, and 10-year care programs for each patient. Care will be more interactive, with patients taking a more important role in their own care. The technology-oriented system will become a system that provides graded intervention. Delivery systems will not be fractionated but integrated. Even more importantly, care will not be based simply on experience and clinical impression but on evidence of proven outcome measures. If the old system was cost-insensitive, the new system will be cost-sensitive.
SURGICAL PRACTICE
There are many reasons for the declining interest in general surgery, some of which parallel reasons for the drop in medical school applicants in general. One problem specific to surgery is that medical students are given less and less exposure to surgery, due to the shortening of required surgical rotations. Most important, however, is their perception that the life of the surgical resident is stressful, the work hours too long, and the time for personal and family needs inadequate. The workload of the surgical resident over the years has increased significantly both in amount and intensity, without concomitant increase in the number of residents and at a time when hospitals have significantly reduced the support personnel on the surgical ward and in the operating rooms. Students graduating with debts close to $100,000 simply find the years of training in surgery too long, followed by uncertain practice income after graduation.
From several recent studies, lifestyle is the critical and most pressing issue in surgical residency. Some studies have also shown that the best students tend to select specialties that provide controllable lifestyles, such as radiology, dermatology, and ophthalmology. We have a problem not only in the declining number of students applying for surgical training but also in the declining quality of those who do apply. In a preliminary survey of 153 responding general surgery programs, we found that attrition (i.e., categorical residents leaving the training programs) occurred at a rate of 13% to 19% in the last 5 years. In 2001, 46% of those leaving general surgery training programs cited lifestyle as the major reason.
Unless these trends are reversed, general surgery as a specialty is threatened, and a future shortage of general surgeons is inevitable. I know that the Council of the American Surgical Association is most concerned about the crisis in general surgery. We must do a better job of communicating to students and residents that the practice of surgery is as rewarding as ever and full of opportunities in this new era. Innovations in minimal access and computer-assisted surgery and simulation technology provide exciting new possibilities in surgical training. We must also look very carefully at the demands of surgical residency and improve the life of residents without compromising their surgical experience. Unless we deal with work hours and quality of life issues, we are likely to see continuing decline in the interest of medical students in surgical training.
CONCLUSIONS
In conclusion, the noble profession of surgery must rise to meet numerous challenges as the world in which it operates continues to undergo profound change. These challenges represent opportunities for the profession to develop an international perspective and a global outreach and to address the growing needs of an aging population undergoing major demographic and workforce shifts. The leadership of American surgery has a unique role to play in the formulation of a new healthcare system for the 21st century. This task will require commitment to quality of care and patient safety, and it will depend on harnessing the trust and support of the American public. Advances in science and technology—particularly in minimal access surgery, robotics, and simulation technology—provide unprecedented opportunity for surgeons to continue to make landmark contributions that will improve surgical care and the human condition. I believe it is also crucially important that we train surgeon-scientists who will keep surgery at the cutting edge in the genomic and bioinformatics era. Ours is a noble profession imbued with eminence, dignity, high ideals, and ethical values. It has a rich and proud heritage… and I quote, “The highest intellects, like the tops of mountains, are the first to catch and reflect the dawn.”
Source: Lecture from Haile T. Debas, MD (UCSF School of Medicine, San Francisco, California) Presented at the 122nd Annual Meeting of the American Surgical Association, April 25, 2002, The Homestead, Hot Springs, Virginia.
Vascularização da Árvore Biliar
O Fio da Navalha na Prevenção da Isquemia e Estenose
Autor: Prof. Dr. Ozimo Gama (Tempo de Leitura: 11 minutos)
Introdução
No campo minado que é a cirurgia hepatobiliar, existe um princípio fisiológico que não admite margem para erro: enquanto o parênquima hepático é um órgão privilegiado, nutrido por um duplo suprimento sanguíneo (arterial e venoso portal), a árvore biliar é alimentada exclusivamente pelo sistema arterial. Para o estudante de medicina e o residente de cirurgia, a compreensão desta premissa muda drasticamente a forma como o bisturi e o cautério são manuseados em torno do hilo hepático. A esqueletização excessiva de um ducto biliar não é um sinal de dissecção meticulosa, mas sim a antessala anatómica de uma complicação catastrófica: a isquemia, seguida de necrose e estenose biliar. Neste artigo, dissecaremos a anatomia vascular da árvore biliar, as armadilhas do ducto cístico e os fundamentos anatómicos da cirurgia oncológica da vesícula.
1. A Vesícula Biliar: Topografia e Peculiaridades Histológicas
A vesícula biliar repousa no equador que divide o fígado direito do esquerdo — uma linha imaginária conhecida como Linha de Cantlie (ou linha de Rex-Cantlie), que cursa entre os segmentos IVb e V em direção à veia cava inferior posteriormente.
A vesícula é maioritariamente peritonizada, exceto na sua face posterior, que assenta diretamente na placa cística. No entanto, o seu verdadeiro “Calcanhar de Aquiles” reside na sua histologia: a vesícula biliar não possui muscularis mucosae, não possui submucosa e apresenta uma camada muscular descontínua.
- Implicação Cirúrgica Oncológica: Estas especificidades anatómicas removem as barreiras naturais contra a progressão tumoral, facilitando a invasão direta do cancro da vesícula biliar para o parênquima hepático. É por este motivo que o tratamento cirúrgico curativo exige uma Colecistectomia Radical (que inclui a ressecção em cunha dos segmentos hepáticos IVb e V) sempre que o estadiamento tumoral (T) for superior ou igual a T1b.
2. O Labirinto Anatómico do Ducto Cístico e da Via Biliar Principal
A partir do infundíbulo cónico da vesícula, o ducto cístico estende-se como o limite inferior do triângulo hepatocístico em direção ao hilo, unindo-se ao ducto hepático comum (DHC) para formar o ducto colédoco (VBP). Contudo, na via biliar, a variação anatómica é a regra, não a exceção. O ducto cístico pode correr paralelamente ao DHC, espiralar posteriormente a este e inserir-se na sua face medial. Mais perigoso ainda é quando o cístico se insere no Ducto Setorial Posterior Direito (RPD), uma variação que ocorre em cerca de 4% dos fígados. Esta configuração é notoriamente perigosa, expondo o RPD a um risco altíssimo de secção inadvertida durante uma colecistectomia de rotina. Distalmente, o colédoco entra na cabeça do pâncreas e une-se ao ducto pancreático (Wirsung) para formar a ampola hepatopancreática, controlada pelo Esfíncter de Oddi.
- O Canal Comum Longo: Quando a junção entre o colédoco e o ducto pancreático ocorre de forma anómala (antes do complexo esfincteriano), ocorre o refluxo de enzimas pancreáticas ativadas para a árvore biliar. Este trauma químico crónico é o principal fator de risco para a formação de cistoss do colédoco e para o desenvolvimento de Colangiocarcinoma.
3. O “Tendão de Aquiles”: A Vascularização Arterial da Via Biliar
Como mencionado, a árvore biliar depende de um fluxo arterial ininterrupto. O suprimento segue um padrão de perfusão que ascende e descende ao longo dos ductos:
- O Suprimento Distal (Ascendente): O ducto colédoco recebe a sua irrigação inferior a partir de arteríolas emparelhadas provenientes da Artéria Gastroduodenal (GDA) e da Artéria Pancreatoduodenal Superior Posterior (PSPDA). Esta última representa o suprimento arterial mais importante e constante para o colédoco distal.
- O Suprimento Proximal (Descendente): Proximamente, o colédoco é alimentado por arteríolas originadas da artéria hepática direita (AHD).
- As Artérias Marginais: Estes vasos superiores e inferiores anastomosam-se para formar as artérias marginais, que correm paralelamente ao longo do ducto colédoco, situando-se tipicamente nas posições das 3 e 9 horas (lateral e medialmente). Desnudar (esqueletizar) o colédoco deste suprimento arterial para criar uma anastomose ou durante uma linfadenectomia não regrada acarreta um risco altíssimo de isquemia e estenose cicatricial a longo prazo.
4. O Plexo Epicoledociano Hilar e as Variações Arteriais
No interior do hilo hepático, uma rica rede de capilares liga as artérias hepáticas direita e esquerda. Este leito vascular, denominado Plexo Epicoledociano Hilar, fornece uma circulação colateral crítica que pode manter o suprimento arterial para um lado do fígado caso o vaso ipsilateral seja lesado. A preservação deste plexo e do suprimento sanguíneo arterial para o fígado remanescente é absolutamente crucial na criação de uma anastomose biliodigestiva (hepaticojejunostomia). A isquemia hilar resulta na temível colangiopatia isquémica e no desenvolvimento de abcessos hepáticos intratáveis.
O Papel das Variações Arteriais no Colangiocarcinoma Hilar
Na cirurgia do colangiocarcinoma hilar (Tumor de Klatskin), a complexidade aumenta devido às variações arteriais. A artéria hepática direita cruza posteriormente ao ducto hepático na maioria dos casos, mas em 25% cruza anteriormente. Mais relevante ainda é a presença de uma Artéria Hepática Direita Substituída (ou Acessória), com origem na Artéria Mesentérica Superior (AMS). Ao contrário da anatomia clássica, este vaso cursa lateralmente ao ducto colédoco (e não medialmente), estando extremamente vulnerável à iatrogenia se o cirurgião não o identificar durante a dissecção do ligamento hepatoduodenal. Combinações destas variações com a localização exata do tumor ditarão se uma lesão hilar é ressecável ou irresecável.
Pontos-Chave para a Prática Diária
- A Regra das 3 e 9 Horas: Lembre-se sempre de que o suprimento axial do colédoco viaja nos seus flancos laterais. Evite dissecções circunferenciais extensas da via biliar principal.
- Histologia e Neoplasias: A ausência de submucosa na vesícula biliar dita a necessidade de cirurgia hepática radical (ressecção em cunha do leito) em tumores T1b ou superiores.
- Inserções Anómalas do Cístico: A inserção num ducto setorial direito (RPD) é uma armadilha clássica. A Visão Crítica de Segurança (CVS) e a colangiografia são as únicas formas de evitar a transecção de um ducto principal aberrante.
- O Perigo do Canal Comum: A junção biliopancreática anómala exige vigilância ou tratamento cirúrgico devido ao elevado risco de colangiocarcinoma derivado da inflamação enzimática crónica.
Conclusões Aplicadas à Prática do Cirurgião Digestivo
O respeito pela árvore biliar transcende a mera identificação do tubo que transporta a bílis; exige uma veneração profunda pela sua microvascularização. O cirurgião que descasca a via biliar como se tratasse de um cabo elétrico condena o seu doente a um futuro de estenoses isquémicas, colangites de repetição e reintervenções de extrema complexidade. O domínio da variabilidade anatómica vascular (como as artérias substituídas da AMS) e o conhecimento tático do plexo epicoledociano não são meros detalhes de rodapé dos livros de anatomia; são a linha que separa o triunfo cirúrgico oncológico da catástrofe iatrogénica irreparável.
“A anatomia biliar não segue regras absolutas, apenas tendências. Operar no hilo hepático assumindo a normalidade é o primeiro passo para o desastre. O cirurgião deve dissecar com a expectativa constante da variação.” — Aforismo clássico da cirurgia hepatobiliar.
Gostou ❔Deixe-nos um comentário ✍️, partilhe nas suas redes sociais e|ou envie a sua dúvida pelo 💬 Chat On-line na nossa DM do Instagram.
Ao Cadáver DESCONHECIDO
Hic locus est ubi mors gaudet succurrere vitae
“É este o lugar onde a morte se alegra de socorrer a vida”
Égide do respeito ao Cadáver no estudo da Anatomia Humana*.
A utilização do cadáver representa uma tríplice lição educativa:
- Instrutiva/Informativa: como meio de conhecimento da organização do corpo humano, procedendo ao estudo no vivo;
- Normativa/Disciplinadora: através do seu caráter metodológico e de precisão técnica da linguagem;
- Estético/Moral: pela natureza do material de estudo, o cadáver, e pelo método primeiro de aprendizado, a dissecção, que é experiência e trabalho repousante na contemplação da beleza e harmonia de construção do organismo humano.
Contudo e essencialmente, porém, lição de ética e de humildade, porque:
- Não é o cadáver, doado ou indigente, fato isolado da comunidade, mas seu reflexo, dela provindo. O cadáver que é o meio de aprendizado para adequada assistência do vivo, assim portanto tão importante para a sociedade como o é o paciente;
- Esses corpos sem vida são vivificados de forma reiteradas pelo calor da juventude estudiosa através do sentimento de gratidão; O cadáver, antes de tudo “um irmão em Humanidade, se entrega despojadamente ao conhecimento que proporciona aos futuros profissionais, de maneira anônima oriunda do jogo do acaso da vida;
- O cadáver anônimo ao receber este título – cadáver desconhecido – e assim ultrapassar o limite estreito de um nome e, despersonalizado, distribui elementos para o bem coletivo, sem ter conhecimento quer antes, durante ou depois de sua imolação, do seu destino a um tempo sublime e sagrado;
- O Cadáver desconhecido tudo oferece ao conhecimento sem nada haver recebido daquele que o estuda, que dá sem saber que dá e por isso, sem conhecer recompensa da gratidão e sem sentimento do valor da sua dádiva generosa, na mais nobre expressão de poderosa caridade universal;
- O cadáver que dissecado, desmembrado, simboliza outra forma de crucificação para o bem comum e marca o sentido profundamente humano da Medicina;
Portanto o nosso material de estudo transcende pois ao simples valor de meio e objeto de aprendizado; e nos fala em linguagem universal que nos educa na humildade da limitação humana. Eis porque na austeridade do ambiente do Laboratório de Anatomia a atitude física, mental e verbal do aluno deve ser de sobriedade, respeito, meditação e elevada compostura, manuseando as peças anatômicas com o mais profundo sentimento de respeito e carinho.
Nulla Medicina Sine Anatomia
“Ao curvar-te sobre o cadáver desconhecido…
lembra-te que este corpo nasceu do amor de duas almas; cresceu embalado pela fé e esperança daquela que em seu seio o agasalhou, sorriu e fitou os mesmos sonhos das crianças e dos jovens; por certo amou, foi amado e também acalentou um amanhã feliz. Seu nome só Deus o sabe e agora nesta fria lousa, o destino inexorável deu-lhe o poder e a grandeza de servir a humanidade numa última missão, ENSINAR.
Ó irmão ignoto que tivestes a morada do espirito, o seu corpo, perturbado em seu repouso imutável por nossas mãos ávidas de saber, apresentamos a ti o nosso respeito permanente e infindo AGRADECIMENTO.”
*Adaptação do texto original “Aula Inaugural”
Professor Renato Locchi (1896-1978) / Emérito de Anatomia Humana da Escola Paulista de Medicina.
PhD THESIS (Ozimo Gama, MD)
COMPARATIVE STUDY BETWEEN THE SLEEVE GASTRECTOMY AND GASTRIC PLICATION IN OBESE RATS
INTRODUCTION: Obesity results from a prolonged imbalance between energy intake and energy expenditure. Studies with experimental models of bariatric surgery provided a fundamental contribution to the understanding of morphological and functional changes in obesity and after bariatric surgery. The restrictive bariatric surgery techniques currently used are gastric banding, sleeve gastrectomy and the gastric plication. The latter is considered an experimental technique and has therefore not yet enough studies that shed light on the postoperative rates of weight loss, surgical complications, resolution of comorbidities and the mechanisms responsible for weight loss. The aim of this study was to conduct a comparative study in rats with cafeteria diet-induced, between gastric plication and sleeve gastrectomy in variation late postoperative in body weight ,plasma biochemistry and gross and microscopic alterations gastric effects obesity.
MATERIAL AND METHOD: 28 male Wistar rats were randomized into three groups after induction period of obesity by cafeteria diet and underwent sleeve gastrectomy (GV group), gastric plication (GP group) and sham operation (control group). The animals were assessed daily postoperatively and the variables were recorded: (initial seven days, 14 and 21 days) body weight and presence of complications until day 21 postoperatively, when they were euthanized and evaluated: biochemistry (glucose, insulin, HDL, total cholesterol, triglycerides, AST, ALT and serum ghrelin), degree of intra-abdominal adhesions, resistance testing will air insufflation in the stomach and microscopic evaluation of the gastric mucosa.

RESULTS: In relation to body weight variation of animals GV group (initial weight: 318 ± 7.89 g / Final weight: 213 ± 9.03g) was significantly decreased (p<0.05) at 21 post-surgery day compared to the GP group (initial weight: 314.11 ± 20.79 g / final weight: 239.16 ± 14.71 g) and control (initial weight: 315.16±17.54g / final weight: 317.91±16.06 g). The animals in the GV group had a significant decrease (p<0.001) in blood glucose, insulin, transaminases, serum HDL and ghrelin compared to animals in GP and control. Was also significantly lower the burst pressure of the stomach in the GV group, the insufflation test the atmospheric air in relation to the GP and control groups. The GP and GV groups showed even different histological grade of inflammation
(subacute inflammation) and control group (chronic inflammation).
CONCLUSIONS: The sleeve gastrectomy is more effective than gastric plication weight loss, metabolic control and reduction of serum ghrelin in obesity rats, and presents the same rates of postoperative complications (adhesions, deaths and grade inflammation).
KEYWORDS: 1. Obesity; 2. Bariatric Surgery; 3.Wistar rats.
Critical View Of Safety
“The concept of the critical view was described in 1992 but the term CVS was introduced in 1995 in an analytical review of the emerging problem of biliary injury in laparoscopic cholecystectomy. CVS was conceived not as a way to do laparoscopic cholecystectomy but as a way to avoid biliary injury. To achieve this, what was needed was a secure method of identifying the two tubular structures that are divided in a cholecystectomy, i.e., the cystic duct and the cystic artery. CVS is an adoption of a technique of secure identification in open cholecystectomy in which both cystic structures are putatively identified after which the gallbladder is taken off the cystic plate so that it is hanging free and just attached by the two cystic structures. In laparoscopic surgery complete separation of the body of the gallbladder from the cystic plate makes clipping of the cystic structures difficult so for laparoscopy the requirement was that only the lower part of the gallbladder (about one-third) had to be separated from the cystic plate. The other two requirements are that the hepatocystic triangle is cleared of fat and fibrous tissue and that there are two and only two structures attached to the gallbladder and the latter requirements were the same as in the open technique. Not until all three elements of CVS are attained may the cystic structures be clipped and divided. Intraoperatively CVS should be confirmed in a “time-out” in which the 3 elements of CVS are demonstrated. Note again that CVS is not a method of dissection but a method of target identification akin to concepts used in safe hunting procedures. Several years after the CVS was introduced there did not seem to be a lessening of biliary injuries.
Operative notes of biliary injuries were collected and studied in an attempt to determine if CVS was failing to prevent injury. We found that the method of target identification that was failing was not CVS but the infundibular technique in which the cystic duct is identified by exposing the funnel shape where the infundibulum of the gallbladder joins the cystic duct. This seemed to occur most frequently under conditions of severe acute or chronic inflammation. Inflammatory fusion and contraction may cause juxtaposition or adherence of the common hepatic duct to the side of the gallbladder. When the infundibular technique of identification is used under these conditions a compelling visual deception that the common bile duct is the cystic duct may occur. CVS is much less susceptible to this deception because more exposure is needed to achieve CVS, and either the CVS is attained, by which time the anatomic situation is clarified, or operative conditions prevent attainment of CVS and one of several important “bail-out” strategies is used thus avoiding bile duct injury.
CVS must be considered as part of an overall schema of a culture of safety in cholecystectomy. When CVS cannot be attained there are several bailout strategies such a cholecystostomy or in the case of very severe inflammation discontinuation of the procedure and referral to a tertiary center for care. The most satisfactory bailout procedure is subtotal cholecystectomy of which there are two kinds. Subtotal fenestrating cholecystectomy removes the free wall of the gallbladder and ablates the mucosa but does not close the gallbladder remnant. Subtotal reconstituting cholecystectomy closes the gallbladder making a new smaller gallbladder. Such a gallbladder remnant is undesirable since it may become the site of new gallstone formation and recurrent symptoms . Both types may be done laparoscopically.”
Strasberg SM, Hertl M, Soper NJ. An analysis of the problem of biliary injury during laparoscopic cholecystectomy. J Am Coll Surg 1995;180:101-25.
Tratamento Cirúrgico do Abscesso Hepático Piogênico
Introdução
O abscesso hepático piogênico (AHP) é uma condição infecciosa grave caracterizada por uma coleção encapsulada de material purulento no fígado. Frequentemente, essa condição é resultante de infecções bacterianas, originárias do trato biliar ou de fontes intra-abdominais, como diverticulite. O manejo do AHP requer uma abordagem multidisciplinar, combinando diagnóstico rápido, antibioticoterapia e, em muitos casos, intervenção cirúrgica. No Brasil, a mortalidade associada a essa condição pode variar de 10% a 20%, sendo particularmente elevada em pacientes com comorbidades, como diabetes e cirrose. A presente revisão discute as abordagens cirúrgicas no tratamento do AHP, com ênfase nos critérios de intervenção, técnicas cirúrgicas e melhores práticas para o cirurgião do aparelho digestivo.
Diagnóstico e Classificação
O diagnóstico precoce do AHP é essencial para determinar a abordagem terapêutica mais adequada. Exames de imagem, como ultrassonografia (USG) e tomografia computadorizada (TC), são as ferramentas primárias para identificar a extensão da lesão e guiar a tomada de decisões. A classificação dos abscessos hepáticos baseia-se em seu tamanho e características morfológicas:
- Abscessos pequenos (menores que 3 cm) podem, muitas vezes, ser tratados com antibioticoterapia isolada.
- Abscessos maiores (geralmente >5 cm) e multiloculados exigem drenagem percutânea ou intervenção cirúrgica.
A etiologia do AHP no Brasil é predominantemente associada a bactérias como Escherichia coli e Klebsiella pneumoniae, e pacientes imunocomprometidos, como diabéticos, estão em maior risco de desenvolver complicações graves.
Abordagem Terapêutica
O tratamento do AHP é multimodal e deve ser adaptado à gravidade do caso, com o uso combinado de antibióticos, drenagem percutânea e intervenção cirúrgica, quando necessário. As diretrizes atuais propõem um algoritmo terapêutico baseado no tamanho e nas características dos abscessos.
1. Antibioticoterapia
A antibioticoterapia empírica deve ser iniciada imediatamente após o diagnóstico, visando cobertura para bactérias gram-negativas e anaeróbias. Ciprofloxacina ou cefixima combinadas com metronidazol são frequentemente utilizadas no manejo de abscessos hepáticos não complicados. A escolha do antibiótico deve ser ajustada conforme os resultados das culturas de sangue e de amostras do abscesso, garantindo uma abordagem personalizada.
2. Drenagem Percutânea
A drenagem percutânea, guiada por USG ou TC, é o tratamento de escolha para abscessos maiores que 3 cm e uniloculares (Tipo II). Esse método minimamente invasivo apresenta uma alta taxa de sucesso, próxima a 90%, sendo eficaz na maioria dos casos. No entanto, falhas podem ocorrer em abscessos multiloculados ou com conteúdo viscoso ou necrótico, situações em que a drenagem percutânea se torna inadequada, necessitando de intervenção cirúrgica.
3. Intervenção Cirúrgica
A cirurgia está indicada em abscessos multiloculados grandes (>3 cm, Tipo III), em abscessos que não respondem à drenagem percutânea ou na presença de complicações, como ruptura do abscesso. A cirurgia pode envolver drenagem minimamente invasiva ou ressecção hepática, dependendo da complexidade do abscesso e da experiência do cirurgião. Abscessos maiores que 10 cm apresentam maior risco de complicações, e nesses casos, a drenagem cirúrgica pode ser preferível. A laparotomia é recomendada em situações de peritonite ou quando o abscesso é de difícil acesso para drenagem percutânea.
4. Laparoscopia
A laparoscopia é uma alternativa minimamente invasiva à cirurgia aberta, indicada em abscessos uniloculares de tamanho moderado. Essa técnica oferece vantagens significativas, como menor tempo de internação e recuperação mais rápida, além de menor risco de complicações pós-operatórias.
Aplicação na Cirurgia Digestiva
O papel do cirurgião do aparelho digestivo é central no manejo dos abscessos hepáticos, especialmente em casos que requerem intervenção cirúrgica. A drenagem percutânea deve ser considerada a primeira linha de tratamento sempre que viável, mas o cirurgião deve estar preparado para realizar intervenções mais invasivas quando necessário. A laparoscopia tem demonstrado resultados promissores, reduzindo o tempo de internação e o risco de complicações. No Brasil, as infecções intra-abdominais complicadas são uma das principais causas de internação em emergências cirúrgicas, e o manejo adequado desses casos depende de uma sólida formação técnico-cirúrgica.
Algoritmo de Tratamento
Com base nas evidências disponíveis, um algoritmo de tratamento para o AHP pode ser delineado da seguinte forma:
- Abscessos pequenos (<3 cm, Tipo I): Tratamento com antibióticos isolados.
- Abscessos grandes uniloculares (>3 cm, Tipo II): Drenagem percutânea associada a antibioticoterapia.
- Abscessos grandes multiloculados (>3 cm, Tipo III): Intervenção cirúrgica.
Pontos-Chave
- Diagnóstico Precoce: O uso da TC com contraste é fundamental para o diagnóstico preciso do tamanho e da localização dos abscessos hepáticos, orientando a decisão terapêutica.
- Intervenção Cirúrgica: Abscessos multiloculados ou maiores que 5 cm frequentemente requerem intervenção cirúrgica, especialmente quando a drenagem percutânea falha.
- Abordagem Minimamente Invasiva: A laparoscopia oferece uma alternativa eficaz à cirurgia aberta, proporcionando uma recuperação mais rápida e com menor morbidade.
- Manejo Integral pelo Cirurgião Digestivo: O conhecimento técnico-cirúrgico é essencial para o manejo de abscessos hepáticos complexos, garantindo uma abordagem eficaz e personalizada.
Conclusão
O manejo do abscesso hepático piogênico exige uma abordagem multidisciplinar, sendo o cirurgião digestivo uma peça-chave no tratamento de casos complexos. A decisão entre drenagem percutânea e intervenção cirúrgica deve considerar múltiplos fatores, como o tamanho do abscesso, a resposta ao tratamento conservador e as condições clínicas do paciente. Como afirmou o Prof. Henri Bismuth: “Le traitement chirurgical n’est pas seulement une question de technique, mais de jugement. Le moment de l’intervention est aussi important que l’intervention elle-même.” Assim, o domínio técnico e a tomada de decisões precisas são fundamentais para o sucesso terapêutico no tratamento do AHP.
Gostou ❔Nos deixe um comentário ✍️, compartilhe em suas redes sociais e|ou mande sua dúvida pelo 💬 Chat On-line em nossa DM do Instagram.
#AbscessoHepatico #CirurgiaDigestiva #TratamentoAbscesso #DrenagemPercutanea #AparelhoDigestivo
Anatomia Cirúrgica Pancreática
A anatomia cirúrgica do pâncreas é um dos tópicos mais fascinantes e desafiadores da cirurgia do aparelho digestivo. Conhecer detalhadamente a estrutura e a topografia do pâncreas é crucial para a realização de procedimentos cirúrgicos seguros e eficazes. Neste artigo, vamos explorar os aspectos mais importantes da anatomia pancreática, abordando pontos-chave para estudantes de medicina e residentes de cirurgia do aparelho digestivo.
Estrutura Anatômica do Pâncreas
O pâncreas é uma glândula retroperitoneal situada transversalmente no abdome, na altura das vértebras L1-L2, abrangendo os principais vasos sanguíneos e a coluna vertebral. Ele é composto por cinco partes principais: cabeça, colo, corpo, cauda e processo uncinado.
- Cabeça: Localizada à direita da linha média, cercada pelo duodeno. A cabeça do pâncreas possui uma extensão inferior chamada processo uncinado, que está intimamente relacionada com a veia mesentérica superior e a artéria mesentérica superior.
- Colo: Uma parte estreita entre a cabeça e o corpo, situada anteriormente à veia porta, definida pela localização anatômica anterior à formação da veia porta, geralmente pela confluência das veias mesentérica superior e esplênica.
- Corpo: Estende-se para a esquerda, posterior ao estômago, com a superfície anterior coberta pelo peritônio, formando parte da parede posterior do saco menor.
- Cauda: Parte terminal que se estende até o hilo esplênico, confinada entre as camadas do ligamento esplenorrenal juntamente com a artéria esplênica e a origem da veia esplênica.
- Processo Uncinado: Considerado uma parte distinta do pâncreas devido à sua origem embriológica diferente, estendendo-se posteriormente aos vasos mesentéricos superiores.
Peso e Dimensões Normais
Em um adulto saudável, o pâncreas tem um peso médio de aproximadamente 80 a 120 gramas. As dimensões normais do pâncreas variam, mas geralmente medem cerca de 15 a 20 cm de comprimento, 4 a 5 cm de largura na cabeça, e 1,5 a 2,5 cm de espessura.
Vascularização do Pâncreas
A vascularização do pâncreas é complexa e vital para a compreensão cirúrgica. As principais artérias que irrigam o pâncreas são:
- Artéria Pancreatoduodenal Superior: Ramo da artéria gastroduodenal que irriga a cabeça do pâncreas.
- Artéria Pancreatoduodenal Inferior: Ramo da artéria mesentérica superior que também fornece sangue à cabeça do pâncreas.
- Ramos Pancreáticos da Artéria Esplênica: Irrigam o corpo e a cauda do pâncreas.
As veias pancreáticas drenam para a veia esplênica, veia mesentérica superior e, eventualmente, para a veia porta.
Ductos Pancreáticos
O pâncreas possui dois principais ductos: o ducto pancreático principal (ducto de Wirsung) e o ducto pancreático acessório (ducto de Santorini).
- Ducto Pancreático Principal (Ducto de Wirsung): Começa na cauda do pâncreas e percorre o corpo até a cabeça, onde geralmente se junta ao ducto biliar comum na ampola de Vater, regulada pelo esfíncter de Oddi. O diâmetro normal do ducto pancreático principal varia de 1 mm na cauda até 3 mm na cabeça.
- Ducto Pancreático Acessório (Ducto de Santorini): Corre superior e paralelo ao ducto de Wirsung, drenando parte da cabeça do pâncreas na papila duodenal menor.
O esfíncter de Oddi é uma estrutura única de fibras musculares lisas que regula o fluxo das secreções biliares e pancreáticas para o duodeno e impede o refluxo do conteúdo intestinal para o sistema ductal pancreatobiliar.
Considerações Cirúrgicas
Entender a anatomia pancreática é essencial para evitar complicações durante procedimentos cirúrgicos. Algumas das considerações importantes incluem:
- Ressecção Pancreática: Procedimentos como a pancreatoduodenectomia (procedimento de Whipple) requerem um conhecimento detalhado das relações anatômicas para garantir a remoção eficaz do tumor com a menor morbidade possível.
- Drenagem Biliar: A proximidade do pâncreas com o ducto biliar comum exige precisão ao evitar danos durante as cirurgias.
- Anastomoses Pancreáticas: A criação de anastomoses seguras entre o pâncreas e o intestino é crítica para prevenir complicações pós-operatórias, como fístulas pancreáticas.
Variações Anatômicas
As variações anatômicas do pâncreas e dos ductos pancreáticos são comuns e podem impactar significativamente a abordagem cirúrgica. Uma compreensão detalhada dessas variações é essencial para a personalização do plano cirúrgico. Por exemplo, o pâncreas anular é uma condição em que o tecido pancreático forma um anel ao redor do duodeno, podendo causar estenose duodenal.
Conclusão
A anatomia cirúrgica pancreática é um campo complexo e detalhado que exige estudo e prática contínuos. Compreender as nuances dessa anatomia é fundamental para qualquer cirurgião do aparelho digestivo. Como disse o renomado anatomista Andreas Vesalius: “A anatomia é a fundação de todas as ciências médicas.”
Gostou? Nos deixe um comentário ✍️, ou mande sua dúvida pelo 💬 Chat On-line em nossa DM do Instagram.
Hashtags
#AnatomiaPancreática #CirurgiaDigestiva #EstudantesDeMedicina #ResidentesDeCirurgia #Pancreas

ERCP Induced Perforations
In the epoch of minimally invasive management of biliary and pancreatic disorders, endoscopic retrograde cholangiopancreatography (ERCP) combined with endoscopic sphincterotomy (ES) has become a prevalent procedure all over the world. Even though ES is a safe procedure, it carries a small but significant number of serious complications which include pancreatitis, bleeding, cholangitis and perforation. As per old literature, ERCP-related perforations were reported in 0.5–2.1% of sphincterotomies with a mortality rate of 16–18%. However, the improvement in the experience and skill of the endoscopy specialists combined with advancements in technology have reduced the incidence of perforation to <0.5% over the years. Sphincterotomy (56%) and guidewire manipulation (23%) are widespread causes of perforations related to endoscopic retrograde cholangiopancreatography (ERCP). There is a dearth of evidence-based strategies with respect to the proper management of ERCP perforations. While one set of investigators promote on-demand conservative and surgical management, based on a clinical course, the others support operative repair in all cases on account of the complications associated with the delayed operative intervention.
INDICATIONS OF SURGICAL MANAGEMENT
1. Large extravasation of contrast at the time of ERCP defined as incomplete dissipation of contrast after 1 min on follow-up plain film.
2. If there is only a small amount of contrast extravasation, where there is complete dissipation after 1 min of ERCP, on follow-up plain film, then a UGI with contrast injection on fluoroscopy is performed in 2–8 h. If this shows extravasation, we recommend surgical exploration.
3. Follow-up CT scan showing a collection due to perforation in the retroperitoneum or intraperitoneum.
4. Retained hardware unable to be removed by endoscopy along with perforation.
5. Massive subcutaneous emphysema.
6. Failure of conservative management.
A delay in diagnosis or in surgery will lead to death. The reason is that there is a massive autodigestion of body tissues which is due to a constant release of enzymes, and this eventually leads to sepsis. The principle of treatment by surgery is the same as endoscopic treatment. Any case that is suspected to have ERCP-induced perforation is kept nil by mouth, and the gastric contents are decompressed by Ryles tube and intravenous antibiotics.
This is done by diverting bile, enteric and pancreatic juices away from the site of perforation. However simple drainage will also cause the juices to flow through the perforation site and body cavities before draining out of the tubes. This could be avoided by diverting the juices through well-controlled different paths which could be done by the following procedures:
1. T-tube in CBD;
2. Placement of duodenostomy tube—lateral/end duodenostomy;
3. Duodenal diverticulization;
4. Pyloric exclusion;
5. Roux-en-Y duodenojejunostomy.
The disadvantage of using Roux-en-Y duodenojejunostomy is that if the edges are inflamed, then the sutures will not hold properly. However other procedures can be used even when the edges are inflamed. Even though duodenostomy appears to be simple, a part of gastric and duodenal contents pass across the perforation site.
Duodenal diverticulization involves three things: (1) tube to divert duodenal and pancreatic juice, (2) T-tube in CBD to divert bile and (3) distal
gastrectomy and Billroth II anastomosis to provide an alternate pathway for food and gastric juice, thereby preventing these from passing through the site of perforation. Although this procedure has been proved to be successful, it is less widely used due to its complex nature. Pyloric exclusion is a simpler form in which the pylorus is closed by purse string by long-standing absorbing sutures like PDS 2.0 instead of distal gastrectomy. Similar to duodenal diverticulization, T-tube drainage of the CBD and loop gastrojejunostomy are done. The duodenal perforation is closed over a duodenostomy tube.
Whenever there is collection which is localized to the retroperitoneum, retroperitoneal surgical approach can be carried out. Advantages of this procedure are (1) it permits gravitational drainage, (2) avoids septic complication of the peritoneal cavity, (3) directs retroperitoneal necrosectomy with post-operative washes and (4) avoids complex intra-abdominal surgeries. However the disadvantage of this procedure is that it can be used only for retroperitoneal-contained perforations.
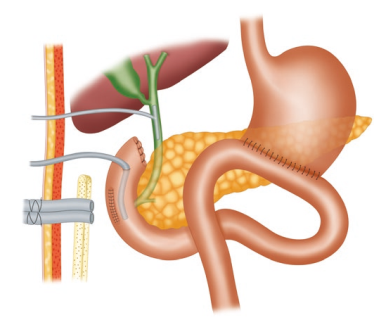
Surgeons and Performance
SURGEONS ARE HIGH PERFORMANCE ATHLETES

In a 2011 New Yorker article, Dr. Atul Gawande explored the idea that surgeons should consider a performance coach. Like athletes, he reasons, surgeons rely on complex physical movements to achieve their goals. Guidance and refinement by a trained eye could improve their performance.
Surgical coaching is a controversial topic (one which colleagues and I are actively investigating). But in the years following Dr. Gawande’s article, this idea opened the door to a broader concept: the “surgeon athlete.” An “athlete” is one whose performance depends on a carefully choreographed interplay between mind and body: heightened focus and anticipation along with quick decision-making and coordination. Combined with the reliance on teamwork and requisite stamina, this is wholly within the job description of a surgeon. Many surgeons are likely to find this concept silly. But our profession has imprudently encouraged surgical trainees to disregard the critical fine-tuning of their minds and bodies. We demand perfection, stamina, and encyclopedic knowledge, while discouraging the healthy habits that improve performance. Ironically, the sports world is more advanced in applying science to their training. And by ignoring this indisputable science, we are really hurting our patients. Because in order to best take care of them, we need to first take care of ourselves.
A especialização e a busca pela excelência

“Onde quer que a arte de curar é amada, também há um amor pela humanidade.” — Hipócrates
A especialização em órgãos e o volume de casos têm sido temas centrais nos últimos anos, revelando uma relação direta entre alto volume de procedimentos e melhores desfechos, conforme evidenciado pela literatura recente. Estudos mostram que a concentração de procedimentos de alto risco, como esofagectomias, pancreatectomias e ressecções hepáticas, em centros especializados pode reduzir significativamente a mortalidade pós-operatória anual. Embora procedimentos como tireoidectomias e ressecções do cólon mostrem um efeito semelhante, mas em menor escala, a redução da mortalidade pós-operatória em 5% pode ser tão eficaz quanto tratamentos adjuvantes tóxicos e deve ser uma prioridade na busca pela mais alta qualidade em cirurgia oncológica e digestiva. Além da redução da morbidade e mortalidade, há evidências de que a especialização pode levar a melhores resultados funcionais e financeiros. Às vezes, a atenção excessiva aos números anuais obscurece o fato de que hospitais menores, com equipes dedicadas, também podem alcançar bons resultados. É provável que não apenas o volume, mas também o treinamento e a especialização resultem em melhores desfechos. Definir um número absoluto de casos pode ser improdutivo e desviar a atenção de fatores essenciais, como reuniões multidisciplinares organizadas, infraestrutura adequada e disponibilidade de técnicas modernas.
O Foco na Otimização do Processo
O foco deve ser direcionado para a análise e otimização de todo o processo de diagnóstico e tratamento, já que este processo pode colocar o paciente em grave risco, especialmente durante o período hospitalar. A prevenção de erros tem recebido atenção significativa, levando ao surgimento do conceito de segurança do paciente. Desde a publicação do relatório To Err Is Human pelo Institute of Medicine, a abordagem para erros mudou drasticamente.
Em vez de focar exclusivamente no indivíduo, a abordagem sistêmica considera as condições em que as pessoas trabalham e tenta construir defesas para mitigar os efeitos dos erros. O modelo de queijo suíço ilustra bem essa abordagem: várias camadas de defesa, cada uma com suas falhas, são colocadas em torno de um procedimento. As falhas ativas e condições latentes criam buracos em cada camada. Em vez de apenas fechar os buracos na última camada de defesa, redesenhar o processo e fechar um buraco em uma camada anterior pode ser mais eficaz.
A análise de causa raiz é essencial para identificar pontos fracos no procedimento. Um exemplo é a colocação incorreta de uma colostomia após uma resseção abdominoperineal. Em vez de culpar o residente por não selecionar a posição correta durante a cirurgia ou marcar o ponto errado no dia anterior, uma solução mais eficaz seria o treinamento adequado do junior ou a marcação do ponto certo por um terapeuta de estomas durante a clínica ambulatorial.
A marcação do local correto no corpo tornou-se uma medida de segurança e o paciente deve ser instruído a exigir essa prática para sua própria segurança. É crucial eliminar a cultura de ‘culpa e vergonha’ e promover um ambiente mais aberto, onde erros e quase erros possam ser relatados. O clima de segurança em um departamento cirúrgico pode ser medido de forma validada e é um elemento essencial para uma cultura onde a segurança do paciente possa prosperar.
O Cuidado com os Detalhes e a Otimização de Resultados
A atenção meticulosa a cada detalhe durante o período pré-operatório e clínico pode reduzir eventos adversos. O que é chamado de “primeira vez em risco” deve ser considerado. Há também exemplos de ações para otimizar resultados que são mais específicas para o câncer. Por exemplo, o uso de técnicas que estimulam a cicatrização de feridas após uma resseção abdominoperineal, como a omentoplastia ou o retal abdominal flap, pode evitar atrasos no tratamento adjuvante para câncer retal.
A atenção cuidadosa à cicatrização de feridas em sarcoma pode evitar o adiamento da necessária radioterapia adjuvante. Omissão de uma tomografia computadorizada com contraste contendo iodo no diagnóstico de câncer de tireoide pode possibilitar um tratamento radioativo com iodo mais precoce, resultando em possíveis melhores resultados. A coleta de um número suficiente de linfonodos em câncer de cólon pode evitar discussões sobre a indicação de quimioterapia adjuvante.
A maioria dos exemplos de segurança do paciente no período clínico está relacionada ao uso ótimo de tratamento multimodal ou aos efeitos gerais da cirurgia. Às vezes, é necessário equilibrar o risco de aceitar um procedimento cirúrgico mais extenso, com uma morbidade mais alta, para alcançar um melhor resultado a longo prazo. O oposto também é possível, quando um bom resultado de curto prazo de uma excisão local em câncer retal deve ser equilibrado com uma maior taxa de recorrência local. A garantia de qualidade para todas as disciplinas participantes (diagnósticas e terapêuticas) é um elemento chave na configuração de ensaios clínicos prospectivos e randomizados.
“A prática é a maior professora, e o mais sábio cirurgião é aquele que aprende a valorizar o conhecimento não apenas pela sua acumulação, mas pela sua aplicação.” — William Osler
Anatomia Cirúrgica Hepática
O Mapa Fundamental para Ressecções e Transplantes
Autor: Prof. Dr. Ozimo Gama
Categoria: Cirurgia Hepatobiliar / Anatomia Aplicada / Transplante Hepático Tempo de Leitura: 12 minutos
“Um bom conhecimento da anatomia do fígado é um pré-requisito para a cirurgia moderna do fígado.” — H. Bismuth
Introdução
O fígado, o maior órgão sólido do corpo humano (representando 2-3% do peso corporal), é uma estrutura de complexidade arquitetônica fascinante. Para o cirurgião geral, e imperativamente para o cirurgião hepatobiliar, o domínio da anatomia hepática transcende a memorização de nomes; trata-se de compreender as relações tridimensionais que ditam a segurança de uma hepatectomia e o sucesso de um transplante. Neste artigo, dissecaremos a anatomia hepática sob uma ótica cirúrgica, indo além da morfologia externa para explorar a segmentação funcional e as nuances vasculares vitais para a prática operatória de excelência.
1. Meios de Fixação e Mobilização Cirúrgica
O fígado é envolto pela cápsula de Glisson e peritônio, exceto na “área nua” diafragmática e no hilo. Seus ligamentos não são apenas estruturas de sustentação, mas marcos anatômicos cruciais para a mobilização segura do órgão:
-
Ligamentos Coronários e Triangulares: A mobilização destes permite a exposição da veia cava inferior (VCI) e das veias hepáticas.
-
Ligamento Venoso (Arantius): Remanescente do ducto venoso fetal. Sua dissecção é uma manobra chave. Ao isolá-lo, o cirurgião ganha acesso ao tronco das veias hepáticas esquerda e média, facilitando o controle vascular em hepatectomias esquerdas ou transplantes.
-
Ligamento Hepatocaval (Makuuchi): Uma estrutura fibrosa (por vezes contendo parênquima) que fixa o lobo caudado à veia cava. Sua divisão cuidadosa é obrigatória para expor a veia hepática direita e para a mobilização completa do lobo direito em transplantes intervivos.
2. A Revolução de Couinaud
A anatomia clássica, que dividia o fígado em lobos direito, esquerdo, quadrado e caudado baseada apenas em marcos externos (como o ligamento falciforme), é insuficiente para a cirurgia moderna. A verdadeira divisão funcional segue a Linha de Cantlie, um plano imaginário que vai do leito da vesícula biliar à veia cava inferior. Esta linha divide o fígado em metades funcionalmente independentes (Direita e Esquerda), cada uma com sua própria irrigação arterial, portal e drenagem biliar.
Adotamos a Segmentação de Couinaud (1954), que organiza o fígado em 8 segmentos baseados na distribuição das veias hepáticas e pedículos portais:
-
Fígado Direito (Setores Anterior e Posterior): Segmentos V, VIII (Anterior) e VI, VII (Posterior).
-
Fígado Esquerdo: Segmentos II, III (Lateral) e IV (Medial).
-
Lobo Caudado (Segmento I): Uma entidade autônoma. Localizado dorsalmente, recebe sangue de ambos os ramos portais (direito e esquerdo) e drena diretamente na VCI através de veias curtas. Esta drenagem direta confere ao caudado uma “proteção” relativa em casos de Síndrome de Budd-Chiari, onde ele frequentemente se hipertrofia.
3. O Hilo Hepático e a Tríade Portal
A dissecção do hilo exige precisão milimétrica, especialmente em transplantes com doador vivo (LDLT). As estruturas da tríade portal seguem uma organização anteroposterior constante que guia o cirurgião:
-
Ducto Biliar: Mais ventral (anterior) e lateral.
-
Artéria Hepática: Medial e na camada intermédia.
-
Veia Porta: A estrutura mais dorsal (posterior).
Variações Vasculares Importantes
-
Artéria Hepática: A anatomia “clássica” (artéria hepática comum saindo do tronco celíaco) está presente em apenas 60% dos casos. Variações críticas incluem a Artéria Hepática Direita Substituída (da Mesentérica Superior), que passa posterior à veia porta, e a Artéria Hepática Esquerda Substituída (da Gástrica Esquerda). O não reconhecimento pode levar à necrose do enxerto ou isquemia biliar.
-
Veia Porta: Variações na bifurcação, como a ausência do tronco principal da veia porta direita (trifurcação), exigem reconstruções complexas em transplantes.
4. Drenagem Venosa: O Escoamento
As três veias hepáticas principais (Direita, Média e Esquerda) correm nas fissuras intersegmentares:
-
Veia Hepática Direita (RHV): Drena o setor posterior. É a maior veia.
-
Veia Hepática Média (MHV): Corre na fissura principal (Linha de Cantlie). Fundamental para a drenagem dos segmentos V e VIII. Em transplantes de lobo direito, a gestão dos tributários da MHV é crítica para evitar congestão do enxerto.
-
Veias Acessórias: Cerca de metade da população possui veias hepáticas acessórias inferiores (drenando os segmentos VI e VII diretamente na cava). Se calibrosas (>5mm), devem ser reimplantadas para garantir a função do enxerto.
5. A Via Biliar e sua Vascularização: O “Tendão de Aquiles”
A anatomia biliar é a mais variável e propensa a complicações.
-
Irrigação Biliar: Diferente do parênquima, os ductos biliares extra-hepáticos são irrigados exclusivamente por um plexo arterial peribiliar (artérias das 3h e 9h), derivado principalmente da artéria hepática direita e retroduodenal.
-
Pérola Cirúrgica: Durante a captação do fígado, a dissecção excessiva do ducto biliar pode desvascularizá-lo, levando a estenoses isquêmicas tardias. Preservar a bainha peribiliar e o tecido hilar é mandatório.
6. A Vesícula Biliar e o Triângulo de Calot
Embora a colecistectomia seja um procedimento comum, ela exige respeito absoluto à anatomia. O Triângulo de Calot (delimitado pelo ducto cístico, ducto hepático comum e borda hepática) é a zona de segurança. A artéria cística deve ser identificada aqui. Variações, como um ducto cístico curto ou inserção no ducto direito, ou uma artéria hepática direita tortuosa (“Hump”) invadindo o triângulo, são armadilhas para o cirurgião desatento.
Conclusão
A cirurgia hepática evoluiu de ressecções em cunha não anatômicas para segmentectomias precisas e transplantes de doadores vivos. Essa evolução foi sustentada por um aprofundamento do conhecimento anatômico. Para o cirurgião em formação, o estudo exaustivo destas estruturas, suas variações e suas relações vasculares não é apenas acadêmico — é a base ética para oferecer segurança e cura aos pacientes portadores de doenças hepatobiliares.
Gostou ❔Nos deixe um comentário ✍️ , compartilhe em suas redes sociais e|ou mande sua dúvida pelo 💬 Chat On-line em nossa DM do Instagram.
Hashtags: #AnatomiaHepatica #CirurgiaDoFigado #TransplanteHepatico #Couinaud #CirurgiaHPB
Hepatic Surgery: Portal Vein Embolization

INTRODUCTION
Portal vein Embolizations (PVE) is commonly used in the patients requiring extensive liver resection but have insufficient Future Liver Remanescent (FLR) volume on preoperative testing. The procedure involves occluding portal venous flow to the side of the liver with the lesion thereby redirecting portal flow to the contralateral side, in an attempt to cause hypertrophy and increase the volume of the FLR prior to hepatectomy.
PVE was first described by Kinoshita and later reported by Makuuchi as a technique to facilitate hepatic resection of hilar cholangiocarcinoma. The technique is now widely used by surgeons all over the world to optimize FLR volume before major liver resections.
PHYSIOPATHOLOGY
PVE works because the extrahepatic factors that induce liver hypertrophy are carried primarily by the portal vein and not the hepatic artery. The increase in FLR size seen after PVE is due to both clonal expansion and cellular hypertrophy, and the extent of post-embolization liver growth is generally proportional to the degree of portal flow diversion. The mechanism of liver regeneration after PVE is a complex phenomenon and is not fully understood. Although the exact trigger of liver regeneration remains unknown, several studies have identified periportal inflammation in the embolized liver as an important predictor of liver regeneration.

THECNICAL ASPECTS
PVE is technically feasible in 99% of the patients with low risk of complications. Studies have shown the FLR to increase by a median of 40–62% after a median of 34–37 days after PVE, and 72.2–80% of the patients are able to undergo resection as planned. It is generally indicated for patients being considered for right or extended right hepatectomy in the setting of a relatively small FLR. It is rarely required before extended left hepatectomy or left trisectionectomy, since the right posterior section (segments 6 and 7) comprises about 30% of total liver volume.
PVE is usually performed through percutaneous transhepatic access to the portal venous system, but there is considerable variability in technique between centers. The access route can be ipsilateral (portal access at the same side being resected) with retrograde embolization or contralateral (portal access through FLR) with antegrade embolization. The type of approach selected depends on a number of factors including operator preference, anatomic variability, type of resection planned, extent of embolization, and type of embolic agent used. Many authors prefer ipsilateral approach especially for right-sided tumors as this technique allows easy catheterization of segment 4 branches when they must be embolized and also minimizes the theoretic risk of injuring the FLR vasculature or bile ducts through a contralateral approach and potentially making a patient ineligible for surgery.
However, majority of the studies on contralateral PVE show it to be a safe technique with low complication rate. Di Stefano et al. reported a large series of contralateral PVE in 188 patients and described 12 complications (6.4%) only 6 of which could be related to access route and none precluded liver resection. Site of portal vein access can also change depending on the choice of embolic material selected which can include glue, Gelfoam, n-butyl-cyanoacrylate (NBC), different types and sizes of beads, alcohol, and nitinol plus. All agents have similar efficacy and there are no official recommendations for a particular type of agent.
RESULTS
Proponents of PVE believe that there should be very little or no tumor progression during the 4–6 week wait period for regeneration after PVE. Rapid growth of the FLR can be expected within the first 3–4 weeks after PVE and can continue till 6–8 weeks. Results from multiple studies suggest that 8–30% hypertrophy over 2–6 weeks can be expected with slower rates in cirrhotic patients. Most studies comparing outcomes after major hepatectomy with and without preoperative PVE report superior outcomes with PVE. Farges et al. demonstrated significantly less risk of postoperative complications, duration of intensive care unit, and hospital stay in patients with cirrhosis who underwent right hepatectomy after PVE compared to those who did not have preoperative PVE. The authors also reported no benefit of PVE in patients with a normal liver and FLR >30%. Abulkhir et al. reported results from a meta-analysis of 1088 patients undergoing PVE and showed a markedly lower incidence of Post Hepatectomy Liver Failure (PHLF) and death compared to series reporting outcomes after major hepatectomy in patients who did not undergo PVE. All patients had FLR volume increase, and 85% went on to have liver resection after PVE with a PHLF incidence of 2.5% and a surgical mortality of 0.8%. Several studies looking at the effect of systemic neoadjuvant chemotherapy on the degree of hypertrophy after PVE show no significant impact on liver regeneration and growth.
VOLUMETRIC RESPONSE

The volumetric response to PVE is also a very important factor in understanding the regenerative capacity of a patient’s liver and when used together with FLR volume can help identify patients at risk of poor postsurgical outcome. Ribero et al. demonstrated that the risk of PHLF was significantly higher not only in patients with FLR ≤ 20% but also in patients with normal liver who demonstrated ≤5% of FLR hypertrophy after PVE. The authors concluded that the degree of hypertrophy >10% in patients with severe underlying liver disease and >5% in patients with normal liver predicts a low risk of PHLF and post-resection mortality. Many authors do not routinely offer resection to patients with borderline FLR who demonstrate ≤5% hypertrophy after PVE.
Predicting LIVER REMNANT Function
Careful analysis of outcome based on liver remnant volume stratified by underlying liver disease has led to recommendations regarding the safe limits of resection. The liver remnant to be left after resection is termed the future liver remnant (FLR). For patients with normal underlying liver, complications, extended hospital stay, admission to the intensive care unit, and hepatic insufficiency are rare when the standardized FLR is >20% of the TLV. For patients with tumor-related cholestasis or marked underlying liver disease, a 40% liver remnant is necessary to avoid cholestasis, fluid retention, and liver failure. Among patients who have been treated with preoperative systemic chemotherapy for more than 12 weeks, FLR >30% reduces the rate of postoperative liver insufficiency and subsequent mortality.
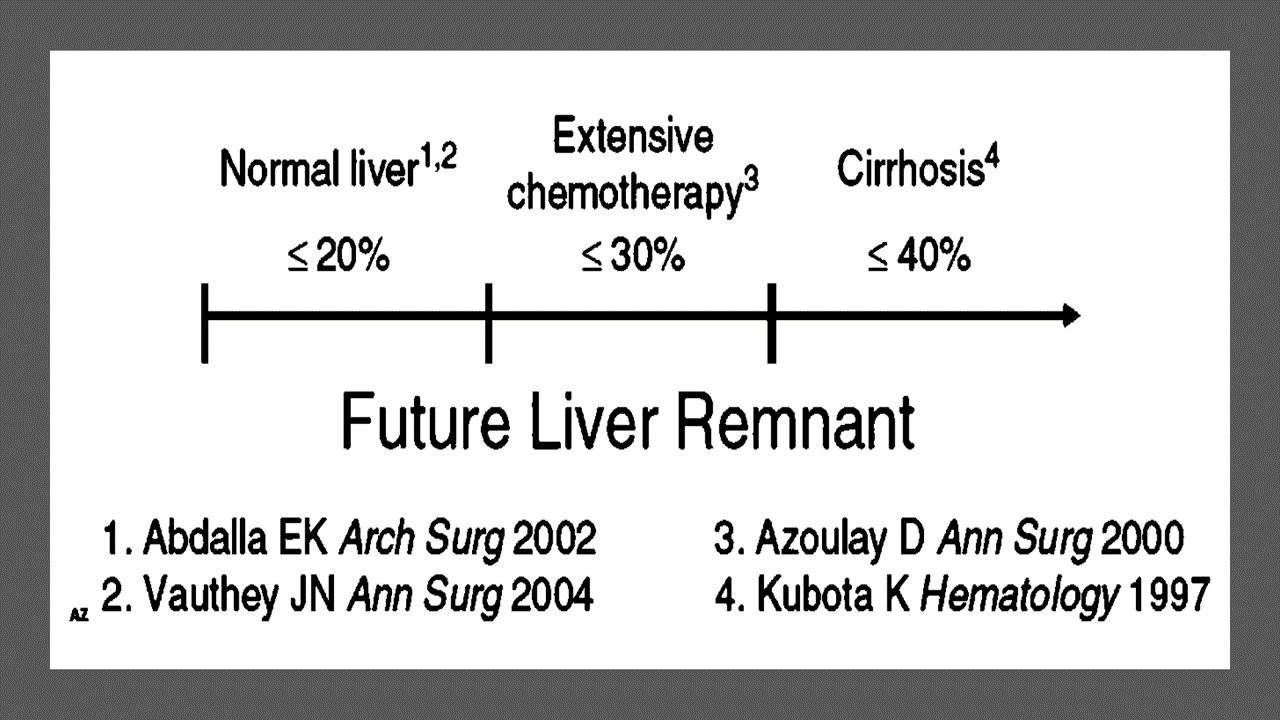
When the liver remnant is normal or has only mild disease, the volume of liver remnant can be measured directly and accurately with threedimensional computed tomography (CT) volumetry. However, inaccuracy may arise because the liver to be resected is often diseased, particularly in patients with cirrhosis or biliary obstruction. When multiple or large tumors occupy a large volume of the liver to be resected, subtracting tumor volumes from liver volume further decreases accuracy of CT volumetry. The calculated TLV, which has been derived from the association between body surface area (BSA) and liver size, provides a standard estimate of the TLV. The following formula is used:
TLV (cm3) = –794.41 + 1267.28 × BSA (square meters)
Thus, the standardized FLR (sFLR) volume calculation uses the measured FLR volume from CT volumetry as the numerator and the calculated TLV as the denominator: Standardized FLR (sFLR) = measured FLR volume/TLV Calculating the standardized TLV corrects the actual liver volume to the individual patient’s size and provides an individualized estimate of that patient’s postresection liver function. In the event of an inadequate FLR prior to major hepatectomy, preoperative liver preparation may include portal vein embolization (PVE).
Classroom: Principles of Hepatic Surgery
Surgical Management of Cholangiocarcinoma
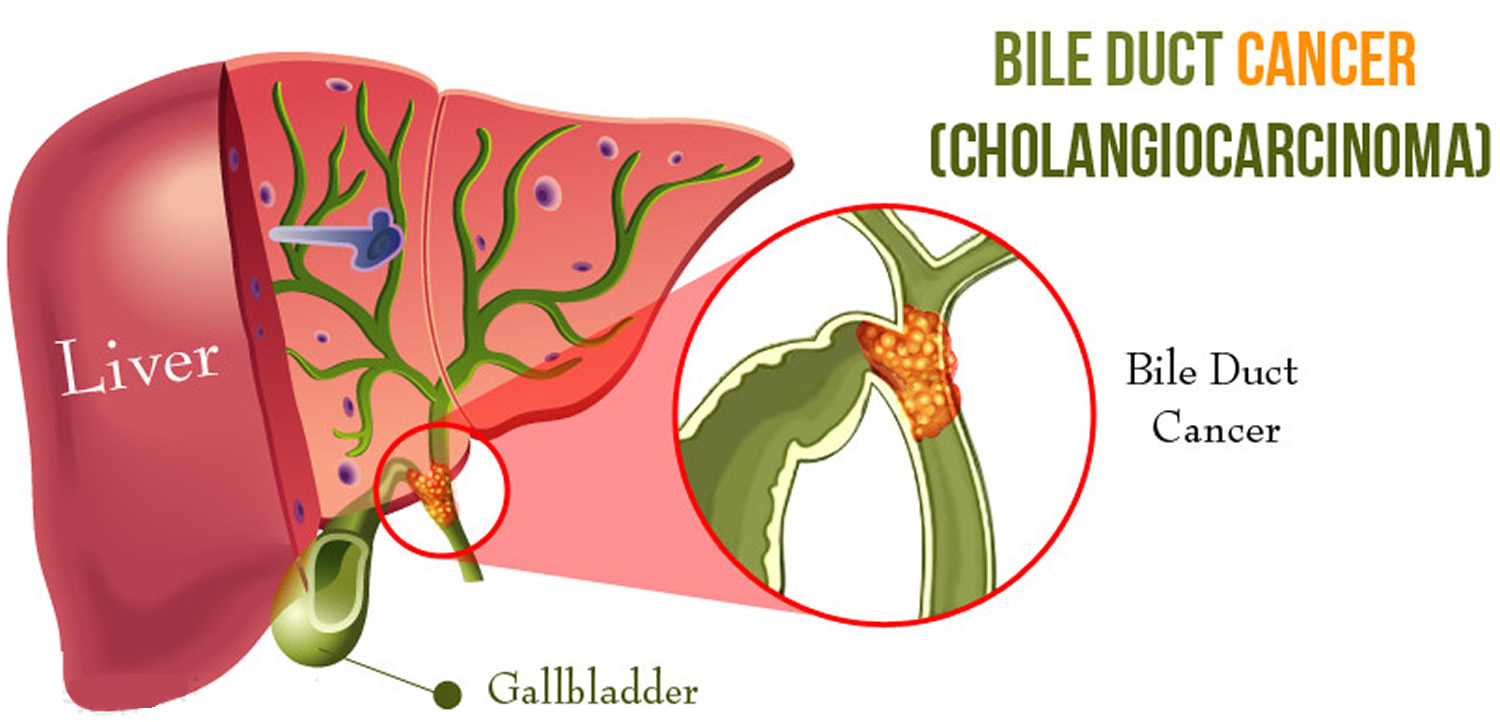
Cholangiocarcinoma (CCA) is a rare but lethal cancer arising from the bile duct epithelium. As a whole, CCA accounts for approximately 3 % of all gastrointestinal cancers. It is an aggressive disease with a high mortality rate. Unfortunately, a significant proportion of patients with CCA present with either unresectable or metastatic disease. In a retrospective review of 225 patients with hilar cholangiocarcinoma, Jarnagin et al. reported that 29 % of patients had either unresectable disease were unfit for surgery. Curative resection offers the best chance for longterm survival. Whereas palliation with surgical bypass was once the preferred surgical procedure even for resectable disease, aggressive surgical resection is now the standard.
Classroom: Surgical Management of Cholangiocarcinoma
Strangulation in GROIN HERNIAS
Importance
Declining Mortality Rates
In both the UK and the USA, the annual death rate due to inguinal and femoral hernias has significantly decreased over the past two to three decades. In the UK, deaths from these hernias declined by 22% to 55% between 1975 and 1990. Similarly, in the USA, the annual deaths per 100,000 population for patients with hernia and intestinal obstruction decreased from 5.1 in 1968 to 3.0 in 1988. For patients with obstructed inguinal hernias, 88% underwent surgery, with a remarkably low mortality rate of 0.05%. These improvements suggest that elective groin hernia surgery has played a crucial role in reducing overall mortality rates.
Elective Surgery and Strangulation Rates
Supporting this observation, the USA has lower rates of strangulation compared to the UK, possibly due to the threefold higher rate of elective hernia surgeries in the USA. Nevertheless, statistics indicate that the rate of elective hernia surgeries in the USA per 100,000 population decreased from 358 to 220 between 1975 and 1990, although this may be an artifact of data collection rather than a genuine decline.
Mortality Analysis from UK and Denmark Studies
During 1991–1992, the UK National Confidential Enquiry Into Perioperative Deaths investigated 210 deaths following inguinal hernia repair and 120 deaths following femoral hernia repair. This inquiry, which focuses on the quality of surgery, anesthesia, and perioperative care, found that many patients were elderly (45 were aged 80–89 years) and significantly infirm; 24 were ASA grade III and 21 ASA grade IV. The majority of postoperative mortality was attributed to preexisting cardiorespiratory issues.
A nationwide study in Denmark of 158 patients who died after acute groin hernia repair by Kjaergaard et al. also found that these patients were old (median age 83 years) and frail (>80% with significant comorbidity), with frequent delays in diagnosis and treatment. These findings highlight the need for high-quality care by experienced surgeons and anesthetists, especially for patients with high ASA grades.
Postoperative Care Recommendations
Postoperative care for these patients should occur in a high-dependency unit or intensive therapy unit. This might necessitate transferring selected patients to appropriate hospitals and facilities. Decisions about interventional surgery should be made in consultation with the relatives of extremely elderly, frail, or moribund patients, adopting a humane approach that may rule out surgery.
Emergency Admissions and Prioritization
Forty percent of patients with femoral hernias are admitted as emergency cases with strangulation or incarceration, while only 3% of patients with direct inguinal hernias present with strangulation. This disparity has implications for prioritizing patients on waiting lists when these hernias present electively in outpatient clinics.
Risk of Strangulation
A groin hernia is at its greatest risk of strangulation within three months of onset. For inguinal hernias, the cumulative probability of strangulation is 2.8% at three months after presentation, rising to 4.5% after two years. The risk is much higher for femoral hernias, with a 22% probability of strangulation at three months, rising to 45% at 21 months. Right-sided hernias have a higher strangulation rate than left-sided hernias, potentially due to anatomical differences in mesenteric attachment. The decline in hernia-related mortality in both the UK and USA underscores the importance of elective hernia surgery. Ensuring timely surgery, especially for high-risk femoral hernias, and providing high-quality perioperative care for elderly and frail patients are crucial steps in further reducing mortality and improving patient outcomes.
Evidence-Based Medicine
In a randomized trial, evaluating an expectative approach to minimally symptomatic inguinal hernias, Fitzgibbons et al. in the group of patients randomized to watchful waiting found a risk of an acute hernia episode of 1.8 in 1,000 patient years. In another trial, O’Dwyer and colleagues, randomizing patients with painless inguinal hernias to observation or operation, found two acute episodes in 80 patients randomized to observation. In both studies, a large percentage of patients randomized to nonoperative care were eventually operated due to symptoms. Neuhauser, who studied a population in Columbia where elective herniorrhaphy was virtually unobtainable, found an annual rate of strangulation of 0.29% for inguinal hernias.
Management of Strangulation
The diagnosis of hernias is primarily based on clinical symptoms and signs, supplemented by imaging studies when necessary. Pain at the hernia site is a constant symptom. In cases of obstruction with intestinal strangulation, patients may present with colicky abdominal pain, distension, vomiting, and constipation. Physical examination may reveal signs of dehydration, with or without central nervous system depression, especially in elderly patients with uremia, along with abdominal signs of intestinal obstruction.
Femoral hernias can be easily missed, particularly in obese women, making a thorough physical examination essential for an accurate diagnosis. However, physical examination alone is often insufficient to confirm the presence of a strangulated femoral hernia versus lymphadenopathy or a lymph node abscess. In such cases, urgent radiographic studies, such as ultrasound or CT scan, may be necessary.
The choice of incision depends on the type of hernia if the diagnosis is clear. When there is doubt, a half Pfannenstiel incision, 2 cm above the pubic ramus extending laterally, provides adequate access to all types of femoral or inguinal hernias. The fundus of the hernia sac is exposed, and an incision is made to assess the viability of its contents. If nonviability is detected, the transverse incision should be converted into a laparotomy incision, followed by the release of the constricting hernia ring, reduction of the sac’s contents, resection, and reanastomosis. Precautions must be taken to avoid contamination of the general peritoneal cavity by gangrenous bowel or intestinal contents.
In most cases, once the constriction of the hernia ring is released, circulation to the intestine is restored, and viability returns. The intestine that initially appears dusky or non-peristaltic may regain color with a short period of warming with damp packs. If viability is doubtful, resection should be performed. Resection rates are highest for femoral or recurrent inguinal hernias and lowest for simple inguinal hernias. Other organs, such as the bladder or omentum, should be resected as needed.
After peritoneal lavage and formal closure of the laparotomy incision, specific repair of the hernia should be performed. Prosthetic mesh should not be used in a contaminated operative field due to the high risk of wound infection. Hernia repair should follow the general principles of elective hernia repair. It is important to remember that in this predominantly frail and elderly patient group with a high postoperative mortality risk, the primary objective of the operation is to stop the vicious cycle of strangulation, with hernia repair being a secondary objective.
Key Point
The risk of an acute groin hernia episode is of particular relevance, when discussing indication for operation of painless or minimally symptomatic hernias. A sensible approach in groin hernias would be, in accordance with the guidelines from the European Hernia Society to advise a male patient, that the risk of an acute operation, with an easily reducible (“disappears when lying down”) inguinal hernia with little or no symptoms, is low and that the indication for operation in this instance is not absolute, but also inform, that usually the hernia after some time will cause symptoms, eventually leading to an operation. In contrast, female patients with a groin hernia, due to the high frequency of femoral hernias and a relatively high risk of acute hernia episodes, should usually be recommended an operation.
Minimally Invasive Approach to Choledocholithiasis
Introduction
The incidence of choledocholithiasis in patients undergoing cholecystectomy is estimated to be 10 %. The presence of common bile duct stones is associated with several known complications including cholangitis, gallstone pancreatitis, obstructive jaundice, and hepatic abscess. Making the diagnosis early and prompt management is crucial. Traditionally, when choledocholithiasis is identified with intraoperative cholangiography during the cholecystectomy, it has been managed surgically by open choledochotomy and place- ment of a T-tube. This open surgical approach has a morbidity rate of 10–15 %, mortality rate of <1 %, with a <6 % incidence of retained stones. Patients who fail endoscopic retrieval of CBD stones, as well as cases in which an endoscopic approach is not appropriate, should be explored surgically.
Clinical Manifestation
Acute obstruction of the bile duct by a stone causes a rapid distension of the biliary tree and activation of local pain fibers. Pain is the most common presenting symptom for choledocholithiasis and is localized to either the right upper quadrant or to the epigastrium. The obstruction will also cause bile stasis which is a risk factor for bacterial over- growth. The bacteria may originate from the duodenum or the stone itself. The combination of biliary obstruction and colo- nization of the biliary tree will lead to the development of fevers, the second most common presenting symptom of cho- ledocholithiasis. Biliary obstruction, if unrelieved, will lead to jaundice. When these three symptoms (pain, fever, and jaundice) are found simultaneously, it is known as Charcot’s triad. This triad suggests the diagnosis of acute ascending cholangitis, a potentially life-threatening condition. If not treated promptly, this can lead to hypotension and decreased metal status, both signs of severe sepsis. When combined with Charcot’s triad, this constellation of symptoms is commonly referred to as Reynolds pentad.
Laparoscopic common bile duct exploration
Laparoscopic common bile duct exploration (LCBDE) allows for single stage treatment of gallstone disease, reducing overall hospital stay, improving safety and cost-effectiveness when compared to the two-stage approach of ERCP and laparoscopic cholecystectomy. Bile duct clearance can be confirmed by direct visualization with a choledochoscope. But, before the advent of choledochoscope, bile duct clearance was uncertain, and blind instrumentation of the duct resulted in accentuated edema and inflammation. Due to advancement in instruments, optical magnification, and direct visualization, laparoscopic exploration of the CBD results in fewer traumas to the bile duct. This has led to an increasing tendency to close the duct primarily, reducing the need for placement of T-tubes. Still, laparoscopic bile duct exploration is being done in only a few centers. Apart from the need for special instruments, there is also a significant learning curve to acquire expertise to be able to perform a laparoscopic bile duct surgery.
Morbidity and mortality rates of laparoscopic exploration are comparable to ERCP (2–17 and 1–5 %), and there is no clear difference in primary success rates between the two approaches. However, the endoscopic approach may be preferable for elderly and frail patients, who are at higher risk with surgery. Patients older than 70–80 years of age have a 4–10 % mortality rate with open duct exploration. It may be as high as 20 % in elderly patients undergoing urgent procedures. In comparison, advanced age and comor- bidities do not have a significant impact on overall complication rates for ERCP. A success rate of over 90 % has been reported with laparoscopic CBD exploration. Availability of surgical expertise and appropriate equipment affect the success rate of laparoscopic exploration, as does the size, number of the CBD stones, as well as biliary anatomy. Over the years, laparoscopic exploration has become efficient, safe, and cost effective. Complications include CBD laceration, stricture formation, bile leak, abscess, pancreatitis, and retained stones.
In cases of failure of laparoscopic CBD exploration, a guidewire or stent can be passed through the cystic duct, common bile duct, and through the ampulla into the duodenum followed by cholecystectomy. This makes the identification and cannulation of the ampulla easier during the post- operative ERCP. Laparoscopic common bile duct exploration is traditionally performed through a transcystic or transductal approach. The transcystic approach is appropriate under certain circumstances. These include a small stone (<10 mm) located in the CBD, presence of small common bile duct (<6 mm), or if there is poor access to the common duct. The transductal approach is preferable in cases of large stones, stones in proximal ducts (hepatic ducts), large occluding stones in a large duct, presence of multiple stones, or if the cystic duct is small (<4 mm) or tortuous. Contraindications for laparoscopic approach include lack of training, and severe inflammation in the porta hepatis making the exploration difficult and risky.
Key Points
With advancement in imaging technology, laparoscopic and endoscopic techniques, management of common bile duct stone has changed drasti- cally in recent years. This has made the treatment of this condition safe and more efficient. Many options are now available to manage this condition, and any particular modality for treatment should be chosen carefully based on the patient related factors, institutional protocol, available expertise, resources, and cost-effectiveness.