Lesão de Vias Biliares na Colecistectomia: Prevenção e Tratamento
A via laparoscópica tem sido reconhecida como padrão de excelência para a colecistectomias. Phillipe Mouret foi quem primeiro a realizou em 1987, mas outros procedimentos já haviam sido realizados por laparoscopia e foram descritos por ginecologistas. Desenvolvida no final da década de 80 e início dos anos 90, a videolaparoscopia mudou os conceitos de acesso cirúrgico e campo operatório, introduzindo a concepção de “cirurgia minimamente invasiva”.A colecistectomia é um dos procedimentos cirúrgicos mais realizados no mundo. Com o advento da videolaparoscopia, tornou-se uma cirurgia menos traumática, mais estética, com períodos mais curtos de internação. Em contrapartida, observou-se o aumento da incidência de lesões de via biliar extra-hepática quando comparado ao procedimento aberto, fato preocupante devido à morbidade elevada desse tipo de lesão, cuja mortalidade não é desprezível.
O RELATO CIRÚRGICO
A Arte e a Ciência da Documentação no Bloco Operatório
Autor: Prof. Dr. Ozimo Gama (Tempo de Leitura: 10 minutos)

Introdução
Na prática da cirurgia do aparelho digestivo, existe um aforismo não escrito, mas implacável: a cirurgia não termina quando o último ponto é dado na pele, mas sim quando o relato cirúrgico é assinado. O relato (ou descrição) cirúrgico é o documento médico-legal mais importante do perioperatório. Ele é o testemunho definitivo e detalhado de tudo o que ocorreu dentro das portas cerradas do centro cirúrgico. Infelizmente, é comum observarmos descrições feitas de forma apressada, “oficiosa” ou sumariíssima. O uso de frases genéricas como “cirurgia realizada pela técnica habitual” deve ser criticado com veemência e banido da nossa prática. Tais descrições padronizadas omitidas não apenas empobrecem a ciência cirúrgica, perdendo valiosos detalhes para consultas e pesquisas, mas também representam um verdadeiro suicídio jurídico em caso de litígio. O ato cirúrgico exige uma dissertação minuciosa e fiel à realidade biológica e técnica enfrentada.
A Anatomia de um Relato Perfeito
A elaboração da descrição cirúrgica não deve ser um fardo burocrático, mas um exercício de reflexão. Pela sua importância, este relatório pode e deve ser redigido em um momento de calma, propício à clareza mental e ao zelo pela legibilidade. Para garantir a eficácia documental, científica e legal, o relato cirúrgico deve obrigatoriamente conter a seguinte estrutura:
1. Cabeçalho e Identificação Exaustiva
- Identificação do Paciente: Nome completo, idade, número de prontuário (registro hospitalar) e leito.
- Equipe Cirúrgica: Nome do cirurgião principal, 1º e 2º auxiliares, instrumentador(a) e equipe de anestesiologia. A omissão de membros da equipe é uma falha ética grave.
- Procedimento e Diagnóstico: Nome técnico claro e completo da cirurgia proposta e da cirurgia efetivamente realizada. Registro da condição patológica que motivou a intervenção, bem como afecções concomitantes encontradas.
- Cronometria: Hora exata do início da incisão e hora do término da operação (fechamento cutâneo).
2. O Cenário e o Acesso
O relato deve descrever como o paciente foi preparado:
- Posição e Preparo: Posição do paciente na mesa (ex: decúbito dorsal, posição de Lloyd-Davies), uso de coxins de proteção (vital para evitar alegações de lesões de nervos periféricos), e os produtos utilizados para a antissepsia da pele.
- Via de Acesso: Descrição detalhada da incisão (ex: mediana supraumbilical, incisão de Mercedes) ou do posicionamento exato dos trocartes na cirurgia laparoscópica/robótica.
3. A Dissertação Técnica (O Ato em Si)
É aqui que a “técnica habitual” deve dar lugar à precisão milimétrica:
- Achados e Aspecto da Afecção: Descrever o grau de inflamação, fibrose, disseminação tumoral, presença de ascite ou aderências. O que os seus olhos viram ao abrir a cavidade?
- Tática e Técnica Operatória: Descrever o passo a passo. Como os ligamentos foram seccionados? Onde a artéria foi ligada? Houve uso de eletrocautério (monopolar/bipolar) ou energia ultrassônica?
- Fios e Suturas: Especificar os tipos de fios (ex: Polidioxanona 3-0, Polipropileno 1), o tipo de sutura (contínua, separada, invaginante) e o uso de grampeadores mecânicos (marca e cor da carga).
Aplicação na Cirurgia Digestiva: Prevenção e Rastreabilidade
No contexto das operações do aparelho digestivo, frequentemente lidamos com ressecções de órgãos, anastomoses e potencial de contaminação.
- Exames Transoperatórios: Relatar a realização de Colangiografia Intraoperatória (descrevendo seus achados: “ausência de falhas de enchimento, passagem livre de contraste para o duodeno”) ou de ultrassonografia intraoperatória.
- Gestão de Peças e Biópsias: Deve constar explicitamente o envio de peças cirúrgicas, linfonodos ou secreções colhidas para exame histopatológico e/ou cultura.
- Controle de Gaze e Instrumental: É mandatório registrar que a equipe de enfermagem (circulante/instrumentador) realizou e confirmou a contagem dupla de todas as compressas, gazes e instrumentais antes do fechamento da cavidade. Isso isenta a equipe nos tristes casos de corpos estranhos retidos (gossipiboma).
- Intercorrências e Acidentes: Qualquer lesão inadvertida (ex: lesão esplênica ao tracionar o estômago), sangramentos acima do esperado ou instabilidade hemodinâmica devem ser relatados com transparência, bem como as medidas táticas adotadas para a sua resolução.
Pontos-Chave para a Prática Diária
- Fuja do “Control C + Control V”: O relato padrão pré-descrito é injustificável em qualquer caso. Cada ser humano possui uma anatomia única; cada cirurgia é um evento singular.
- Medicina Legal e Traumas: Em lesões por arma branca ou de fogo, o relato deve descrever rigorosamente os trajetos internos. Projéteis ou objetos extraídos devem ser descritos, rotulados e entregues à autoridade policial/instituto médico-legal com protocolo de recebimento assinado.
- Desenhos Esquemáticos: Sempre que possível ou quando o sistema do prontuário permitir, a inclusão de esquemas anatómicos desenhados pelo cirurgião eleva imensamente o valor elucidativo do documento.
Conclusões Aplicadas
A descrição cirúrgica bem executada é um pilar da credibilidade profissional do cirurgião. É ela que justifica a complexidade do ato perante o faturamento hospitalar e os planos de saúde. É ela que orienta o oncologista sobre o estadiamento patológico. E, acima de tudo, é ela o escudo protetor da equipe em caso de demandas judiciais ou sindicâncias ético-profissionais. Criticar as descrições sumárias e incentivar a literatura cirúrgica detalhada nos prontuários é um dever de todos os preceptores de residência médica. Um relato rico e minucioso reflete não apenas o rigor técnico, mas o respeito sagrado do cirurgião pela história daquele paciente.
“Ex nihilo nihil fit.” (Do nada, nada surge). — Princípio filosófico. Na cirurgia moderna, aquilo que não foi detalhadamente escrito, juridicamente e cientificamente, nunca aconteceu.
Gostou ❔Nos deixe um comentário ✍️ , compartilhe em suas redes sociais e|ou mande sua dúvida pelo 💬 Chat On-line em nossa DM do Instagram.
Prevenção e Rastreamento do Câncer Colorretal
O Papel Proativo do Cirurgião na Interrupção da Sequência Adenoma-Carcinoma
Autor: Prof. Dr. Ozimo Gama (Tempo de Leitura: 9 minutos)
Introdução
O Câncer Colorretal (CCR) representa um dos maiores paradoxos da oncologia moderna: é uma das neoplasias mais letais e prevalentes no mundo, e, simultaneamente, uma das mais preveníveis. Para o cirurgião do aparelho digestivo, compreender a biologia tumoral e os protocolos de rastreamento (screening) é tão fundamental quanto dominar a técnica de uma retossigmoidectomia com excisão total do mesorreto (TME). A prevenção do CCR não se restringe a orientações dietéticas; ela é um ato intervencionista. Ao compreender e atuar na fisiopatologia da doença, o médico em formação — seja o estudante de medicina ou o residente de cirurgia — assume o protagonismo na redução da morbimortalidade associada a esta patologia.
O Cenário Brasileiro
A relevância do CCR no Brasil exige atenção redobrada. Segundo as estimativas do Instituto Nacional de Câncer (INCA) para o triênio 2023-2025, são esperados cerca de 45.630 novos casos anuais no país. Atualmente, o CCR ocupa a segunda posição entre os cânceres mais incidentes tanto em homens quanto em mulheres (excluindo os tumores de pele não melanoma). As regiões Sul e Sudeste concentram as maiores taxas, refletindo a íntima relação da doença com a urbanização, sedentarismo e ocidentalização da dieta (alto consumo de carne vermelha processada e baixo teor de fibras).
A Janela de Oportunidade Biológica
A pedra angular da prevenção do CCR é a teoria genética da sequência adenoma-carcinoma, descrita classicamente por Vogelstein. Sabemos que mais de 90% dos carcinomas colorretais esporádicos surgem de lesões benignas precursoras (pólipos adenomatosos ou lesões serrilhadas). Esse processo de acúmulo de mutações genéticas (como APC, KRAS, TP53) é lento. Estima-se que a transição de um adenoma inicial para um adenocarcinoma invasivo leve de 10 a 15 anos. Esta progressão insidiosa cria uma “janela de oportunidade” excepcional para a intervenção médica: a detecção e ressecção das lesões precursoras antes que a malignidade se instale.
Fatores de Risco e Prevenção Primária
A prevenção primária foca em evitar o surgimento dos pólipos. Envolve a mitigação de fatores de risco modificáveis:
- Dietéticos: Redução do consumo de carnes processadas e vermelhas; aumento da ingestão de fibras, cálcio e vitamina D.
- Estilo de vida: Combate ao tabagismo, ao etilismo excessivo e à obesidade (o tecido adiposo visceral é um órgão endócrino ativo que promove um estado pró-inflamatório crônico).
Aplicação na Cirurgia Digestiva: O Rastreamento (Prevenção Secundária)
Para o cirurgião endoscopista, a colonoscopia é a arma definitiva. Diferente de outros métodos de rastreio (como a mamografia ou o PSA, que são puramente diagnósticos), a colonoscopia é diagnóstica e terapêutica.
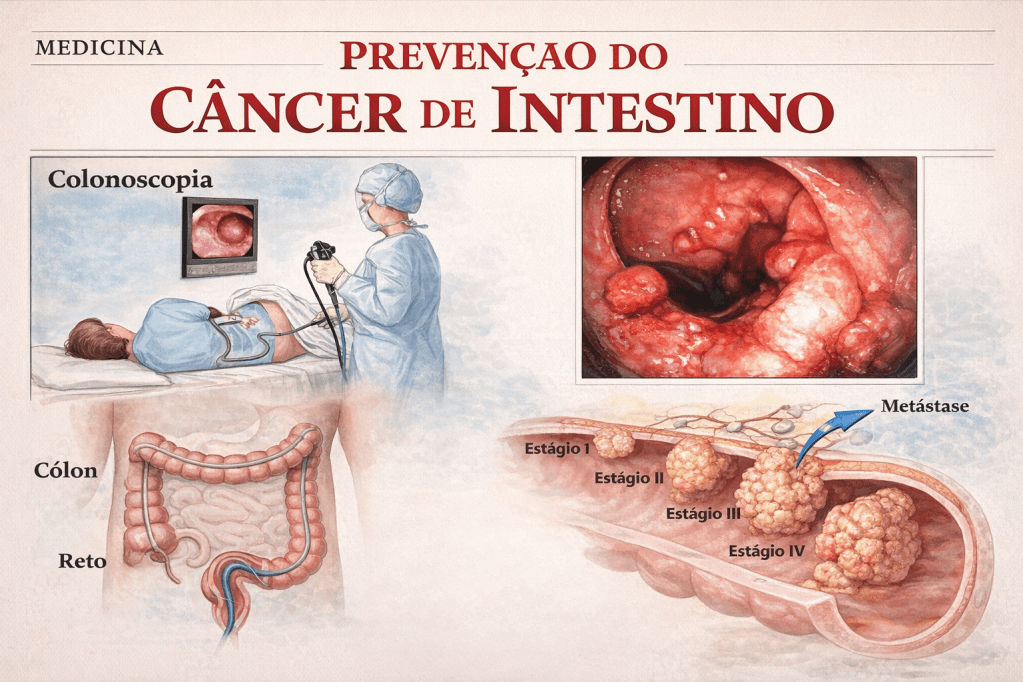
Protocolos de Rastreamento (Screening)
As diretrizes globais sofreram mudanças recentes devido ao aumento alarmante da incidência de CCR em adultos jovens (abaixo dos 50 anos).
- Risco Habitual (População Geral): A Sociedade Americana de Câncer (ACS) e a Força-Tarefa de Serviços Preventivos dos EUA (USPSTF) passaram a recomendar o início do rastreamento aos 45 anos (e não mais aos 50). No Brasil, sociedades médicas (como o CBCD e a SOBED) já endossam essa antecipação. O rastreio pode ser feito através de Colonoscopia (a cada 10 anos) ou Pesquisa de Sangue Oculto nas Fezes (FIT) anualmente, reservando a colonoscopia para os casos positivos.
- Risco Aumentado (Histórico Familiar): Pacientes com parente de 1º grau com CCR ou adenoma avançado devem iniciar o rastreio aos 40 anos, ou 10 anos antes da idade de diagnóstico do familiar mais jovem (o que ocorrer primeiro).
- Alto Risco (Síndromes Hereditárias e DII):
- PAF (Polipose Adenomatosa Familiar): Rastreio inicia aos 10-12 anos de idade com retossigmoidoscopia. A colectomia profilática é a regra.
- Síndrome de Lynch (HNPCC): Colonoscopia anual ou bienal a partir dos 20-25 anos.
- Doenças Inflamatórias Intestinais (Retocolite Ulcerativa e Crohn): Rastreio intensivo com biópsias seriadas após 8 anos de doença ativa devido ao risco de displasia secundária à inflamação crônica.
Pontos-Chave para a Prática Diária
- Idade de Início: Atualize-se sobre a mudança paradigmática do início do rastreamento para os 45 anos na população de risco habitual.
- Polipectomia é Prevenção: A remoção endoscópica de um adenoma tubular (polipectomia, mucosectomia ou ESD) não é apenas um procedimento diagnóstico; é um ato cirúrgico profilático que salva vidas.
- História Clínica: A anamnese detalhada sobre o histórico oncológico familiar é o teste genético mais barato e eficaz à disposição do médico. Nunca negligencie a construção do heredograma.
Conclusões Aplicadas
A cirurgia oncológica colorretal atingiu patamares de excelência técnica com a laparoscopia e a cirurgia robótica. No entanto, o triunfo definitivo do cirurgião do aparelho digestivo não reside na ressecção de grandes massas tumorais, mas sim na sua prevenção. A atuação ativa do especialista na conscientização dos pacientes, na solicitação rigorosa de exames de rastreio nos prazos adequados e na execução meticulosa de colonoscopias profiláticas é o que verdadeiramente altera a curva epidemiológica desta doença devastadora no Brasil e no mundo.
“As nações ocidentais estão cavando suas próprias sepulturas com os próprios dentes. (…) Se você tem um chão inundado por uma torneira aberta, de nada adianta passar um esfregão sem antes fechar a torneira.” — Denis Parsons Burkitt, renomado cirurgião e pesquisador, sobre a importância da dieta e da prevenção nas doenças do trato gastrointestinal.
Gostou ❔Nos deixe um comentário ✍️ , compartilhe em suas redes sociais e|ou mande sua dúvida pelo 💬 Chat On-line em nossa DM do Instagram.
Apendicectomia Convencional X Laparoscópica : Existe Vantagem?

A apendicite aguda é uma doença freqüente que acomete em sua maioria homens com uma idade média ao redor de 20 anos. O seu tratamento é cirúrgico e está bem estabelecido em sua abordagem convencional. O surgimento e o desenvolvimento da videolaparoscopia abriu uma nova opção para a abordagem cirúrgica dessa patologia, permitindo uma abordagem minimamente invasiva com todas as vantagens dessa técnica.
A primeira apendicectomia videolaparoscópica foi realizada há pouco mais de 20 anos. Nessas duas décadas muito se discutiu, e ainda discute-se, a respeito deste procedimento. Mesmo encontrando com freqüência vários estudos bem realizados na literatura, ainda não há um consenso a respeito das indicações precisas para a realização da apendicectomia laparoscópica; ou mesmo sobre qual método seria superior – o convencional ou o laparoscópico. No entanto, uma revisão atual da literatura nos permite observar que os novos estudos mostram a apendicectomia laparoscópica como um procedimento seguro e eficaz, que pode ser utilizado no tratamento da apendicite complicada em qualquer faixa etária e quando o diagnóstico é duvidoso. Por estes motivos, essa opção cirúrgica está ganhando cada vez mais aceitação sendo que vários trabalhos recentes apontam-na como procedimento de escolha no tratamento da apendicite aguda.
ARTIGO DE METANÁLISE










