Colostomia Temporária: Quando está indicada a cirurgia de reversão?
I. INTRODUÇÃO
Apesar de uma diminuição global nas últimas décadas do número de realizações de colostomias temporárias, esta ainda é uma técnica cirúrgica de grande importância no arsenal de opções terapêuticas do CIRURGIÃO DIGESTIVO & COLOPROCTOLOGISTA.
II. EVENTOS ADVERSOS RELACIONADOS
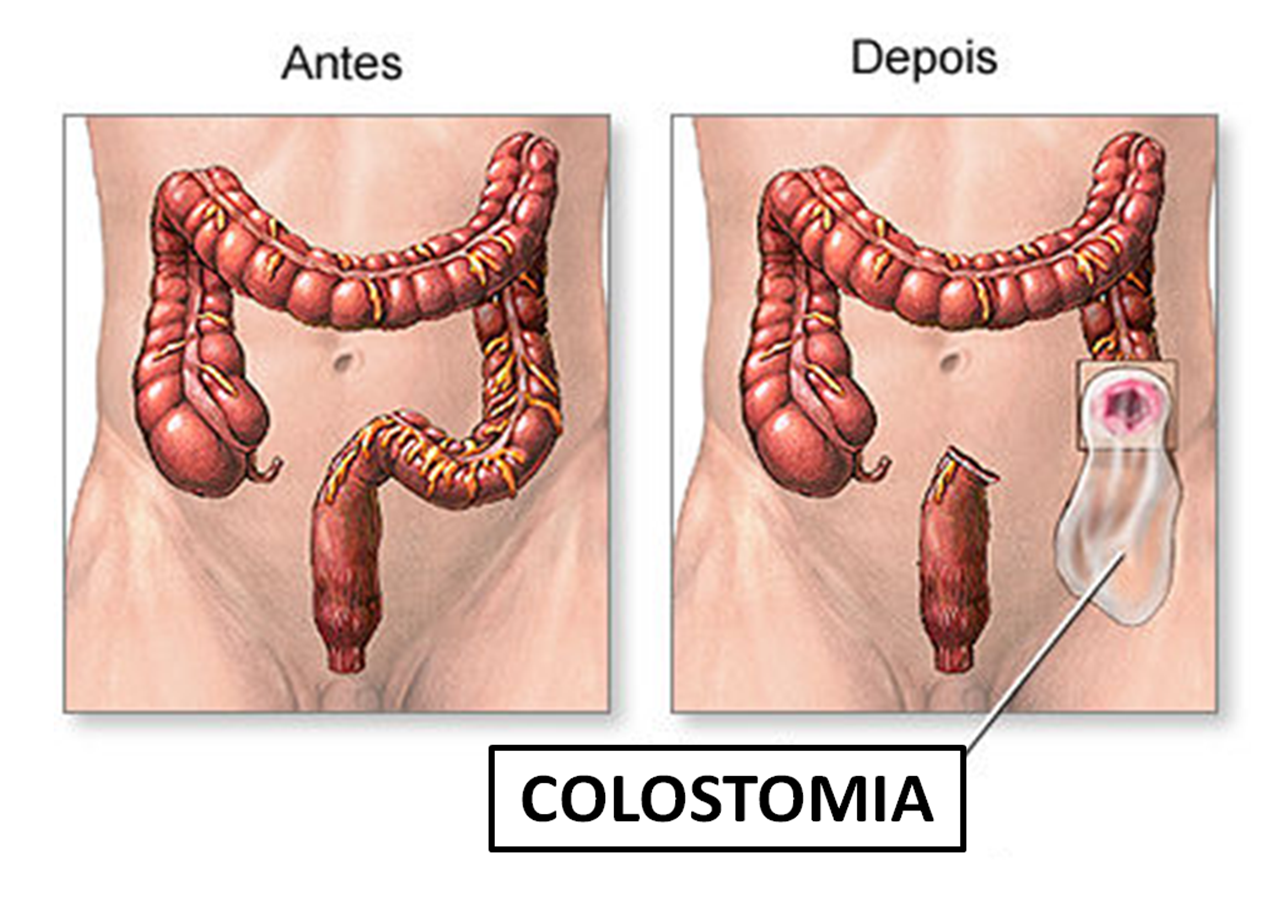
As colostomias, também conhecidas como ostomias, geralmente realizadas em caráter de urgência são desagradáveis para os pacientes e podem trazer uma série de eventos adversos pela sua presença, em especial o risco de infecção de parede abdominal, prolapso (saída) do intestino pela colostomia, oclusão intestinal e as hérnias (enfraquecimento da parede abdominal) para-estomais (ao redor da colostomia), variando a incidência desses eventos adversos em até 60% dos pacientes.
III. RECONSTRUÇÃO DO TRÂNSITO INTESTINAL
Até o momento não se encontra consenso na literatura médica em relação ao tempo ideal de fechamento de uma colostomia temporária. O período clássico de 8 a 12 semanas, encontrado na maioria das publicações, deve ser analisado com grande senso crítico. Os trabalhos científicos especializados identificam taxas de eventos adversos relacionados a cirurgia de fechamento da colostomia ou reconstrução do trânsito intestinal extremamente variadas, com índices que vão de 10% até quase 50% dos casos. O que podemos identificar a partir destes dados é que as cirurgias de decolostomias (cirurgia de reversão de colostomia) são cirurgias complexas e de difícil comparação entre os casos individuais em virtude da especificidade das indicações clínicas. Contudo os fatores inerentes ao próprio paciente, tais como:
1. idade (acima de 60 anos);
2. comorbidades associadas (presença de Diabetes e Hipertensão Arterial);
3. uso crônico de medicações (tais como Corticóides);
4. grau de desnutrição (Albumina sérica menor que 3,0 g/dl); e
5. doença de base que levou a cirurgia de colostomia exercem influência direta no aumento da morbidade (taxa de eventos adversos) dessas operações.
Desta forma, uma diverticulite aguda complicada, um tumor de cólon obstrutivo, uma lesão colônica por projétil de arma de fogo ou arma branca, ou ainda uma perfuração durante um exame endoscópico provocam, dependendo do paciente, respostas metabólicas e endócrinas variáveis, promovendo também efeitos diversos no processo de cicatrização das feridas no pós-operatórios. Portanto quando da programação das cirurgias de restituição do trânsito intestinal uma das avaliações clínicas de grande importância é a total recuperação do trauma cirúrgico anterior que levou a realização da colostomia que é peculiar de paciente para paciente.
IV. AVALIAÇÃO PRÉ-OPERATÓRIA
A programação do fechamento da colostomia através da cirurgia de DECOLOSTOMIA é realizada pela avaliação do estado clínico atual do paciente, assim também como a condição em que se encontram os segmentos intestinais envolvidos, que são apreciados pelos exames radiológicos contrastados (ENEMA OPACO – TRÂNSITO INTESTINAL) e endoscópicos (COLONOSCOPIA) da porção intestinal a ser reconstruída. Outra avaliação importante é que, do ponto de vista técnico, colostomias feitas em caráter de urgência e a presença de aderências intra-abdominais podem resultar na necessidade de ressecções adicionais de segmentos intestinais.
Técnicas de Reconstrução do Trânsito Intestinal
- Anastomose Colorretal
Este procedimento consiste na reconexão do cólon ao reto, permitindo que as fezes sejam eliminadas pelo ânus. Trata-se de uma técnica indicada para determinados pacientes, dependendo das condições específicas e da avaliação do cirurgião. - Rebaixamento do Cólon com Anastomose Coloanal
Essa técnica envolve o rebaixamento de uma parte do cólon e sua conexão direta ao canal anal. É uma alternativa recomendada em casos específicos. A utilização de ferramentas como a manometria anorretal pode auxiliar na indicação dessa abordagem. - Exteriorização do Reto e Anastomose em Segundo Tempo
Em situações em que a cirurgia inicial envolveu a remoção do reto, o cirurgião pode optar por exteriorizar o cólon. Posteriormente, em um segundo procedimento cirúrgico, realiza-se a anastomose entre o canal anal ou reto e o cólon restante, restabelecendo o trânsito intestinal.
Observação Importante
A escolha da técnica mais adequada é altamente individualizada, considerando as condições específicas do paciente, bem como a experiência e o julgamento técnico do cirurgião. Devido à complexidade dessas intervenções, tais procedimentos geralmente são conduzidos por profissionais especializados em CIRURGIA DO APARELHO DIGESTIVO & COLOPROCTOLOGIA.
V. PROGNÓSTICO
A cirurgia de reconstrução do trânsito intestinal após colostomia é um procedimento cirúrgico complexo com expressiva morbimortalidade. Os eventos adversos mais comuns da cirurgia de reversão de colostomia são as INFECÇÕES e os VAZAMENTOS DA ANASTOMOSE (FÍSTULAS). Os resultados da cirurgia de reconstrução intestinal segundo Gomes da Silva (2010) foram: tempo operatório médio de 300 minutos (variando de 180 a 720 minutos); a reconstrução do trânsito intestinal foi alcançado em 93% dos casos; a fístula anastomótica ocorreu em 7% e a infecção de sítio cirúrgico em 22%. A taxa de mortalidade, neste estudo foi de 3,4% ocorrendo principalmente por sepse abdominal ocasionada pela fístula. Dentre os fatores relacionados ao insucesso na reconstrução da colostomia a Hartmann observou-se associação significativa com a tentativa prévia de reconstrução (p = 0,007), a utilização prévia de quimioterapia (p = 0,037) e o longo tempo de permanência da colostomia (p = 0,025).
Referências: Fonseca et al. ABCD, 2017. & Silva et al. ABCD, 2010.
VEJA AQUI ONDE FAZER UMA AVALIAÇÃO ESPECIALIZADA E RECEBER UMA SEGUNDA OPINIÃO
Mais informações: Associação Brasileira de Apoio aos Ostomizados
Safe Surgery Save Lives

Evento Adverso (EA) é definido de acordo com a International Classification for Patient Safety proposta pela World Alliance for Patient Safety da Organização Mundial de Saúde (OMS) como incidente que resulta em dano (harm) ao paciente. Incidente definido como evento ou circunstância que poderia ter causado ou que resultou desnecessariamente em dano ao paciente e evento como algo que acontece com ou envolve o paciente. Os eventos adversos (EAs) têm estimativa de ocorrência em 4 a 16% de todos os pacientes hospitalizados, sendo que mais de metade nos cuidados cirúrgicos, dos quais acima de 50% são evitáveis. A ocorrência de EAs é considerada um problemade importância internacional sendo crescente o envolvimento de pesquisadores,profissionais de saúde e gestores de saúde na avaliação de EAs e inúmeras as instituições,redes de relacionamento e websites referentes ao tema.
Em 2004, expressando a preocupação mundial com a segurança de pacientes, foi criada pela OMS a World Alliance for Patient Safety tendo como elemento central a formulação do Global Patient Safety Challenge, que engloba temas representativos dos principais aspectos dos riscos relacionados com a assistência à saúde, considerados relevantes para os países membros da OMS. O primeiro tema selecionado foi infecção associada à prestação de serviço em saúde, seguido de segurança dos cuidados cirúrgicos,tendo como objetivo prevenir erros, evitar danos e salvar vidas. O número de cirurgias de maior porte realizadas anualmente no mundo foi estimado pela OMS em 234 milhões, o que corresponde a uma cirurgia para cada 25 pessoas.
Cirurgia de maior porte inclui qualquer procedimento realizado na sala de cirurgia envolvendo incisão, excisão, manipulação, ou sutura de tecido que geralmente requer anestesia geral ou regional, ou sedação profunda para controlar a dor. Em países industrializados complicações ocorrem em 3 – 16% dos procedimentos cirúrgicos realizados em pacientes internados, com taxa de mortalidade de 0,4 – 0,8%. Estudos realizados em países em desenvolvimento estimam uma taxa de mortalidade de 5 a 10% em pacientes submetidos à cirurgia de maior porte. A segurança em cirurgia emerge como importante preocupação para a saúde pública global. Cirurgia é um dos mais complexos e caros serviços prestados pelos sistemas de saúde.
Nos países em desenvolvimento , o mau estado da infraestrutura e dos equipamentos; os problemas quanto ao suprimento e à qualidade de medicamentos e de material médico-cirúrgico; as falhas na gestão da organização e no controle de infecção; o desempenho insatisfatório dos profissionais devido à baixa motivação ou à deficiência na capacitação técnica; as falhas no correto diagnóstico pré-operatório; as deficiências na consulta pré-anestésica, e o subfinanciamento dos custos operacionais dos serviços de saúde, tornam a probabilidade de ocorrência de eventos adversos muito maior do que em países industrializados.
Veja alguns dados:
World Alliance for Patient Safety : forward programme. World Health Organization 2004, apud: Harvard Medical Practice Study in 1991
Eventos Adversos na Clínica Cirúrgica
EVENTOS ADVERSOS # COMPLICAÇÕES

Introdução
O termo “Evento Adverso (EA)” cirúrgico é relativamente novo, mas o conceito de monitoramento dos resultados cirúrgicos, incluindo complicações pós-operatórias, é muito antigo. Desde 1732, existem referências a sistemas de coleta de informações hospitalares. Na Grã-Bretanha, estatísticas vitais datam de 1838, e já em 1850, a associação entre higiene das mãos e a transmissão de infecções foi estabelecida. Em 1854, os riscos de má higiene nos hospitais foram destacados, e em 1910, Ernest Codman defendeu a avaliação rotineira dos resultados negativos em cirurgias para melhorar a qualidade da assistência. Nos anos 1990, o interesse em erros e danos relacionados à saúde cresceu, mudando o foco das pesquisas para estratégias de enfrentamento e uma abordagem sistêmica ou organizacional.
Epidemiologia
Os EAs cirúrgicos contribuem significativamente para a morbidade pós-operatória, e sua avaliação e monitoramento frequentemente são imprecisos. Com a redução do tempo de permanência hospitalar e o aumento do uso de técnicas cirúrgicas inovadoras, especialmente minimamente invasivas e endoscópicas, a eficiência no monitoramento dos eventos adversos torna-se crucial. Revisões recentes identificaram que os EAs são desfavoráveis, indesejáveis, prejudiciais, impactam o paciente e estão associados ao processo de assistência à saúde, mais do que a um processo natural de doenças. A análise dos EAs é complexa devido à variabilidade dos sistemas de registro e às diversas definições na literatura científica para complicações pós-operatórias.
Custo e Efeitos de Medicina Legal
As complicações pós-operatórias resultam da interação de fatores dependentes do paciente, sua enfermidade e a atenção à saúde recebida. O estudo dos EAs cirúrgicos é relevante pela sua frequência, impacto considerável sobre a saúde dos pacientes e repercussão econômica no gasto social e sanitário. Além disso, os EAs servem como instrumento de avaliação da qualidade da assistência. Eventos adversos evitáveis, suscetíveis a intervenções de prevenção, são de maior interesse para a saúde pública. EAs cirúrgicos estão relacionados a acidentes intra-operatórios, complicações pós-operatórias imediatas ou tardias e ao fracasso da intervenção cirúrgica.
Nos Estados Unidos, um estudo em hospitais de Colorado e Utah calculou uma taxa de incidência de 1,9% para pacientes internados, e 3,0% para pacientes submetidos a cirurgia ou parto, com 54% dos EAs considerados evitáveis. Em 5,6% dos casos, os EAs resultaram em óbito. Na Austrália, a prevalência de internações cirúrgicas associadas a um EA foi de 21,9%, com 47,6% dos EAs classificados como altamente evitáveis. Na Espanha, um estudo em cirurgias de parede abdominal encontrou complicações em 16,32% dos pacientes.
Diferença entre Complicação e Evento Adverso
Complicações pós-operatórias surgem da interação entre fatores do paciente, da doença e da atenção recebida. Eventos Adversos, por outro lado, são desfavoráveis, indesejáveis e prejudiciais, resultantes do processo de assistência à saúde. Embora ambos afetem a recuperação, os EAs são frequentemente evitáveis com intervenções preventivas.
Conclusão
A segurança em cirurgia no Brasil é preocupante. Em 2003, 52,5% dos hospitais inspecionados pelo Conselho Regional de Medicina de São Paulo apresentaram condições físicas inadequadas. Hospitais de pequeno porte, que representam 62% dos estabelecimentos, enfrentam desafios significativos em termos de complexidade e densidade tecnológica.
Como Ernest Codman sabiamente afirmou: “A melhoria na assistência médica só pode ser alcançada com a análise sistemática dos resultados”. Esta frase histórica ressoa ainda hoje, destacando a importância da avaliação e monitoramento dos EAs cirúrgicos para a melhoria contínua da qualidade e segurança na assistência à saúde.
Tratamento Cirúrgico da COLECISTITE AGUDA
I. INTRODUÇÃO
Os cálculos de vesícula (COLELITÍASE) estão presentes em mais de 10% da população ocidental e esta incidência aumenta com a idade. A colelitíase é a doença do aparelho digestivo com maior número de indicação cirúrgica. Anualmente, cerca de 200.000 colecistectomias são realizadas nos Brasil. Os fatores de risco para o surgimento dos cálculos são: obesidade, diabetes mellitus, uso de estrogênio, gravidez, doença hemolítica, hereditariedade e cirrose. Acomete principalmente as mulheres na idade reprodutiva.
São várias as complicações da colelitíase, entre elas:
1. COLECISTITE AGUDA
2. PANCREATITE AGUDA
3. COLEDOCOLITÍASE
4. FÍSTULAS INTERNAS
5. CÂNCER DA VESÍCULA
VEJA AQUI ONDE REALIZAR A CIRURGIA DE COLECISTECTOMIA COM CIRURGIÃO DO APARELHO DIGESTIVO
II. FISIOPATOLOGIA
A colecistite aguda é uma doença comum em emergências em todo o mundo. Na maioria dos casos, é causada pela inflamação da parede da vesícula secundária à impactação de um cálculo no ducto cístico obstruindo-o, o que causa uma crise repentina de dor abdominal, conhecido como ABDOME AGUDO.
Colecistite litiásica
A colecistite aguda está associada à colelitíase em mais de 90% dos casos. O quadro ocorre devido à obstrução do ducto cístico por um cálculo. Se a obstrução continua, a vesícula se distende e suas paredes tornam-se edematosas. O processo inflamatório inicia-se com espessamento da parede, eritema e hemorragia subserosa. Surgem hiperemia e áreas focais de necrose. Na maioria dos casos, o cálculo se desloca e o processo inflamatório regride. Se o cálculo não se move, o quadro evolui para isquemia e necrose da parede da vesícula em cerca de 10% dos casos. A formação de abscesso e empiema dentro da vesícula é conhecida como colecistite aguda gangrenosa. Com a infecção bacteriana secundária, principalmente por anaeróbios, há formação de gás que pode ocorrer dentro ou na parede da vesícula. Esse é um quadro mais grave conhecido com colecistite enfisematosa.
A colecistite aguda também pode ocorrer sem a presença de cálculos em cerca de 5% dos casos. Tem uma evolução mais rápida e frequentemente evolui para gangrena, empiema ou perfuração. Ocorre em pessoas idosas ou em estado crítico após trauma, queimaduras, nutrição parenteral de longa data, cirurgias extensas, sepses, ventilação com pressão positiva e a terapia com opioides também parece estar envolvida. A etiologia é confusa, mas a estase, a isquemia, a injúria por reperfusão e os efeitos dos mediadores pró-inflamatórios eicosanoides são apontados como causas.
VEJA AQUI ONDE REALIZAR A CIRURGIA DE COLECISTECTOMIA COM CIRURGIÃO DO APARELHO DIGESTIVO
III. QUADRO CLÍNICO
O quadro se inicia com uma cólica biliar caracterizada como dor no hipocôndrio direito com irradiação para escápula direita e região epigástrica. Como sintoma mais comum, o paciente apresenta dor e pressão no hipocôndrio direito, mais duradoura das que nas crises de cólica biliar a que ele frequentemente se refere. Esse é o primeiro sinal de inflamação da vesícula. A dor pode intensificar-se quando a pessoa respira profundamente e muitas vezes estende-se à parte inferior da escápula direita e à região epigástrica. A febre, assim como náuseas e vômitos, que podem ser biliosos, são habituais em 70% dos pacientes. A febre alta, os calafrios e a distensão abdominal com diminuição da peristalse costumam indicar a formação de um abscesso, gangrena ou perfuração da vesícula biliar. Nestas condições, torna-se necessária a cirurgia de urgência. A icterícia pode indicar coledocolitíase ou compressão externa do colédoco pela vesícula inflamada.
IV. AVALIAÇÃO DIAGNÓSTICA
O hemograma habitualmente apresenta leucocitose com desvio para esquerda. O hepatograma está alterado com elevação das transaminases, da fosfatase alcalina, bilirrubinas e amilase. A hiperbilirrubinemia pode ser devido à compressão extrínseca pelo processo inflamatório grave, pela coledocolitíase ou pela síndrome de Mirizzi, que é causada pela impactação de um cálculo no infundíbulo que pode fistulizar para o colédoco e obstruí-lo. A hiperamilasemia pode ocorrer devido à obstrução do ducto pancreático levando à pancreatite concomitante.
A ultrassonografia é o exame inicial e permite a identificação de alterações que não são visíveis no exame físico e permite uma classificação. É considerado o exame “ouro” nesses casos. Tem alta sensibilidade para a detecção de cálculos e o espessamento da parede que é considerado anormal quando maior que 4 mm . Também pode haver visualização de líquido perivesicular, distensão da vesícula, cálculos impactados no infundíbulo e o sinal de Murphy ultrassonográfico. Este sinal é relatado quando, após a identificação da vesícula inflamada, o ultrassonografista comprime o abdômen na topografia da mesma com o transdutor e o paciente refere dor intensa. A ultrassonografia laparoscópica intraoperatória tem sido usada no lugar da colangiografia no diagnóstico da coledocolitíase.
VEJA AQUI ONDE REALIZAR A CIRURGIA DE COLECISTECTOMIA COM CIRURGIÃO DO APARELHO DIGESTIVO
A colecistectomia (retirada cirúrgica da vesícula biliar) é o tratamento definitivo dos pacientes com colelitíase associada à colecistite aguda. Em geral, após sua hospitalização e preparo pré-operatório (hidratação, analgésicos e antibióticos) realiza-se a cirurgia nas primeiras 72 horas de início do quadro. A colecistectomia videolaparoscópica é o tratamento de escolha na colecistite aguda litiásica e alitiásica. A cirurgia videolaparoscópica tem como característica básica diminuir a agressão e consequente trauma cirúrgico. Tem sido demonstrada, nesta abordagem, uma menor repercussão orgânica, representada por menor reação metabólica, inflamatória e imunológica quando comparada a uma cirurgia aberta. Isto representa um grande benefício para o paciente, principalmente àqueles mais graves, já com comprometimento de órgãos e sistemas, mesmo nos pacientes com idade avançada. A taxa de conversão de cirurgia videolaparoscópica para cirurgia aberta é maior nos casos de colecistopatia calculosa aguda do que na crônica, podendo ocorrer até em 30% dos casos. O fator que mais dificulta a realização do procedimento videolaparoscópico é a alteração anatômica ou se não há uma adequada visualização das estruturas. A colecistite aguda associada ao sexo masculino, IMC > 30, idade superior a 60 anos, cirurgia abdominal prévia, ASA elevado, espessamento da vesícula maior que 4 mm e diabetes são considerados fatores de risco para a conversão para a cirurgia aberta.
VI. CONCLUSÃO
A colecistite aguda continua sendo uma doença com a qual o cirugião se depara frequentemente. A cirurgia videolaparoscópica veio mudar o manuseio e evolução dos pacientes tornando o pós-operatório mais curto e menos doloroso. A literatura médica tem levado alguns cirurgiões a retardarem a indicação cirúrgica, entretanto novos trabalhos, inclusive com análise de medicina baseada em evidências, têm demonstrado que a intervenção na primeira semana do início do quadro é a melhor conduta.












