Critérios de Escalonamento e Prática Clínica
Autor: Prof. Dr. Ozimo Gama
Categoria: Cirurgia Bariátrica e Metabólica / Endocrinologia / Cirurgia do Aparelho Digestivo
Tempo de Leitura: 16 minutos
Introdução
O tratamento da obesidade e da síndrome metabólica atravessa uma mudança de paradigma sem precedentes com a ascensão dos agonistas do receptor de GLP-1 (liraglutida, semaglutida, tirzepatida). Estes fármacos redefiniram as expectativas de perda ponderal e controle glicêmico, desafiando a hegemonia histórica do bisturi como única ferramenta de alta potência. Contudo, na Estratégia Cirúrgica Operacional (ECO), a farmacoterapia não deve ser vista como substituta da cirurgia, mas como um componente de um plano tático integrado. O desafio clínico atual reside em identificar o momento exato da transição do manejo clínico para o cirúrgico. Este artigo propõe uma análise fundamentada nas diretrizes da ASMBS/IFSO 2025 e na literatura de alto impacto, estabelecendo os critérios para o encaminhamento cirúrgico em pacientes que já utilizam estas terapias avançadas.
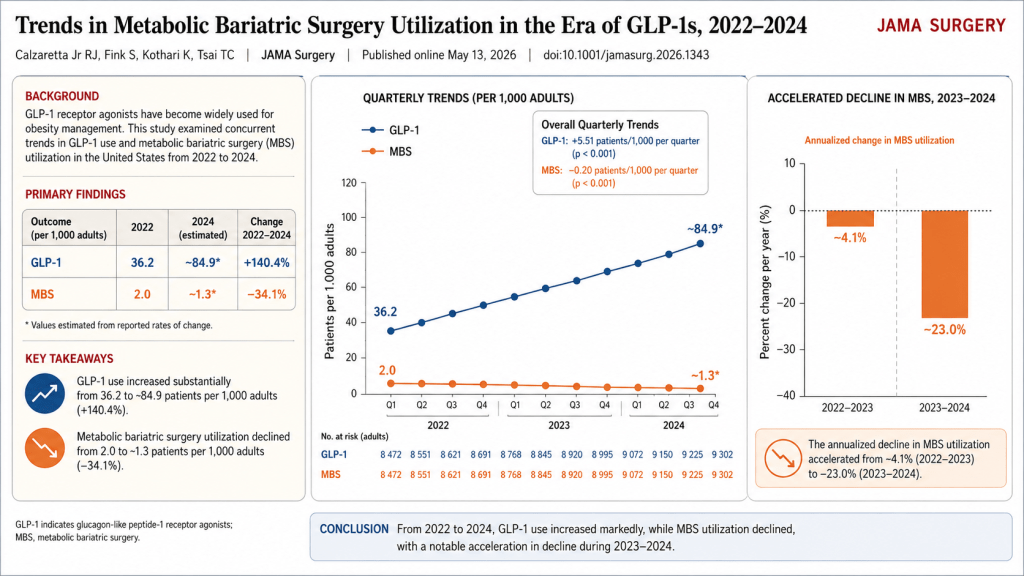
Critérios de Decisão e Resposta Terapêutica
A indicação cirúrgica no paciente sob uso de GLP-1 deve considerar a biologia do “terreno” e o impacto sistêmico da doença.
1. Parâmetros de IMC e Comorbidades
De acordo com o consenso ASMBS/IFSO 2025, a cirurgia bariátrica e metabólica (CBM) é recomendada para indivíduos com IMC ≥ 35 kg/m², independentemente de comorbidades, e deve ser considerada para aqueles com IMC ≥ 30 kg/m² que apresentam doenças metabólicas, como o Diabetes Mellitus Tipo 2 (DM2). No paciente em uso de medicação, o encaminhamento é indicado se:
- IMC inicial persistente: O paciente mantém critérios de elegibilidade apesar da perda de peso induzida pelo fármaco.
- Falha na Remissão: Persistência de DM2 mal controlado ou hipertensão severa mesmo com a otimização da dose de GLP-1.
2. Avaliação da Resposta Terapêutica: O Platô e a Recidiva
A farmacoterapia frequentemente atinge um “platô de eficácia” entre 12 e 18 meses. O cirurgião deve intervir quando a perda ponderal é insuficiente para atingir os objetivos de saúde do paciente ou quando ocorre a recidiva do peso sob vigência da medicação (“atrito” farmacológico).
3. Fatores Funcionais e Anatômicos: Refluxo e Hérnia Hiatal
A escolha da técnica cirúrgica no paciente que usa GLP-1 é ditada pela fisiologia gastroesofágica.
- Doença do Refluxo Gastroesofágico (DRGE): Agonistas de GLP-1 retardam o esvaziamento gástrico, o que pode agravar sintomas de refluxo. Pacientes com DRGE severa e hérnia hiatal volumosa têm contraindicação relativa à Gastrectomia Vertical (Sleeve), sendo o Bypass Gástrico em Y de Roux a manobra tática de escolha por seu efeito antirrefluxo superior.
Aplicação na Cirurgia Digestiva: Diabetes e Esteatose Hepática
A cirurgia metabólica exerce um efeito de “limpeza biológica” em órgãos-alvo que supera a eficácia dos análogos de GLP-1 isolados.
- Diabetes Mellitus Tipo 2 (DM2): Técnicas como o Bypass ou a Bipartição Intestinal promovem uma secreção supra-fisiológica de incretinas endógenas, resultando em taxas de remissão do DM2 superiores a 70% em longo prazo.
- Esteatose Hepática (NASH/MASH): A rápida mobilização de gordura visceral e a redução da resistência insulínica pós-cirúrgica são os métodos mais eficazes para reverter a inflamação e a fibrose hepática, prevenindo a progressão para cirrose.
Pontos-Chave: Sarcopenia e Seguimento
- Risco de Sarcopenia: Perdas rápidas de peso com GLP-1 podem induzir perda de massa muscular. A cirurgia deve ser precedida de avaliação nutricional rigorosa para garantir aporte proteico e preservação funcional.
- Adesão Nutricional: O uso de GLP-1 funciona como um “ensaio tático” para o paciente adaptar-se a volumes menores e maior disciplina alimentar antes da modificação anatômica definitiva.
- Plano de Seguimento: O monitoramento pós-operatório deve ser contínuo, com foco na reposição de micronutrientes e na monitorização do reganho de peso, integrando a equipe multidisciplinar.
Conclusões Sintéticas
A integração entre os agonistas de GLP-1 e a cirurgia bariátrica/metabólica representa o ápice da estratégia multidisciplinar na obesidade. O encaminhamento cirúrgico deve ocorrer quando a farmacoterapia atinge seus limites táticos ou quando a gravidade das comorbidades (DM2 descontrolado, NASH grave, DRGE intratável) exige uma modificação anatômica de alto impacto. Como cirurgiões e professores, devemos ver o GLP-1 como um aliado que “limpa o terreno” para uma cirurgia mais segura e eficaz. A decisão de operar não é uma falha, mas a execução do plano definitivo para a sobrevivência e qualidade de vida do paciente a longo prazo.
“Na guerra contra a obesidade, a medicação é o reconhecimento e a artilharia; a cirurgia é a infantaria que ocupa o terreno e garante a paz metabólica duradoura.” — Adaptado da Estratégia Cirúrgica Operacional do Prof. Dr. Ozimo Gama.
Gostou ❔Nos deixe um comentário ✍️ , compartilhe em suas redes sociais e|ou mande sua dúvida pelo 💬 Chat On-line em nossa DM do Instagram.
Hashtags:
#CirurgiaBariatrica #GLP1 #Obesidade #CirurgiaMetabolica #SaudeMetabolica









