Arquivos de Categoria: Cirurgia Bariátrica e Metabólica
Fisiopatologia da Cirurgia Bariátrica
Além da Restrição: Os Efeitos Metabólicos e Incretínicos da Cirurgia Bariátrica no Tratamento da Obesidade e do Diabetes
Autor: Prof. Dr. Ozimo Gama (Tempo de Leitura: 11 minutos)
Introdução
A intersecção entre a cirurgia do aparelho digestivo e a endocrinologia representa uma das mais fascinantes revoluções da medicina moderna. O primeiro relato científico documentando a eficácia da cirurgia no tratamento da obesidade e de suas comorbidades remonta a 1955, quando a revista Surgery, Gynecology & Obstetrics publicou achados sobre a “melhora do diabetes mellitus após gastrectomia subtotal”. Desde então, o paradigma evoluiu de forma exponencial. No Brasil, país que realiza mais de 70.000 cirurgias bariátricas anualmente (segundo dados da SBCBM) e onde a obesidade atinge mais de 20% da população adulta (VIGITEL), compreender a fisiologia da perda de peso cirúrgica é um imperativo acadêmico e clínico. Hoje, sabemos categoricamente que a aceitação da cirurgia bariátrica como tratamento primário para a obesidade severa vai muito além da simples mecânica restritiva ou disabsortiva.
A Desconstrução dos Mecanismos Clássicos
Inicialmente, postulava-se que o sucesso do Bypass Gástrico em Y de Roux (RYGB) e da Gastrectomia Vertical (GV – Sleeve) devia-se exclusivamente à restrição calórica (redução do volume gástrico) e à má absorção de nutrientes. Embora o balanço energético negativo seja inegável, as evidências científicas contemporâneas provam que esses conceitos mecânicos são insuficientes para explicar as rápidas e profundas alterações metabólicas pós-operatórias. O verdadeiro triunfo da cirurgia bariátrica reside na sua capacidade de atuar como uma intervenção neuroendócrina, modulando diretamente os eixos enteroencefálico e enteroinsular.
O Eixo Endócrino Enteroencefálico: Regulação Central do Apetite
O trato gastrointestinal atua como o maior órgão endócrino do corpo. Durante a fase periprandial, ele se comunica intensamente com o hipotálamo (centro regulador do apetite) através de redes neurais e hormonais.
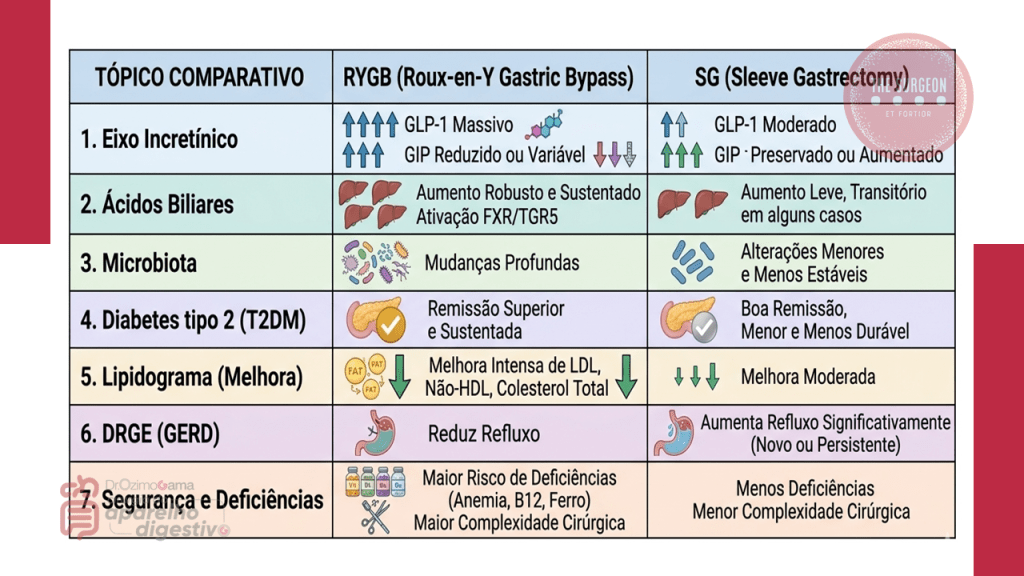
- Grelina (O Hormônio da Fome): Secretada predominantemente pelas células P/D1 no fundo gástrico, a grelina tem ação orexígena. A ressecção do fundo gástrico na Gastrectomia Vertical promove uma queda drástica e imediata nos níveis deste hormônio. No RYGB, os resultados variam, mas estudos recentes com análise da área sob a curva (AUC) confirmam que a grelina total e acilada são significativamente menores em pacientes operados comparados a controles.
- Peptídeo YY (PYY): Secretado pelas células L no íleo e cólon em resposta aos nutrientes, o PYY exerce potente efeito anorexígeno (inibindo os neurônios NPY no hipotálamo). Os níveis pós-prandiais de PYY elevam-se dramaticamente após o RYGB (e, em menor grau, na GV), justificando a saciedade precoce.
O Eixo Endócrino Enteroinsular: O Efeito Incretínico
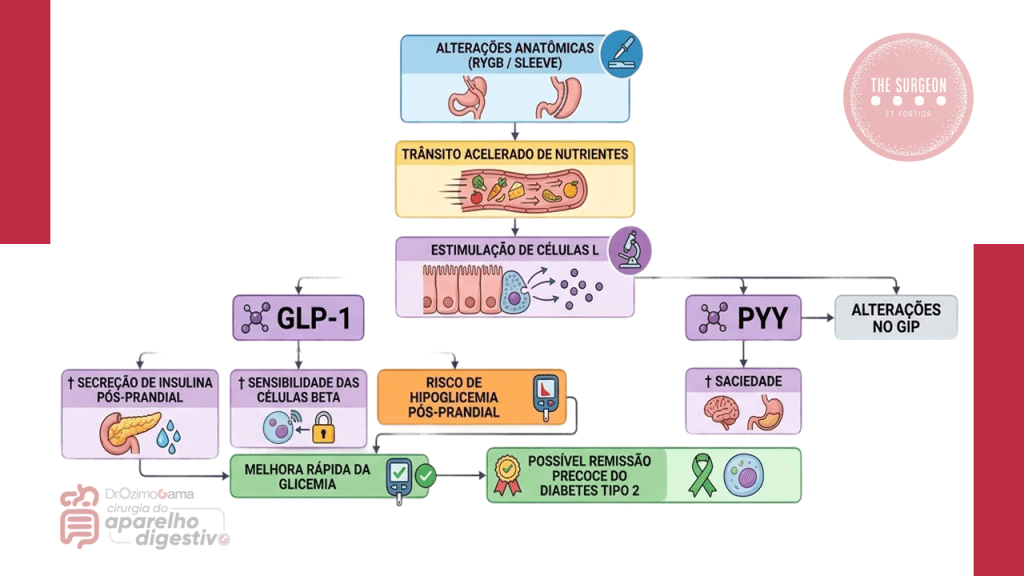
A remissão do Diabetes Mellitus tipo 2 (DM2) frequentemente ocorre dias após a cirurgia, muito antes de uma perda de peso significativa. Isso é orquestrado pelos hormônios incretínicos.
- GLP-1 (Peptídeo 1 Semelhante ao Glucagon): Também liberado pelas células L distais, o GLP-1 é a estrela metabólica da cirurgia bariátrica. Ele estimula a secreção de insulina glicose-dependente, melhora a sensibilidade das células beta pancreáticas e inibe a secreção de glucagon. Após o RYGB, a chegada precoce de nutrientes ao intestino distal (“Teoria do Hindgut”) causa um aumento acentuado do GLP-1. A GV também eleva o GLP-1, acelerando o esvaziamento gástrico, embora em magnitude ligeiramente menor que o RYGB.
- GIP (Polipeptídeo Insulino-trópico Dependente de Glicose): Secretado pelas células K duodenais. Sua resposta é heterogênea: frequentemente aumenta após a GV, mas no RYGB (onde o duodeno é excluso), seus níveis podem diminuir, manter-se estáveis ou aumentar por adaptação compensatória.
Aplicação na Cirurgia Digestiva
Para o residente e o cirurgião do aparelho digestivo, a compreensão desta fisiologia muda o planejamento operatório e o seguimento clínico:
- Seleção da Técnica: Pacientes com DM2 de difícil controle e forte resistência insulínica beneficiam-se sobremaneira do RYGB devido à hiper-secreção explosiva de GLP-1 e PYY. A cirurgia deixa de ser “bariátrica” (perda de peso) para ser primariamente “metabólica” (controle glicêmico).
- Manejo de Complicações Metabólicas: O conhecimento do eixo incretínico é fundamental para diagnosticar e tratar a Hipoglicemia Pós-Bariátrica (PBH). Em uma parcela dos pacientes, a secreção exagerada de GLP-1 leva a uma resposta hiperinsulinêmica tardia (geralmente 1 a 3 horas após refeições ricas em carboidratos), resultando em hipoglicemias severas que exigem manejo dietético ou farmacológico (como o uso de análogos da somatostatina ou inibidores da alfa-glicosidase).
- Mecanismos Adicionais: Devemos estar cientes de que alterações na anatomia também promovem modificações na microbiota intestinal e na circulação de ácidos biliares (sinalizadores do receptor FXR), que sinergicamente potencializam a secreção de incretinas e a sensibilidade à insulina.
Pontos-Chave
- GLP-1 e PYY: Apresentam elevação drástica e sustentada no pós-operatório (RYGB > GV), promovendo secreção insulínica otimizada e forte sinalização de saciedade no sistema nervoso central.
- Grelina: Redução acentuada, sendo o principal mecanismo de controle da fome imediata, especialmente após a ressecção fúndica na Gastrectomia Vertical.
- Independência Ponderal: A remissão inicial do DM2 decorre da alteração do trânsito gastrointestinal e da tempestade incretínica, ocorrendo de forma independente da perda de peso mecânica.
- GIP: Resposta variável, tendendo a elevação na GV e respostas adaptativas heterogêneas no RYGB.
Conclusões Aplicadas
A cirurgia bariátrica atua por meio de mecanismos neuroendócrinos complexos e sofisticados que redefinem o set-point metabólico do paciente. Para o cirurgião moderno, a anatomia do trato gastrointestinal deve ser vista como um mapa endócrino. O bisturi não apenas reduz o estômago ou desvia o intestino; ele recria o ambiente incretínico, restaurando a homeostase glicêmica e o controle central do apetite em pacientes portadores de obesidade severa e diabetes.
“A cirurgia bariátrica revela a profundidade das interações entre o corpo humano e a regulação metabólica, destacando a importância de abordagens integradas no tratamento da obesidade.” — Dr. Walter Pories, pioneiro da cirurgia metabólica e um dos primeiros a demonstrar a remissão cirúrgica do Diabetes.
Gostou ❔Nos deixe um comentário ✍️ , compartilhe em suas redes sociais e|ou mande sua dúvida pelo 💬 Chat On-line em nossa DM do Instagram.










