Estratégias de Prevenção, Diagnóstico Precoce e Manejo Terapêutico na Prática Cirúrgica
Autor: Prof. Dr. Ozimo Gama
Categoria: Cirurgia Hepatopancreatobiliar (HPB) / Oncologia Cirúrgica / Complicações Pós-Operatórias
Tempo de Leitura: 11 minutos
Introdução
A duodenopancreatectomia (DP), ou cirurgia de Whipple, representa o ápice da complexidade técnica na cirurgia do aparelho digestivo. Indicada primariamente para neoplasias periampulares, tumores da cabeça do pâncreas e colangiocarcinomas distais, este procedimento viu sua taxa de mortalidade reduzir-se drasticamente em centros de alto volume nas últimas décadas (atualmente abaixo de 3% a 5%). Contudo, a morbidade perioperatória permanece teimosamente elevada, oscilando entre 30% e 50%. O verdadeiro “calcanhar de Aquiles” da cirurgia de Whipple é a Fístula Pancreática Pós-Operatória (POPF – Postoperative Pancreatic Fistula), originada na falha de cicatrização da anastomose pancreatojejunal ou pancreatogástrica. Para o estudante de medicina, o residente em cirurgia geral e o pós-graduando em cirurgia digestiva, dominar a fisiopatologia, a identificação precoce e o fluxograma de tratamento da POPF é o que difere a recuperação oncológica de um desfecho fatal.
Fisiopatologia e a Nova Definição (ISGPS 2016)
Historicamente, a literatura cirúrgica era confusa quanto à definição de uma fístula pancreática, dificultando a comparação entre os serviços. Em 2016, o International Study Group of Pancreatic Surgery (ISGPS) atualizou e padronizou esta definição, mudando o paradigma do diagnóstico.
O antigo “Grau A” foi abolido da categoria de fístula verdadeira e passou a ser denominado apenas como Vazamento Bioquímico (Biochemical Leak). Para que uma POPF seja clinicamente diagnosticada (Graus B e C), exige-se a presença de líquido no dreno (ou coleção intra-abdominal) com nível de amilase superior a 3 vezes o limite superior da normalidade sérica, associado a uma mudança obrigatória no curso clínico do paciente (necessidade de jejum prolongado, antibioticoterapia específica, manutenção do dreno por mais de 3 semanas, drenagem percutânea ou reoperação).
Estatísticas e o Cenário Brasileiro: No Brasil, dados do Sistema Único de Saúde (DATASUS) e registros de serviços multicêntricos de cirurgia HPB demonstram que a incidência de POPF clinicamente relevante em grandes centros de referência nacionais varia de 10% a 20%. Essa incidência robusta reforça a premissa de que a cirurgia pancreática deve ser estritamente centralizada em hospitais de alto volume, onde a equipe multidisciplinar está plenamente apta a “resgatar” o paciente da complicação (failure to rescue).
Aplicação na Cirurgia Digestiva
1. Prevenção e Avaliação de Risco Intraoperatório
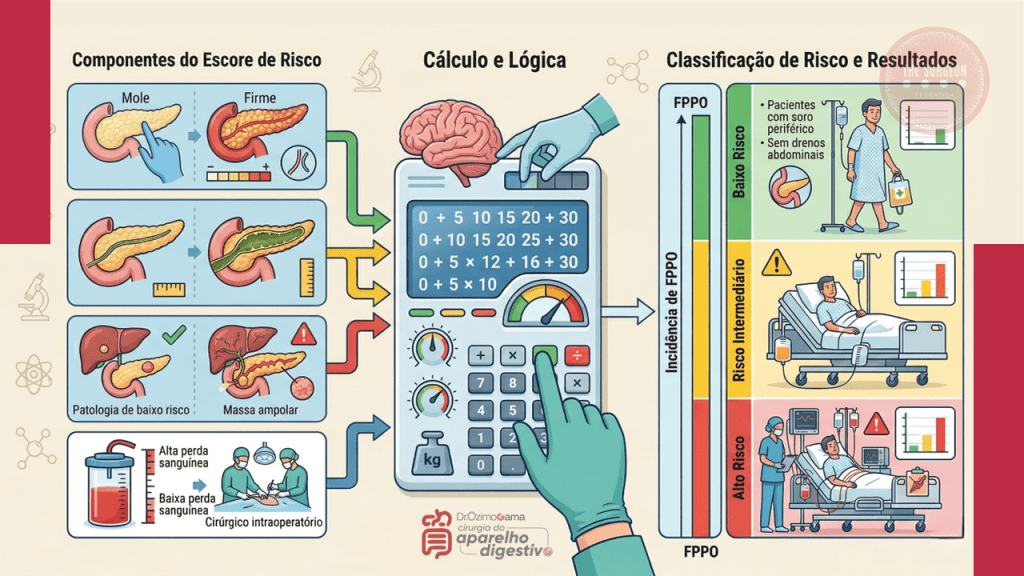
A prevenção da POPF não começa na síntese, mas na avaliação tátil e visual da glândula. O Fistula Risk Score (FRS) é uma ferramenta validada que estratifica o risco do paciente.
- Fatores de Alto Risco: Uma glândula pancreática de consistência amolecida (infiltração gordurosa) associada a um ducto pancreático principal fino (< 3 mm) compõe a “tempestade perfeita” para o rasgo capsular e a deiscência da sutura. Pacientes com IMC elevado e patologias como o adenocarcinoma de ampola de Vater (que não fibrosam a glândula previamente) têm risco muito maior do que aqueles com pancreatite crônica.
- Tática Cirúrgica: A escolha entre anastomose ducto-mucosa e a técnica de invaginação (dunking) deve respeitar a anatomia do coto e a familiaridade técnica do cirurgião. O uso de fios monofilamentares e agulhas delicadas é imperativo. Estratégias adjuvantes, como a colocação de stents pancreáticos (internos ou externos) para desviar a secreção enzimática da linha de sutura, são valiosas em ductos exíguos. O uso profilático de análogos da somatostatina (octreotida) não é rotina universal, sendo reservado por muitos serviços apenas para o grupo de risco extremo.
2. Diagnóstico Precoce no Dia a Dia da Enfermaria
O diagnóstico da fístula pancreática exige um cirurgião com altíssimo índice de suspeição clínica. O suco pancreático ativado é extremamente cáustico e desencadeia uma resposta inflamatória sistêmica rápida.
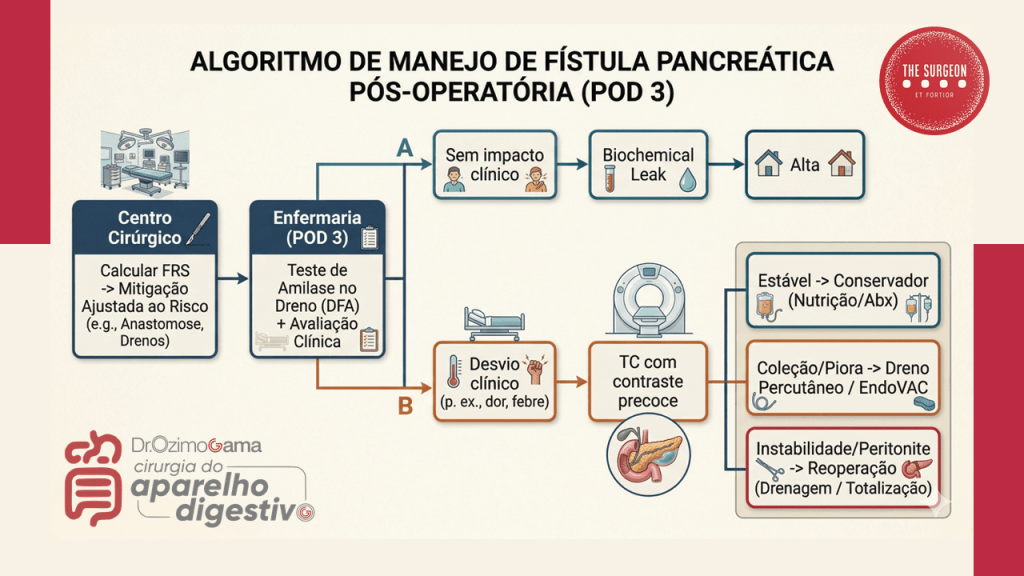
- Sinais de Alarme: A taquicardia inexplicada no 3º ou 4º dia de pós-operatório (DPO) é frequentemente o primeiro sinal biológico de vazamento, precedendo a febre, a leucocitose e a dor peritonítica. O retardo do esvaziamento gástrico (gastroparesia) é quase sempre secundário à coleção inflamatória peripancreática adjacente ao estômago.
- O Teste do 3º Dia: A dosagem rotineira da amilase no fluido do dreno no 3º DPO dita o ritmo. Níveis baixos indicam a remoção precoce do dreno (evitando a infecção ascendente e a fístula mecânica induzida pelo próprio dreno). Níveis altos em um paciente com piora clínica impõem a realização imediata de uma Tomografia Computadorizada (TC) de abdome com duplo contraste para mapear coleções fluidas não drenadas.
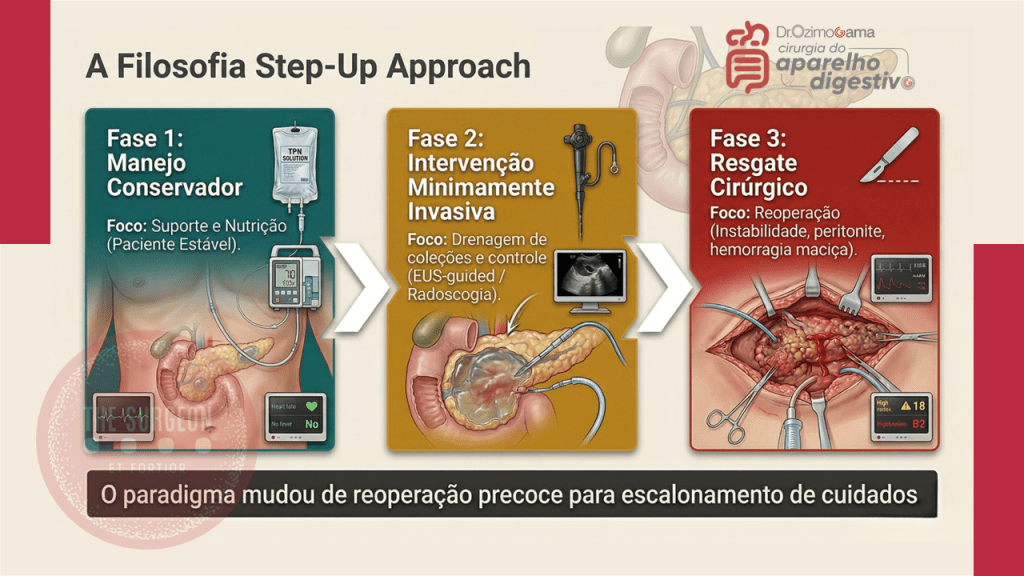
3. A Abordagem Step-Up
A conduta perante uma fístula estabelecida segue um raciocínio de escalonamento (step-up approach):
- Fístula Grau B (Tratamento Clínico/Intervencionista): O pilar é o manejo conservador. Envolve o reposicionamento do dreno cirúrgico ou a inserção de novos drenos percutâneos guiados por TC ou ultrassonografia (Radiologia Intervencionista). Associa-se antibioticoterapia de amplo espectro (focada em translocação entérica), inibidores de bomba de prótons, e rigoroso suporte nutricional (preferencialmente nutrição enteral pós-pilórica ou nutrição parenteral total se o trânsito estiver inviável).
- Fístula Grau C (A Catástrofe e o Resgate Cirúrgico): Representa a falência do tratamento clínico, caracterizada por instabilidade hemodinâmica, disfunção de múltiplos órgãos, sepse não controlada ou hemorragia pós-operatória (decorrente da erosão da artéria gastroduodenal ou hepática pelas enzimas pancreáticas ativadas). A reoperação de urgência é mandatória. Consiste em lavagem ampla da cavidade, múltiplas drenagens calibrosas e hemostasia. Em cenários de desintegração total da anastomose, a tática extrema de salvamento é a totalização da pancreatectomia (remoção do coto pancreático remanescente).
Pontos-Chave
- Definição Atualizada: Vazamento bioquímico não altera conduta. A fístula verdadeira (POPF Grau B/C) exige amilase > 3x o valor sérico no dreno associada a mudança terapêutica (ISGPS 2016).
- Consistência Glandular: Pâncreas mole e ducto fino (<3mm) requerem alerta máximo e técnica cirúrgica de precisão microscópica.
- Vigilância Clínica: Taquicardia isolada no 3º DPO nunca é “normal”; é o principal prenúncio de coleção intracavitária.
- Remoção de Drenos: A prática de manter drenos profiláticos por longos períodos em pacientes sem evidência de vazamento (Amilase no 3º DPO baixa) aumenta a taxa de complicações infecciosas.
Conclusões Aplicadas à Prática do Cirurgião Digestivo
A excelência na execução de uma duodenopancreatectomia não isenta o cirurgião do risco de uma fístula pancreática. O vazamento enzimático é uma realidade inerente à biologia do pâncreas amolecido. Portanto, a verdadeira assinatura de um cirurgião do aparelho digestivo diferenciado não é apenas a técnica de anastomose que ele emprega, mas a sua implacável vigilância no pós-operatório. Compreender o momento exato de acionar a radiologia intervencionista e ter a coragem cirúrgica para reoperar um paciente em deterioração clínica (aplicando adequadamente a filosofia do step-up approach) são as atitudes éticas e técnicas que reduzem a mortalidade. Na cirurgia pancreática, o diagnóstico precoce é o único antídoto contra o desastre.
“A cirurgia pancreática é um exercício contínuo de humildade; o pâncreas é um órgão que não perdoa a manipulação rude, o desrespeito anatômico e a anastomose imprecisa.” — Adaptado dos ensinamentos imortais de Allen O. Whipple, pioneiro da duodenopancreatectomia.
Gostou ❔Nos deixe um comentário ✍️ , compartilhe em suas redes sociais e|ou mande sua dúvida pelo 💬 Chat On-line em nossa DM do Instagram.











